El melanoma maligno es una neoplasia originada en los melanocitos, siendo uno de los cánceres de piel más letales. Más del 95 % de los melanomas primarios pertenecen a cuatro tipos clínico-patológicos: melanoma de extensión superficial, lentigo maligno, melanoma nodular y melanoma lentiginoso acral. El 5 % restante incluye a los melanomas de las mucosas, genitales, lecho ungueal, ocular, melanoma maligno amelanótico (MMA) y otros.
El melanoma puede presentarse en piel, mucosa, y en toda región anatómica que presente melanocitos: cavidad bucal, ojo, ano, o genitales. Puede originarse de nevus previos en el 50% de los casos, o en forma espontánea.
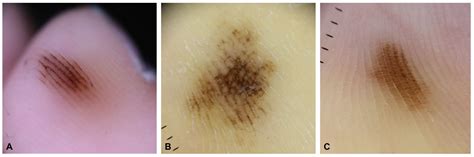
A continuación, exploraremos en detalle el melanoma lentiginoso acral, incluyendo su histología, diagnóstico y otras características importantes.
Melanoma Maligno Amelanótico (MMA)
El MMA es un subtipo de melanoma cutáneo con hipopigmentación a la exploración visual. Sus localizaciones más frecuentes son las extremidades inferiores y el tronco. García et al. describen al MMA como «el gran enmascarado», debido a su gran variabilidad clínica, ya que puede manifestarse de formas muy diferentes, pudiendo expresarse como un nódulo exofítico simulando un granuloma piógeno o un hemangioma capilar, entre otros.
Entre sus diagnósticos diferenciales, se incluyen, además, el nevo melanocítico, el queratoacantoma, los carcinomas basocelular y espinocelular, el poroma ecrino, y procesos infecciosos como las verrugas víricas. La dermatoscopia puede ayudar en el diagnóstico. Entre sus características, destacan áreas rojo-lechosas, vasos atípicos («en sacacorchos», puntiformes o lineales irregulares) y crisálidas.
El diagnóstico de MMA es clínico e histopatológico. En cuanto al tratamiento, la condición de amelanótico no modifica la conducta terapéutica, que se debe ajustar como a cualquier melanoma, según su estadio.
Nevus Melanocíticos: Precursores Potenciales
Las lesiones pigmentadas y, en especial, los nevus melanocíticos son las neoplasias más comunes en el ser humano. La importancia de estas tumoraciones radica en los problemas estéticos que pueden originar, la posible asociación con otras malformaciones y, sobre todo, que pueden ser marcadores y, en ocasiones, precursores potenciales de melanoma.
De forma general, atendiendo al momento de aparición, los nevus melanocíticos se dividen en: nevus melanocíticos adquiridos (NMA) y congénitos (NMC). Los NMA habitualmente comienzan a aparecer después de la primera infancia (a partir de los 2 años). Posteriormente, aumentan en tamaño y número durante el resto de la infancia y adolescencia, con un pico máximo en la tercera-cuarta década de la vida. A partir de este momento, comienza una lenta y progresiva involución; de tal forma que, en la vejez son escasos los nevus que podemos encontrar.
Los NMC son aquellos presentes en el momento del nacimiento o que aparecen antes de los dos años de vida. Los nevus melanocíticos son muy frecuentes y la gran mayoría benignos. Entre un 0,2 y un 2,1% de los recién nacidos presenta un nevus melanocítico y, en la mayoría de los casos, de pequeño o mediano tamaño.
La predisposición de un individuo al desarrollo de nevus melanocíticos adquiridos parece estar relacionada con diferentes factores, entre los que se incluyen: el fototipo, la raza, la carga genética y la exposición a la luz ultravioleta. En los niños, tres factores se han visto claramente implicados en su desarrollo: la exposición solar intermitente, las quemaduras solares y la piel blanca escasamente protegida (fototipos I y II).
Los nevus melanocíticos adquiridos son neoplasias benignas producidas por la proliferación de células névicas o nevocitos, melanocitos modificados que pierden su forma dendrítica y tienden a retener pigmento. Estas células se originan en la cresta neural y en la etapa fetal intraútero, migran desde allí a la piel.
Según la actual teoría dual de la nevogénesis, existiría dos vías complementarias: una endógena o constitucional y otra exógena. Tras su origen en la cresta neural, los melanocitos migrarían a la piel pudiendo llegar a la unión epidermodérmica o quedar “atrapados” en la dermis. Aquellos que quedan “atrapados” en la dermis dan lugar a nevus intradérmicos (clínicamente verrucosos) que permanecerán constantes a lo largo de la vida sin experimentar cambios y constituirían el componente endógeno.
Sin embargo, aquellos que alcancen el compartimento epidérmico (más superficial) podrán multiplicarse y organizarse de dos maneras, formando nidos en la unión epidermodérmica y dermis papilar dando lugar a los nevus compuestos, o sin formar nidos distribuyéndose aisladamente por toda la unión epidermodérmica con un crecimiento lentiginoso (células aisladas en hilera) dando lugar a los nevus de la unión. Estos nevus con componente epidérmico constituirían la vía exógena, ya que representan verdaderos nevus adquiridos que se desarrollan en respuesta a factores externos como la exposición solar intermitente o los traumatismos.
Se ha comprobado que la exposición solar intermitente provoca mutaciones BRAF en las células madres melanocíticas de la unión epidermodérmica, dando lugar a los nevus cuando estas células mutadas proliferan. A lo largo de su desarrollo podrán experimentar cambios e incluso malignizar. Estos nuevos conceptos han sido posibles gracias al desarrollo de nuevas tecnologías aplicadas al estudio de las lesiones melanocíticas, como la dermatoscopia o la microscopía confocal.
Dermatoscopia: Una Herramienta Diagnóstica Clave
La dermatoscopia o microscopía de epiluminiscencia es una técnica diagnóstica no invasiva que amplía la piel, de manera que hace visibles el color y la estructura de la epidermis, la unión dermoepidérmica y la dermis papilar. Con formación y experiencia, se ha demostrado que la dermatoscopia aumenta significativamente el diagnóstico clínico de las lesiones melanocíticas benignas y malignas de la piel, con una mejoría en el diagnóstico del melanoma del 10% al 27%, en comparación con los resultados obtenidos solo con la exploración clínica.
De una forma resumida y breve, podemos decir que se establecen fundamentalmente 5 diferentes patrones dermatoscópicos, en los que podemos englobar las lesiones melanocíticas no acrales: reticular, globular, empedrado, homogéneo y estallido de estrellas (Fig. 1).
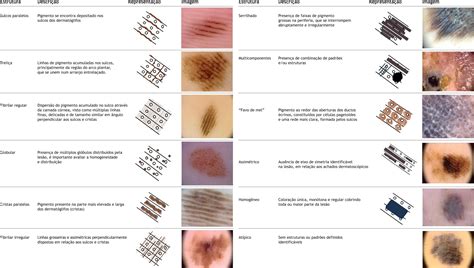
Clasificación Histológica de Nevus
Atendiendo a la distribución de las células névicas a nivel histológico, según la teoría de la nevogénesis de Unna, se establecen tres categorías de nevus bien definidas (Fig. 2):
- Nevus juntural o de la unión: Clínicamente, se caracteriza por ser una mácula hiperpigmentada no palpable de tamaño y color variable. La superficie es lisa conservando las líneas habituales de la piel. La forma suele ser redondeada o elíptica, simétrica, de límites regulares y bordes netos. Histológicamente, están constituidos por células névicas agrupadas en nidos pequeños o melanocitos aislados en la unión epidermodérmica. Estos nevus son los más frecuentes en las etapas medias de la vida. Son las lesiones más sometidas a estímulos externos (traumatismos, radiación ultravioleta, infecciones…) y, por tanto, pueden experimentar variaciones a lo largo del tiempo, dentro de las cuales se encuentra la transformación maligna. Dermatoscópicamente, se caracterizan por un patrón reticular y, en ocasiones, homogéneo que posteriormente evoluciona a reticular.
- Nevus compuesto: Puede variar clínicamente desde una pápula ligeramente elevada a una lesión verrugosa, existiendo casos con diferentes volúmenes dentro de una misma lesión. Suelen tener folículos pilosos, en ocasiones, prominentes. Son los más frecuentes en los niños. Es muy característico, que durante los últimos años de la infancia y principio de la adolescencia sufran un aumento en su grosor y pigmentación llamando la atención a los padres y motivando la visita médica para su evaluación. Histológicamente, están constituidas por células névicas agrupadas en nidos de mayor tamaño localizados en la unión epidermodérmica y, en ocasiones, en la dermis papilar. Dermatoscópicamente, el patrón predominante es el patrón globular con glóbulos de mayor o menor tamaño, expresión de los diferentes nidos o tecas a distintos niveles de profundidad.
- Nevus intradérmico: Lesión cupuliforme, sésil, escasamente pigmentada con telangiectasias superficiales, especialmente las lesiones localizadas en la cara. Pueden presentar pelos terminales prominentes en la superficie. Histológicamente, se caracteriza por estar constituido por células que han perdido la agrupación y han disminuido su capacidad de producir pigmento. Se distribuyen en la dermis papilar y reticular formando regueros de células con tendencia a la maduración neuroide. Son nevus estables que suelen permanecer sin variaciones a lo largo de la vida. Son los más frecuentes en los últimos años de la vida.
Factores de Riesgo del Melanoma Cutáneo
- Radiación solar
- Fenotipo cutáneo
- Situación geográfica
- Presencia de nevos
- Herencia
- Hormonas y embarazo
- Inmunosupresión
- Edad
- Sexo
¿Quién está en riesgo de tener melanoma, y cómo prevenirlo?
Radiación Solar
Nuestro planeta es bombardeado constantemente por radiación electromagnética emanada principalmente del sol. Aunque la atmósfera terrestre actúa como un filtro de esta radiación, una cantidad importante llega a su superficie y por consiguiente a nosotros. Desde el punto de vista biológico, los fotones asociados con longitudes de onda más cortas que las visibles son de gran importancia.
La radiación de onda más corta (entre 200 y 290 nm) es llamada UVC y es la más activa biológicamente: es altamente cancerígena y bactericida pero es filtrada por completo por la capa de ozono en la atmósfera superior. La radiación UVB (entre 290 y 320 nm) es también cancerígena y produce quemadura solar aguda. Este tipo de radiación es parcialmente filtrada por la capa de ozono y puede ser totalmente absorbida por los protectores solares convencionales. La radiación UVB nos llega en cantidades importantes y puede penetrar hasta la capa basal de la epidermis. Allí puede inducir alteraciones cancerígenas en las células y es por lo tanto responsable del carcinoma basocelular.
Los rayos UVA comprenden la radiación de longitud de onda más larga (320 a 400 nm) y son los principales responsables del bronceado solar. Aunque se sabe que pueden producir envejecimiento prematuro de la piel, hasta no hace mucho tiempo se pensaba que no eran cancerígenos. Sin embargo, estudios recientes en animales han demostrado su potencial cancerígeno y sus efectos sobre el sistema inmunológico de la piel. Es importante notar que esta radiación no es filtrada por la capa de ozono, sus efectos son más insidiosos ya que no producen reacciones agudas como los UVB y penetran más profundamente en la piel. En la dermis pueden despolimerizar el colágeno, afectar la actividad de los fibroblastos e inducir elastosis y cambios que percibimos como "arrugas". Se ha demostrado que estos rayos pueden afectar células específicas de la piel relacionadas con nuestro sistema inmunológico (las células de Langerhans) a quienes la literatura actual involucra en la iniciación del melanoma maligno.
Aunque la actividad biológica de la radiación UVA es mucho más débil que la del UVB, la radiación solar contiene aproximadamente mil veces más UVA que UVB. Es interesante también notar que la luz fluorescente emite una cantidad pequeña pero tal vez biológicamente significativa de UVA.
Los protectores solares convencionales son muy efectivos en la protección contra los rayos UVB y bien formulados pueden proveer factores de protección solar de 20 o más. Estos productos permiten al usuario permanecer al sol prácticamente el día entero sin sufrir el daño agudo por quemadura solar. Sin embargo, para obtener un factor de protección solar 20 sólo hay que absorber el 95% del UVB y muy poco del UVA. Por lo tanto, mientras el usuario de estos productos está expuesto al sol todo el día sin quemarse, su piel continúa siendo bombardeada por los UVA presentes en gran proporción en la radiación solar y, además, por la pequeña cantidad de UVB que el producto deja pasar.
Es evidente que cuanto más oscuro el color de la piel, tanto más baja es la incidencia de cáncer de piel. La melanina, el pigmento que provee el color a nuestra piel, nos protege contra la radiación solar; por lo tanto, la síntesis de melanina puede ser considerada un mecanismo para la supervivencia. La enzima clave para la producción de la melanina, a partir del aminoácido tirosina, es la tirosinasa.
La melanina es producida genéticamente como reacción a la exposición al sol en células especializadas: los melanocitos. Mientras que los protectores solares convencionales sólo actúan absorbiendo radiación solar de una longitud de onda especificada, la melanina exhibe una multiplicidad de acción fotoprotectora. No sólo absorbe radiación ultravioleta y la visible del espectro solar actuando como un filtro neutro, sino que puede también dispersar la radiación incidente a través de los fotones ultravioleta y, hacerles perder su energía intrínseca.
En la epidermis de un individuo de raza negra, los melanosomas forman partículas discretas que contribuyen a aumentar la eficacia protectora para el UV ya que no sólo absorben la radiación sino también la dispersan eficientemente dado que tienen el tamaño óptimo para interferir con la penetración de los rayos UVA. Es sabido que la melanina puede actuar como una trampa para electrones inestables, ya que tiene la propiedad de formar radicales libres sumamente estables. De esta manera, la melanina previene la formación de radicales libres inestables que pueden dañar los componentes celulares y que constituyen uno de los mecanismos principales de iniciación de cáncer.
Fototipo
El fototipo (IT), considerado como reacción o respuesta de la piel al sol, también ha sido evaluado como factor de riesgo en el melanoma. Se ha observado que los pacientes con melanoma presentan una dosis mínima de eritema inferior a los individuos sanos, y una tendencia a que este eritema sea más prolongado tras la exposición a la radiación UV.
En diversos estudios de casos y controles se ha comprobado que los sujetos que se queman fácilmente y se broncean con dificultad están expuestos a un riesgo mayor de melanoma. Cuando se considera la sensibilidad al sol o IT es necesario controlar la exposición solar, debido que ambos factores se correlacionan negativamente (los individuos con IT bajos tienden a exponerse menos al sol, y viceversa). Por ello, es posible que el riesgo real debido a la sensibilidad al sol sea mayor que los obtenidos en la mayoría de los estudios.
Situación Geográfica
La observación epidemiológica de la incidencia del cáncer de piel en distintas poblaciones provee una información sumamente interesante. Cerca de las costas de Panamá en las islas de San BIas, viven los indios de la tribu Cuna. Los nativos de una de estas islas son genéticamente albinos y se observa que todos ellos desarrollan neoplasias cutáneas malignas antes de llegar a los 30 años. Por otro lado, en Australia se ha establecido que más del 80% de la población anglo sajona desarrolla algunas de las formas de cáncer de piel antes de llegar a los 50 años y en los Estados Unidos, se calcula que el 50% de la población de más de 50 años desarrollará neoplasias cancerizables. Sin embargo, en la India donde la exposición al sol es mucho más intensa, no más del 1% de la población eventualmente presenta algunos de estos cuadros. Finalmente, en el Africa, una de las zonas del planeta más intensamente expuesta a la radiación ultravioleta, los nativos raramente presentan alguna alteración relacionada excepto en las áreas no pigmentadas del cuerpo como la palma de las manos o las plantas de los pies o, si sufren de vitiligo, en las zonas ausentes de pigmento.
Presencia de Nevos
La presencia de eférides (pecas) o la tendencia a su desarrollo, se ha asociado con un aumento del riesgo al melanoma, apareciendo en algunos estudios como el segundo factor de riesgo más importante para desarrollo de melanoma en mujeres y el tercero en varones.
El melanoma es precedido por algunas lesiones melanocíticas proliferativas o lesiones pigmentarias elevadas. De esta manera, la forma de la lesión precursora del melanoma es importante en la histiogénesis del melanoma maligno, e importante en la determinación del riesgo para desarrollar melanoma maligno en algunos pacientes. Las lesiones precursora puede clasificarse en dos grandes grupos: las que tienen una tendencia regresiva y las que tienen una tendencia progresiva. Dentro de las primeras encontramos al nevo común.
Herencia
Existe un síndrome familiar en el que el riesgo de desarrollar melanomas está muy aumentado. Este síndrome de melanoma familiar explicaría el 10% del total de melanomas diagnosticados. Se trata de un síndrome hereditario, con un modo de transmisión dominante y una penetrancia incompleta. Los melanomas que se presentan en estas personas aparecen en edades más precoces.
Hormonas y Embarazo
Los factores hormonales no parecen influir en la incidencia del melanoma, similar para ambos sexos, aunque algunos datos sugieren que pueden desempeñar un papel en la etiopatogenia. En ocasiones se ha observado que los melanomas desarrollados durante el embarazo pueden regresar al término de la gestación.
Inmunosupresión
La existencia de una respuesta inmune del huésped frente al tumor se pone de manifiesto por diversos hechos clínicos, histológicos, inmunológicos y terapéuticos. Se ha asociado un estado inmunitario deficiente a un incremento en la incidencia de varios tipos de neoplasias, incluidos el carcinoma a células escamosas, el linfoma y el melanoma, observándose una incidencia mayor de la esperada de melanoma en pacientes sometidos a trasplante renal. También se ha comunicado una incidencia de melanoma 8 veces superior a lo esperado en pacientes tratados por enfermedad de Hodgkin y de más del doble en enfermos con linfoma no Hodgkin.
Sexo y Edad
La incidencia es similar en ambos sexos, aunque el pronóstico es mejor en las mujeres. La edad media de los pacientes en el momento del diagnóstico es de 45 años. La incidencia de la enfermedad aumenta con la edad.
Melanoma In Situ
La identificación del melanoma cuando aún está in situ, permite la eliminación completa de la lesión, por tanto la prevención de posteriores metástasis y la muerte por melanoma.
Melanoma Cutáneo: Criterios de Sospecha
El melanoma es un tumor maligno derivado de los melanocitos, células dendríticas originadas en la cresta neural y causales de la síntesis de melanina. Puede diseminarse tanto por vía linfática como por vía sanguínea y suele asentar sobre piel normal. Cuando aparece sobre un nevo, los criterios mayores que nos deben hacer sospechar el diagnóstico de melanoma son el cambio de tamaño, la forma irregular de la lesión y la pigmentación desigual (tabla 1).
Incidencia y Mortalidad
Desde principios de los años sesenta se ha detectado un incremento sostenido de la incidencia del melanoma, entre un 3 y un 7% anual en muchos países occidentales, y es el tumor que ha sufrido un mayor incremento en el pasado decenio, junto con el cáncer de mama y el de pulmón en la mujer.
En algunos países, la incidencia y la tasa de mortalidad empiezan a disminuir o se han estabilizado, probablemente gracias a las campañas sanitarias de prevención del cáncer cutáneo, como la de Australia, que ha conseguido concienciar a la población para que reduzca la exposición solar, use ropas menos escotadas y se aplique fotoprotectores.
Fotoprotección
La principal función de los fotoprotectores debería ser evitar el paso de la radiación UV nociva, aunque hoy día se emplean mayoritariamente para facilitar los baños de sol («ponerse moreno sin quemarse») y para alargar las horas de ocio en actividades deportivas al aire libre.
Los más efectivos son los físicos, a base de óxido de cinc, talco y/o dióxido de titanio, que bloquean y reflejan dicha radiación. Recientemente se ha demostrado su efectividad en la prevención de los carcinomas cutáneos y las lesiones precancerosas, pero todavía no existe suficiente evidencia sobre su papel protector en la prevención del melanoma.
Nevos Displásicos
Cuando un nevo con una parte macular tiene el borde irregular o mal definido, una pigmentación desigual con varios tonos de marrón y con zonas eritematosas, una cierta asimetría y un tamaño mayor de 5 mm, se denomina displásico o atípico.
Dado que su grado de malignización es bajo, hoy día son consideradas marcadores de alto riesgo de melanoma. El manejo de los pacientes con nevos displásicos requiere un seguimiento regular; se debe fotografiar toda la superficie corporal por sectores y biopsiar las lesiones sospechosas, con el fin de detectar melanoma precozmente. Además, se les debe enseñar los signos de alarma de una lesión pigmentada y recomendar de manera especial las medidas de fotoprotección.
Conducta ante la Sospecha de Melanoma
Si el índice de sospecha es elevado se recomienda la extirpación de la lesión con un margen lateral de 3-5 mm y en profundidad hasta la grasa subcutánea, con el fin de que la pieza pueda ser examinada en su totalidad y medida por un patólogo experto. Si la sospecha no es muy alta o la lesión es muy grande, podemos realizar una biopsia incisional, que no modifica la supervivencia.
Estadificación y Pronóstico
El pronóstico del melanoma depende principalmente de la existencia o no de metástasis ganglionares o a distancia en el momento del diagnóstico y, en caso de enfermedad confinada a la piel, de la profundidad que ha alcanzado. La microestadificación requiere una evaluación cuidadosa de toda la pieza por un patólogo experimentado. Se mide su profundidad en mm con un micrómetro ocular (clasificación de Breslow). El grosor de Breslow mide indirectamente la masa tumoral y predice con bastante precisión la conducta posterior del melanoma.
tags: #melanoma #lentiginoso #acral #histologia