El melanoma es un tumor maligno derivado de los melanocitos, células dendríticas originadas en la cresta neural y causales de la síntesis de melanina. Puede diseminarse tanto por vía linfática como por vía sanguínea y suele asentar sobre piel normal. El melanoma cutáneo es un cáncer que se origina en unas células denominadas melanocitos. Estas producen melanina, de modo que, habitualmente, los tumores son de color café o negro, pero también pueden ser rosados, pálidos o blancos.
La importancia del melanoma reside, más que en su frecuencia, en su rápido aumento en países desarrollados desde los años 50 y a que este aumento está relacionado directamente con la exposición solar por motivos estéticos y de ocio. A pesar de que la mayoría de los melanomas se originan en la piel, por ejemplo en el tronco o en las extremidades, también pueden aparecer en otras superficies del cuerpo (como la mucosa de la boca, del recto o de la vagina, o la capa coroides del interior de nuestros ojos).
El melanoma es mucho menos habitual en comparación con otros tipos de cáncer de piel, pero es más peligroso porque crece más rápidamente y es mucho más probable que se propague a otras partes del cuerpo si no se descubre y se trata a tiempo.
En el ámbito global, el melanoma representa aproximadamente el 1% de todos los tumores en ambos sexos, y cada año se diagnostica en 15 de cada 100. 000 personas, una cifra que va en aumento en casi todos los países europeos. En España se diagnostican cerca de 6.000 casos anuales (6.070 casos en 2024 según el Observatorio del Cáncer). En Europa es el noveno en frecuencia; cada año se diagnostican unos 200.000 casos. Aunque sólo representa entre el 1,5 % y el 1,7 % de los casos de cáncer de piel, es responsable del 65 % de las muertes por este tipo de cáncer.
Esta cifra es estable a pesar del aumento de la incidencia, probablemente por el diagnóstico precoz, que es lo más importante, y por todas las mejoras en el tratamiento. En España afecta especialmente a mujeres, con una edad media en el momento del diagnóstico de 55 años, y, en hombres, de 57 años.
Hoy día, una gran parte de la población conoce que cuando un «lunar» sufre algún cambio se debe acudir al médico. Esto ha hecho que las consultas por nevos signifiquen actualmente alrededor de un 10% del total de las cerca de 30 consultas que un dermatólogo realiza en nuestros hospitales a diario.
Tipos de Melanoma
Existen cuatro tipos principales de melanoma:
- Melanoma de extensión superficial: Es el tipo más común. Generalmente es plano e irregular en forma y color, con sombras variables de negro y café. Es más común en personas de piel clara.
- Melanoma nodular: Generalmente empieza como un área elevada de color azul-negruzco oscuro o rojo-azulado. Algunos no tienen ningún color (melanoma amelanótico). Es el segundo tipo más frecuente, y es más agresivo. Aparece habitualmente en el tronco, cabeza o cuello, en torno a los 50-60 años.
- Melanoma lentigo maligno: Generalmente aparece en las personas de edad avanzada. Es más común en la piel dañada por el sol en la cara, el cuello y los brazos. Las áreas de piel anormal generalmente son grandes, planas y de color marrón con áreas de color café.
- Melanoma lentiginoso acral: Es la forma menos común de melanoma. Generalmente ocurre en las palmas de las manos, las plantas de los pies o por debajo de las uñas.
Aparte de identificar los subtipos histológicos anteriormente citados, es muy importante a la hora de planificar el tratamiento, la realización del estudio molecular del tumor.
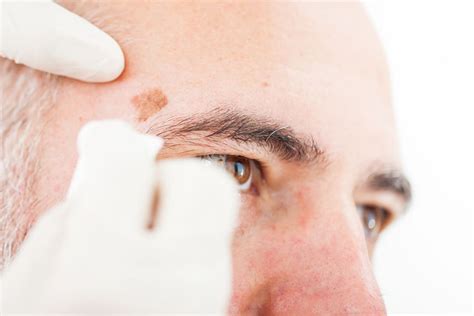
Melanoma cutáneo.
Factores de Riesgo
No está claro por qué se produce exactamente el melanoma, aunque se han identificado algunos factores de riesgo que deben tenerse en cuenta:
- Exposición a luz ultravioleta: La luz solar aumenta el riesgo de melanoma, especialmente si aparecen quemaduras solares y aún más durante la infancia. Al mismo tiempo, deben evitarse las cabinas bronceadoras. Se ha comprobado que existe una relación estadísticamente significativa entre melanoma y exposición solar intermitente (odds ratio [OR] = 1,71), sobre todo si se acompaña de quemadura solar (OR = 1,91), y que la incidencia y la mortalidad por melanoma son mayores en áreas cercanas al ecuador, donde la intensidad de la radiación UV es mayor.
- Lunares: Una persona que tiene muchos lunares es más propensa a sufrir melanoma. Tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma.
- Tipos de piel: Las personas con piel clara presentan un riesgo más elevado. El riesgo de desarrollar melanoma es superior en pacientes de piel blanca, de origen nórdico o celta, y es menor entre los indígenas de Asia, África y Sudamérica y en los pacientes morenos de la región mediterránea. El peligro es mayor cuando la radiación UV interacciona con un fenotipo determinado genéticamente, que se caracteriza por tener la piel clara, quemarse fácilmente (fototipos I y II) y ser portador de múltiples nevos, en especial si son atípicos.
- Antecedentes familiares de melanoma: El riesgo de sufrir un melanoma es mayor si uno o varios familiares de primer grado lo han tenido. Aproximadamente el 10 % de todas las personas con melanoma tienen antecedentes familiares de esta enfermedad. Si un pariente cercano tuvo un melanoma, tienes más probabilidades de desarrollarlo también.
- Antecedentes personales de melanoma u otro cáncer de piel: Una persona que ha sufrido melanoma presenta un mayor riesgo de sufrirlo de nuevo.
- Sistema inmunitario debilitado: Las personas con el sistema inmunitario debilitado, a causa de ciertas enfermedades o tratamientos médicos, tienen más probabilidades de sufrir la enfermedad. Si alguna enfermedad o la toma de medicamentos debilitan el sistema inmunitario, que ataca a los gérmenes en el organismo, podría haber mayor riesgo de tener melanoma u otros tipos de cáncer de piel. Un sistema inmunitario debilitado puede deberse a la toma de medicamentos para mantenerlo bajo control, como sucede después de un trasplante de órganos.
- Edad avanzada: Es más probable que el melanoma se presente en personas de mayor edad por el daño solar acumulado. El riesgo de aparición de melanoma aumenta con la edad. Sin embargo, cada vez está apareciendo más en personas jóvenes.
El riesgo de manifestar un melanoma parece aumentar en las personas menores de 40 años, especialmente en las mujeres. Un color de piel más claro es un factor de riesgo importante para tener melanoma.
En general, el riesgo que corre una persona de tener melanoma durante su vida es de aproximadamente el 3 % (1 caso de entre 33) entre las personas de raza blanca, del 0.1 % (1 caso de cada 1,000) para las de raza negra y del 0.5 % (1 caso de entre 200) para las personas hispanas. El riesgo de tener melanoma aumenta a medida que las personas envejecen. En el momento del diagnóstico, la edad promedio de las personas es de 66 años, aunque el melanoma no es infrecuente incluso entre las personas menores de 30 años.
Síntomas del Melanoma
Los primeros signos del melanoma suelen ser los siguientes:
- Un cambio en un lunar existente.
- La formación de un nuevo bulto pigmentado o de aspecto inusual en la piel.
El melanoma no siempre empieza como un lunar; también puede aparecer en la piel de aspecto normal y puede formarse en cualquier parte del cuerpo. Aparece más a menudo en partes que han estado expuestas al sol, como la espalda, las piernas, los brazos y el rostro. También puede producirse en las partes que no tienen mucha exposición solar, como las plantas de los pies, las palmas de las manos y el lecho de las uñas. Estos melanomas ocultos son más frecuentes en personas que tienen la piel más oscura.
Un lunar, llaga, úlcera o tumor sobre la piel pueden ser un signo de melanoma o de otro tipo de cáncer de piel. Una úlcera o tumor que sangra o cambia de color también puede ser un signo de cáncer de piel.
El sistema ABCDE puede ayudarle a recordar los posibles síntomas de un melanoma:
- Asimetría: la mitad del área anormal es diferente de la otra mitad.
- Bordes: los bordes del tumor son irregulares.
- Color: el color cambia de un área a otra, con tonos bronce, café o negro y algunas veces blanco, rojo o azul. Una mezcla de colores puede aparecer dentro de una úlcera.
- Diámetro: la mancha tiene generalmente (pero no siempre) más de 5 mm de diámetro, aproximadamente el tamaño del borrador de un lápiz.
- Evolución: el lunar sigue cambiando de aspecto.
Otra manera para detectar un posible melanoma es buscar el "signo del patito feo". Esto significa que el melanoma no luce como las otras manchas en el cuerpo. Sobresale como si fuera el patito feo de los cuentos infantiles.

Regla ABCDE del melanoma.
Diagnóstico del Melanoma
Suele diagnosticarse después de que se haya observado un lunar sospechoso que presente alteraciones conocidas como:
- Asimetría en la forma.
- Bordes irregulares o poco definidos.
- Color cambiante que varía en función de las zonas.
- Dinámica de su evolución, como picor, sangrado, etc.
Por eso, si se encuentra un lunar nuevo, inusual, o se nota un cambio en alguno, siempre debe ser examinado por un dermatólogo, ya que el diagnóstico precoz es vital en esta enfermedad.
Su proveedor de atención médica le examinará la piel y observará el tamaño, forma, color y textura de cualquier área sospechosa con un dermatoscopio. Si su proveedor cree que usted podría tener cáncer de piel, le extirpará un poco de ella. A esto se le denomina biopsia de piel. La muestra se envía al laboratorio para ser examinada bajo el microscopio.
Se puede emplear un procedimiento llamado biopsia del ganglio centinela (BGC) en algunas personas con melanoma para ver si el cáncer se ha diseminado a ganglios linfáticos cercanos. Una vez que se ha diagnosticado el melanoma, se pueden llevar a cabo tomografías computarizadas u otros tipos de exámenes radiográficos para ver si el cáncer se ha diseminado.
Tratamiento del Melanoma
Las recomendaciones de tratamiento dependen de muchos factores, como el grosor del melanoma primario, la posibilidad de que el cáncer se haya diseminado o la presencia de cambios genéticos específicos en las células del melanoma, entre otros.
Casi siempre es necesaria la cirugía para tratar el melanoma. Se extirpará el cáncer de piel y parte del tejido circundante. La cantidad de tejido que se quite dependerá de qué tan profundo haya crecido el melanoma.
Si el cáncer se ha diseminado a ganglios linfáticos cercanos, éstos también se pueden extirpar. Después de la cirugía, dependiendo del riesgo de que la enfermedad vuelva, es posible que le suministren quimioterapia o inmunoterapia.
El tratamiento es más difícil cuando el melanoma se ha diseminado a otros órganos. El tratamiento consiste en disminuir el tamaño del cáncer de piel y tratar el cáncer en otras partes del cuerpo. Usted puede recibir:
- Quimioterapia: se utilizan medicamentos para destruir directamente las células cancerosas.
- Inmunoterapia: Incluye medicamentos como el interferón para ayudar al sistema inmunitario a combatir el cáncer, también otros medicamentos que fortalecen la capacidad de su sistema inmunitario para encontrar las células cancerosas y eliminarlas. Éstos pueden utilizarse junto con la quimioterapia y la cirugía.
- Tratamientos de radiación: éstos se pueden utilizar para matar las células cancerosas.
- Cirugía: la cirugía se puede realizar para extirpar el cáncer que se ha diseminado a otras partes del cuerpo. Ésta se hace para aliviar el dolor o la molestia asociados con el cáncer que se está desarrollando.
- Medicamento tópico: que mejoran el sistema inmune en áreas localizadas.
Si usted tiene un melanoma difícil de tratar, podría contemplar la posibilidad de participar en estudios clínicos. Pida a su proveedor mayor información. Los investigadores siguen estudiando nuevos tratamientos.
Su evolución depende de muchos factores, por ejemplo, qué tan temprano se diagnosticó el cáncer y qué tanto se ha diseminado. En su etapa temprana, la mayoría de los melanomas se pueden curar mediante cirugía.
El melanoma muy profundo o que se ha diseminado a los ganglios linfáticos tiene una mayor probabilidad de reaparecer después del tratamiento. Si el melanoma tiene una profundidad de más de 4 mm o se ha diseminado a los ganglios linfáticos, es más probable que el cáncer se haya diseminado a otros tejidos y órganos.
Prevención
La mejor manera de prevenir el cáncer de piel es reducir su exposición a la luz del sol. Los rayos ultravioleta son más intensos entre las 10 a. m. y las 4 p. m. Trate de evitar la exposición al sol durante estas horas. Proteja su piel con el uso de un sombrero, camisa de manga larga, falda larga o pantalón cuando tenga que estar al aire libre.
Los siguientes consejos también le pueden ayudar:
- Aplique protectores solares de alta calidad con FPS (factor de protección solar) de por lo menos 30, incluso si va a estar al aire libre solo por corto tiempo.
- Aplique una gran cantidad de protector solar en todas las áreas expuestas, entre ellas, las orejas y los pies.
- Busque protectores que bloqueen tanto los rayos UVA como los UVB. Estos tendrán la etiqueta "de amplio espectro"
- Use un protector solar resistente al agua si se va a exponer a la misma.
- Aplique el protector solar al menos 30 minutos antes de salir. Vuelva a aplicarlo con frecuencia, especialmente después de nadar.
- Use protector solar también en invierno. Protéjase incluso en los días nublados.
Otros hechos importantes que ayudan a evitar la exposición excesiva al sol:
- Evite superficies que reflejen más la luz, como el agua, la arena, el concreto y las áreas pintadas de blanco.
- Sea extremadamente cuidadoso en las grandes alturas, donde la piel se quema más rápidamente.
- Evite las lámparas de sol, las cámaras bronceadoras y las salas de bronceado.
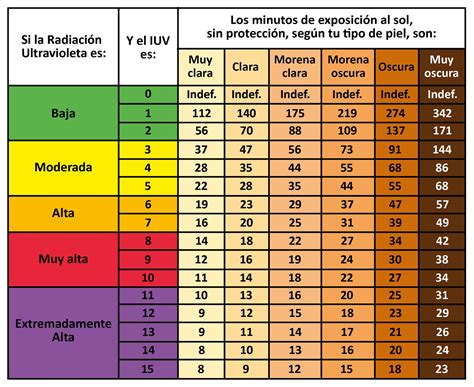
Índice UV solar.
Con los datos de que disponemos podemos afirmar que con las conductas de fotoprotección recomendadas por la Academia Española de Dermatología probablemente se consiga reducir la tasa de melanomas. Gallagher et al12 han demostrado que el uso regular de fotoprotectores en niños puede actuar como agente quimiopreventivo, ya que desarrollan un menor número de nevos. Ahora bien, las campañas deberían incidir mucho más en la necesidad de reducir la exposición a la radiación ultravioleta más que al uso de fotoprotectores13, ya que éstos proporcionan una falsa sensación de seguridad y permiten que nos expongamos durante más horas a la radiación UV al evitar la quemadura solar.
Seguimiento y Pronóstico
Si usted ha tenido melanoma y se recuperó, es muy importante examinarse el cuerpo regularmente en busca de cualquier cambio inusual. Su riesgo de melanoma aumenta una vez que usted ha tenido este cáncer. El melanoma puede volver años más tarde. Un melanoma puede diseminarse a otras partes del cuerpo.
Comuníquese con su proveedor si nota un tumor nuevo o cualquier otro cambio en la piel. También debe contactar a su proveedor si una mancha que ya tiene:
- Cambia de forma, tamaño o color
- Se vuelve dolorosa, se hincha o se inflama
- Empieza a sangrar o a picar
Algunas personas deben ver a un especialista en la piel (dermatólogo) para que les realice exámenes regulares de la piel. Incluyendo a personas con:
- Antecedentes familiares de melanoma
- Piel gravemente dañada por el sol
- Muchos lunares en la piel
Un especialista en la piel puede examinarlo y decirle si necesita chequeos regulares de la piel. Algunas veces, se extirpan lunares inusuales para evitar que se conviertan en melanoma.
Usted debe también examinarse su propia piel una vez al mes. Utilice un espejo para revisar los lugares difíciles de ver. Use el sistema ABCDE y el "signo del patito feo" cuando esté examinando su piel.
El pronóstico del melanoma depende principalmente de la existencia o no de metástasis ganglionares o a distancia en el momento del diagnóstico y, en caso de enfermedad confinada a la piel, de la profundidad que ha alcanzado21. La microestadificación requiere una evaluación cuidadosa de toda la pieza por un patólogo experimentado. Se mide su profundidad en mm con un micrómetro ocular (clasificación de Breslow). El grosor de Breslow mide indirectamente la masa tumoral y predice con bastante precisión la conducta posterior del melanoma.
En el año 2001, la American Joint Commission on Cancer (AJCC) propuso un nuevo sistema de estadificación22 (tablas 4 y 5). Se debe realizar tras la escisión completa y el análisis histológico del melanoma primario, con la valoración clínica de metástasis regionales y a distancia.
En esta clasificación, los pacientes con melanoma localizado se incluyen en los estadios I o II, según su grosor y la presencia o no de ulceración histológica; los que tienen metástasis en los ganglios regionales, en tránsito o satelitosis en la vecindad, en el estadio III, mientras que los que tienen metástasis a distancia son clasificados en estadio IV.
Las lesiones finas, de menos de 1 mm, ulceradas o no, y las que miden entre 1 y 2 mm sin ulceración tienen un riesgo muy bajo de producir metástasis. Las lesiones ulceradas...