El melanoma es un tipo de cáncer de piel que se origina en los melanocitos, las células responsables de producir la melanina, el pigmento que da color a la piel, al cabello y a los ojos. A pesar de que la mayoría de los melanomas se originan en la piel, por ejemplo en el tronco o en las extremidades, también pueden aparecer en otras superficies del cuerpo (como la mucosa de la boca, del recto o de la vagina, o la capa coroides del interior de nuestros ojos).
Aunque no es el cáncer de piel más frecuente, sí es el más agresivo, ya que tiene mayor capacidad para extenderse a otras partes del cuerpo si no se detecta a tiempo. La importancia del melanoma reside, más que en su frecuencia, en su rápido aumento en países desarrollados desde los años 50 y a que este aumento está relacionado directamente con la exposición solar por motivos estéticos y de ocio.
En España se diagnostican cerca de 6.000 casos anuales (6.070 casos en 2024 según el Observatorio del Cáncer). Constituye el tipo más frecuente en personas de raza blanca. Se produce en cualquier punto de la piel, pero suele verse en espalda y miembros inferiores en mujeres, y en tronco en hombres. La edad de aparición es de los 30 a los 50 años.
El melanoma de piel suele aparecer como una mancha o lunar nuevo, o como un cambio en un lunar ya existente. Puede surgir en cualquier parte del cuerpo, incluso en zonas que no están expuestas habitualmente al sol, como las plantas de los pies, las palmas de las manos o debajo de las uñas. Detectar un melanoma aumenta considerablemente las probabilidades de curación. Por eso, conocer sus características y prestar atención a los cambios en la piel es fundamental.
¿Qué es el Melanoma?
El melanoma es el nombre genérico de los tumores melánicos o pigmentados. Aunque es menos común que otros tipos de cáncer de piel, el melanoma es más peligroso porque puede crecer y diseminarse rápidamente si no se detecta a tiempo.
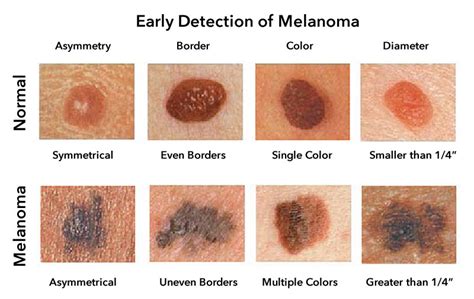
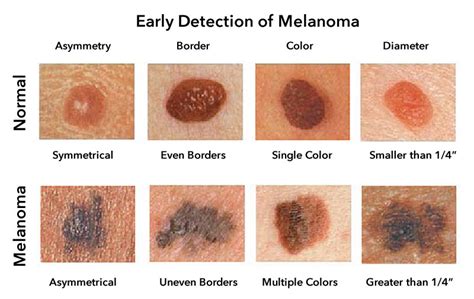
Melanoma Benigno vs Melanoma Maligno
Es importante diferenciar entre melanoma benigno y melanoma maligno, aunque el término “melanoma” suele asociarse directamente al cáncer. En realidad, los lunares comunes son lesiones benignas formadas por melanocitos que no suponen un riesgo para la salud. El melanoma maligno, en cambio, se produce cuando los melanocitos crecen de forma descontrolada y adquieren la capacidad de invadir tejidos cercanos o diseminarse a órganos lejanos.
A diferencia de los lunares benignos, el melanoma maligno suele presentar bordes irregulares, varios colores, crecimiento rápido o cambios en su aspecto. Ante cualquier duda, es recomendable acudir a un dermatólogo, ya que solo un profesional puede determinar con certeza si una lesión es benigna o maligna.
Diferencias entre Melanoma y Carcinoma
Cuando se habla de cáncer de piel, es habitual confundir el melanoma con otros tipos de tumores cutáneos. Por eso, es importante aclarar las diferencias entre melanoma y carcinoma. El melanoma se origina en los melanocitos, mientras que los carcinomas, como el carcinoma basocelular o el carcinoma espinocelular, se desarrollan a partir de otras células de la piel. Los carcinomas son mucho más frecuentes, pero generalmente menos agresivos y con menor riesgo de metástasis. En cambio, el melanoma, aunque menos común, puede ser más peligroso si no se trata a tiempo. Esta diferencia hace que su detección precoz sea especialmente importante dentro del conjunto del cáncer de piel.
Tipos de Melanoma
Existen distintos tipos de melanoma, que se clasifican según su forma de crecimiento y su localización. Conocer los tipos de melanoma ayuda a entender que no todos se presentan de la misma manera, lo que refuerza la importancia de revisar toda la piel, no solo las zonas más visibles.
¿Cuál es la diferencia entre melanoma y carcinoma? #MediConsultas
- Melanoma de extensión superficial: Es el más común. Suele aparecer como una mancha plana que crece lentamente en superficie antes de profundizar. Es la forma más frecuente de la enfermedad, responsable de aproximadamente el 70% de los casos. Es más frecuente en el torso de los hombres y las extremidades inferiores de las mujeres.
- Melanoma nodular: Crece más rápido y suele presentarse como un bulto elevado, de color oscuro o incluso rojizo. Es el segundo tipo más frecuente, y es más agresivo. Aparece habitualmente en el tronco, cabeza o cuello, en torno a los 50-60 años. Es el segundo en frecuencia, responsable del 15% al 30% de los casos. Su crecimiento es de forma vertical y más rápido (entre 6 y 18 meses), lo que lo hace mucho más agresivo que el anterior.
- Melanoma lentiginoso acral: Aparece en palmas, plantas de los pies o debajo de las uñas. Es menos frecuente, pero más habitual en personas con piel oscura. Aparece en las palmas de las manos, las plantas de los pies o debajo de los lechos ungueales. Solo representa del 2% al 8% de los melanomas en pacientes de piel clara, pero hasta el 60% de los observados en personas de piel más oscura. A pesar de ser el menos frecuente (2-8%), representa el melanoma con mayor incidencia en personas de piel oscura, afrodescendientes y asiáticos.
- Melanoma lentigo maligno: Suele afectar a personas mayores y aparece en zonas expuestas al sol durante años, como la cara. Aparece como lesiones planas extensas, de ubicación más habitual en la cara de las mujeres de piel clara mayores de 50 años. Se clasifica en dos tipos: El lentigo maligno cuando la lesión está limitada a la capa más superficial de la piel (epidermis); y el lentigo melanoma maligno cuando la lesión invade la segunda capa de la piel (dermis). Generalmente aparece en las personas de edad avanzada. Ocurre más comúnmente en la piel dañada por el sol en la cara, el cuello y los brazos. Es la forma menos común de melanoma.
Además de estos, existen otros tipos menos comunes:
- Melanoma mucoso: Los melanomas mucosos son raros, de modo que solo suponen el 1% de todos los casos diagnosticados de melanoma. Esta enfermedad aparece en las mucosas que revisten las cavidades corporales y los órganos huecos. Las localizaciones más frecuentes del melanomamucoso son la región de la cabeza y el cuello (incluidas la cavidad nasal, la boca y el esófago), así como el recto, las vías urinarias y la vagina.
- Melanomas oculares: Dado que los ojos contienen melanocitos, o células productoras de pigmento, pueden ser vulnerables al melanoma.
- Melanoma Nevoide: Difícil de diagnosticar, ya que es muy similar a los lunares normales de la piel. Se presentan como lesiones en forma de cúpula y de cualquier color (marrón, negro, azul o rojo).
- Melanoma Spitzoide.
- Melanoma Desmoplásico: Representa menos del 4%. Son similares a las cicatrices en cuanto a su textura y apariencia, y aparecen en las zonas expuestas al sol.
Síntomas y Signos de Alerta
Los síntomas del melanoma pueden variar según el tipo y la fase en la que se encuentre. En etapas tempranas, muchas veces no produce dolor ni molestias, lo que puede retrasar su diagnóstico. Algunos signos de alerta frecuentes son:
- Cambios en el tamaño, forma o color de un lunar.
- Aparición de una mancha nueva con aspecto diferente al resto.
- Picor, sangrado o costras en una lesión cutánea.
- Asimetría o bordes irregulares.
Una de las preguntas más habituales es cuánto tarda un melanoma en hacer metástasis. La respuesta no es exacta, ya que depende del tipo de melanoma, de su grosor y de la rapidez con la que se detecte. Algunos melanomas pueden tardar años en extenderse, mientras que otros, especialmente los más agresivos, pueden hacerlo en pocos meses si no se tratan.
¿Cómo identificar un melanoma en la piel?
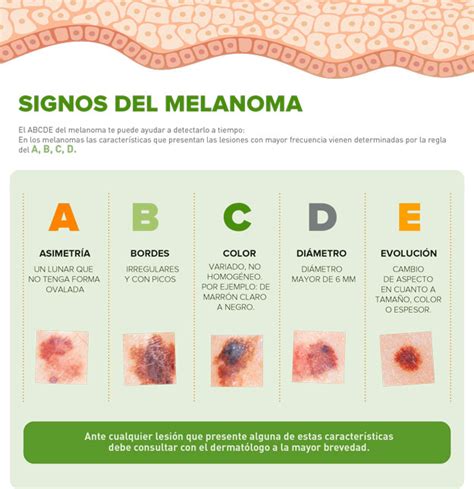
Para identificar un posible melanoma se utiliza con frecuencia la regla del ABCDE:
- A de asimetría: una mitad no es igual a la otra.
- B de bordes: irregulares o mal definidos.
- C de color: varios tonos en una misma lesión. Presentan más de un color con áreas rosadas interpuestas.
- D de diámetro: mayor de 6 mm, aunque puede ser más pequeño.
- E de evolución: cambios visibles con el tiempo. Este punto es fundamental, ya que implica indirectamente un proceso invasivo.
Revisar la piel de forma periódica y conocer el aspecto de los propios lunares facilita detectar cualquier anomalía. Además, según afirma el Prof. Daudén, los médicos de Atención Primaria están muy bien preparados para identificar melanomas y la mayoría de ellos disponen de un dermatoscopio que les ayuda en el diagnóstico. Cuando tienen cualquier tipo de duda, lo derivan al dermatólogo.
Tratamiento del Melanoma
El tratamiento del melanoma depende del estadio en el que se encuentre la enfermedad. En fases iniciales, la cirugía suele ser suficiente y consiste en extirpar la lesión junto con un margen de piel sana. Cuando el melanoma está más avanzado, pueden ser necesarias otras opciones terapéuticas, como:
- Inmunoterapia: que estimula el sistema inmunitario para combatir las células cancerosas. Pueden inyectarse varios productos de inmunoterapia en la piel para tratar cánceres de piel. El más utilizado es el interferón alfa, que actúa estimulando la respuesta inmunitaria del organismo para destruir el tejido del cáncer de piel. El tumor se reduce de manera progresiva. La destrucción es relativamente específica, por lo que normalmente se respeta el tejido sano. Pueden producirse enrojecimiento, inflamación y síntomas seudogripales como parte de la respuesta del sistema inmunitario. El interferón también puede utilizarse en las personas cuyo melanoma se ha diseminado más allá del foco original del cáncer a uno o más ganglios linfáticos, a fin de evitar o retrasar las recidivas del melanoma. En este caso, se administra durante un año para reducir el riesgo de que reaparezca el melanoma.
- Terapias dirigidas: que actúan sobre alteraciones específicas de las células tumorales. En los últimos años, se han desarrollado tratamientos especialmente diseñados para tumores en fases avanzadas de crecimiento «me refiero a los tratamientos dirigidos frente a las llamadas dianas moleculares, que son las alteraciones genéticas que presentan algunas células tumorales y que les permiten crecer sin control. Aparte de identificar los subtipos histológicos anteriormente citados, es muy importante a la hora de planificar el tratamiento, la realización del estudio molecular del tumor.
- Quimioterapia: en casos concretos.
- Radioterapia: como tratamiento complementario. La radioterapia puede emplearse para tratar todos los tipos de cáncer de piel. La radioterapiautiliza fotones (rayos X) de alta energía para destruir tejidos. Se dirige contra el foco tumoral y un borde circundante de piel. La radioterapia puede ajustarse para que sea superficial o muy profunda, lo que significa que puede tratar diversos tumores. Debidamente aplicada, la radioterapia logra tasas elevadas de curación con escasa o nula formación de cicatrices. Los pacientes con varias lesiones en una zona de la piel pueden ser tratados con radioterapia en lugar de con cirugía.
El seguimiento médico es fundamental tras el tratamiento, ya que existe riesgo de recaída o de aparición de nuevos melanomas. Por eso, los controles periódicos forman parte esencial del abordaje de esta enfermedad.
Prevención y Cuidados de la Piel
La prevención juega un papel clave en la reducción del riesgo de melanoma. Algunas medidas básicas incluyen:
- Evitar la exposición solar intensa, especialmente en las horas centrales del día.
- Usar protector solar de amplio espectro durante todo el año. Para protegerse del sol, el uso de fotoprotectores es esencial. Hay muchos tipos de fotoprotectores, aunque se aconseja siempre un factor de protección de 50 o mayor, y es conveniente individualizar el producto a aplicar y dejarse aconsejar por el médico, dermatólogo o farmacéutico. "Un fotoprotector va perdiendo eficacia a medida que pasa el tiempo, especialmente si se suda mucho o tras el baño, aun cuando sean resistentes al agua. Por ello, es recomendable renovar su aplicación periódicamente", recuerda con énfasis el Prof.
- Evitar las cabinas de bronceado.
- Proteger la piel con ropa, sombreros y gafas de sol.
- Revisar la piel con regularidad y acudir al dermatólogo ante cualquier cambio.
Adoptar hábitos saludables y conocer los riesgos asociados al sol es fundamental para prevenir el melanoma piel y otros tipos de tumores cutáneos que pueden provocar cáncer de piel.
Tabla de Factores de Riesgo y Medidas Preventivas
| Factor de Riesgo | Medida Preventiva |
|---|---|
| Exposición a la luz solar | Usar protector solar, buscar la sombra, evitar horas pico de sol. |
| Quemaduras solares | Evitar quemaduras, especialmente en la infancia. |
| Uso de cabinas de bronceado | Evitar completamente su uso. |
| Piel clara | Mayor precaución con la exposición solar, revisiones regulares. |
| Antecedentes familiares de melanoma | Revisiones dermatológicas más frecuentes. |