El melanoma es un tipo de cáncer de piel que se origina en los melanocitos. Se trata de un cáncer relativamente frecuente y, en general, grave. Puede aparecer en adultos de cualquier edad y de cualquier color, aunque el 98% de los casos se produce en personas de raza blanca.
Uno de los desafíos con el melanoma nodular es que a menudo no sigue los signos de advertencia típicos que es posible que haya escuchado sobre la detección de melanoma. Muchas personas están familiarizadas con la regla ABCDE para detectar lunares sospechosos: Asimetría, Bordes irregulares, Color variado, Diámetro mayor de 6 milímetros y Evolución o cambio.
El melanoma nodular representa aproximadamente del 15 al 20 por ciento de todos los casos de melanoma diagnosticados cada año. Si bien esto puede parecer un porcentaje relativamente pequeño, la enfermedad conlleva un riesgo desproporcionadamente alto: es responsable de aproximadamente el 50 por ciento de todas las muertes relacionadas con el melanoma.
A continuación, se presenta información detallada sobre el melanoma nodular, incluyendo un caso clínico, diagnóstico diferencial y tratamiento.
¿Cuáles son los principales síntomas del cáncer de piel? Dr. Fernández Herrera (2/4)
Caso Clínico
Mujer de 78 años, sin antecedentes patológicos de interés, trabajadora del medio rural, que consultó en el servicio de dermatología por una lesión asintomática en el dorso de la nariz de 9 meses de evolución. La paciente no refería ningún tipo de lesión previa en la misma localización.
Exploración Física
En la exploración se observó una lesión nodular en el dorso de la nariz, de 0,5 cm de diámetro, de bordes bien delimitados y de centro clínicamente ulcerado. No se palparon adenopatías locales ni regionales (fig. 1); se procedió a la extirpación quirúrgica de la lesión con posterior estudio histopatológico.
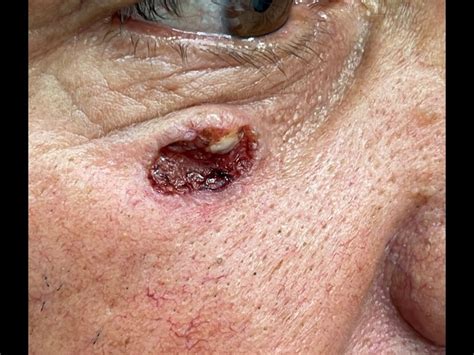
Figura 1. Nódulo color piel normal con centro ulcerado y costroso en el dorso de la nariz.
Histopatología
El estudio histopatológico puso de manifiesto una lesión nodular expansiva bien delimitada, que se extendía desde la dermis papilar hasta el tejido celular subcutáneo (fig. 2a). El tumor contactaba con la epidermis, la sobreelevaba y la adelgazaba en algunos puntos, aunque sin llegar a ulcerarla completamente, y quedaba circunscrito por una proliferación de células epitelioides, no pigmentadas y no cohesivas; se observaban frecuentes figuras de mitosis (fig. 2b). Los núcleos eran grandes, con moderado pleomorfismo y nucleolos prominentes (fig. 2b). No se identificó un componente epidérmico radial ni invasión vascular o perineural, y los bordes de resección estaban libres de tumor. La respuesta linfocitaria peritumoral era escasa, y el estudio inmunohistoquímico (S-100, HMB-45) confirmó el diagnóstico (fig. 2c).
Figura 2. A. Lesión nodular expansiva, no ulcerada y sobreelevada que profundiza hasta la hipodermis superficial y no afecta a los bordes de la resección (HE, 20). B. Proliferación de células epitelioides, discohesivas y no pigmentadas con nucleolos prominentes y frecuentes figuras de mitosis (HE, 400). C. Inmunotinción específica para HMB-45 en células tumorales (400).
Diagnóstico
Melanoma nodular amelanótico, con un índice de Breslow de 4,3 mm y nivel V de Clark. Estadio IIB (T4aN0M0).
Evolución
Se procedió a la realización de tomografía computarizada de cráneo, cuello y tórax, así como un hemograma y una bioquímica, con resultados normales en todas las pruebas. Después de informar a la paciente y a los familiares se decidió una actitud conservadora con seguimiento periódico. En la visita del octavo mes, la paciente presentaba una lesión nodular amelanótica sobre la zona cicatrizal diagnosticada histopatológicamente como recidiva tumoral de melanoma (fig. 3).
Figura 3. Pápula localizada en el borde de la cicatriz quirúrgica, de aspecto vascular. En la dermatoscopia se observa un patrón de vascularización polimorfa.
Diagnóstico Diferencial
En un estudio de Morton et al1, la exactitud del diagnóstico clínico del melanoma fue del 80% en dermatólogos con más de 10 años de experiencia. La queratosis seborreica, así como las lesiones vasculares del tipo del granuloma piogénico, suponen errores diagnósticos habituales durante la evaluación de lesiones sospechosas de melanoma2.
En cuanto a la confusión diagnóstica entre el melanoma y el carcinoma basocelular, existe una serie de 1.784 lesiones con diagnóstico histopatológico de melanoma, de las que 63 lesiones (12%) se extirparon con juicio clínico de carcinoma basocelular, el 94% de las cuales se correspondían con melanomas amelanóticos, inicialmente consideradas como carcinoma basocelular3.
La escasa frecuencia del subtipo de melanoma nodular en la región facial, junto con la clínica amelanótica y la edad de aparición son factores importantes que se deben tener en cuenta en el diagnóstico diferencial del carcinoma basocelular. Además, esta confusión recobra especial interés actualmente, ya que el auge del tratamiento inmunomodulador del carcinoma basocelular puede llevarnos al tratamiento tópico, sin previa biopsia, de casos de melanoma no diagnosticados.
Por ello, se insiste en la biopsia previa de todas aquellas lesiones tumorales en que se vaya a iniciar un tratamiento donde no vaya a ser posible el estudio histopatológico3-5.
Hasta el 2% de los casos de melanoma cursan en forma de lesiones nodulares amelanóticas, a veces ulceradas y de aspecto vascular4. En estos casos de melanoma amelanótico, la dermatoscopia es una técnica especialmente útil para la demostración de vasos puntiformes y áreas rojo lechosas que, aunque no patognomónicos, resultan signos orientativos de melanoma en aquellas lesiones sin estructuras melanocíticas2,4.
Tratamiento
El objetivo del tratamiento quirúrgico del melanoma primario consiste en la extirpación no sólo de la lesión clínicamente aparente, sino también del tejido adyacente suficiente que pueda contener células neoplásicas no visibles clínicamente6. Las recomendaciones actualmente aceptadas establecen márgenes de entre 0,5 y 2 cm en función del espesor de Breslow y la localización anatómica7.
Sin embargo, un reciente estudio, en el que se incluyó a 900 pacientes con melanomas con un índice de Breslow de más de 2 mm, y a los que se asignó aleatoriamente un margen quirúrgico de 1 o 3 cm, demostró que, a pesar de que la recidiva locorregional fue significativamente mayor en los pacientes tratados con 1 cm de margen que en los tratados con 3 cm, no se demostraron diferencias significativas en cuanto a la supervivencia global8.
Junto con el espesor de Breslow, la localización anatómica del melanoma primario es otro factor importante a la hora de decidir la ampliación necesaria. En los melanomas localizados en la cara, el cuello, las palmas o las plantas, las ampliaciones suelen reducirse de forma considerable para preservar la funcionalidad y cosmética de estas áreas anatómicas.
Sin embargo, en una amplia serie9 publicada, en la que se incluyeron casos de lentigo maligno (LM) y lentigo maligno melanoma (LMM), extirpados mediante una modificación de la cirugía micrográfica de Mohs (mapped serial excision), se concluye que la ampliación de 0,5 cm para casos de LM y de 1 cm para casos de LMM menores de 1 mm de espesor pueden resultar insuficientes; en esta serie se demostraron células neoplásicas más allá de estos límites en el 30% de los LM y hasta en el 12% de los LMM extirpados con esta recomendación.
Por último, y como se sugiere en un editorial de The New England Journal of Medicine6, con independencia de la amplitud del margen quirúrgico y de una excelente técnica quirúrgica, una alta proporción de melanomas de alto riesgo (> 2 mm) recidivarán, mientras que otros de las mismas características clinicohistológicas no lo harán.
Factores de Riesgo
Las causas del melanoma son probablemente múltiples, algunas hereditarias y otras adquiridas. Los factores de riesgo incluyen:
- Presencia de lunares.
- Historia personal o familiar de melanoma.
- Exposición a la luz ultravioleta (UV).
- Piel clara.
- Sistema inmunológico debilitado.

La protección solar es clave para prevenir el melanoma.
Si bien cualquier persona puede desarrollar melanoma nodular, ciertos factores aumentan significativamente el riesgo de una persona. Las personas con piel clara o pálida que se quema fácilmente al sol enfrentan un mayor riesgo de desarrollar melanoma nodular. Esto se debe a que la piel más clara contiene menos melanina, el pigmento natural que proporciona cierta protección contra el daño UV.
Si ha tenido cáncer de piel antes, sus posibilidades de desarrollar melanoma nodular aumentan sustancialmente. Lo mismo se aplica si tiene familiares que han sido diagnosticados con cáncer de piel: los factores genéticos pueden hacer que algunas familias sean más susceptibles al melanoma.
Estadios del Melanoma
Existe una clasificación pronóstica en estadios tras su visualización en el microscopio por el patólogo y tras valorar si existe o no afectación a distancia, generalmente mediante pruebas de imagen (ecografía, TAC, RMNy/o PET). En esta clasificación se evalúa la extensión del tumor, tanto local como a distancia, y la cantidad de células que se están dividiendo (mitosis) dentro del tumor. A su vez se evalúa la afectación de ganglios locales que deben haber sido extirpados para su análisis por el patólogo.
- 0. In situ.
- IA.
- IB.
- IIA.
- IIB.
- IIC.
- Estadios III. Implica la presencia de afectación de ganglios locales y la presencia o no de ulceración del melanoma.
- Estadios IV.
En los estadios I y II se debe hacer una extirpación completa de la lesión. Se debe quitar una cantidad suficiente de piel normal de alrededor para evitar la recurrencia (reaparición) del melanoma. La extensión de piel normal de alrededor del melanoma que debe ser quitada depende del estadio del melanoma (fundamentalmente de su profundidad) y de la zona corporal donde se encuentre.
En algunos pacientes es conveniente investigar si algún ganglio de la zona se encuentra afectado. Para ello puede inyectarse un contraste o un marcador radioactivo en la zona de la lesión y, posteriormente, ver hacia qué ganglio drena el colorante o el marcador radioactivo, procediendo a su extirpación.