Los melanomas son tumores malignos que se forman en la piel, específicamente en las células que le otorgan el pigmento o color (melanocitos). Hay diferentes tipos de melanoma y estos representan una de las formas más agresivas de cáncer de piel. Por otro lado, el melanoma es un tumor cutáneo poco común pero bastante grave.
Este se puede desarrollar a partir de un lunar que ya existe en la piel, o como una lesión de novo (nueva) en cualquier parte del cuerpo.
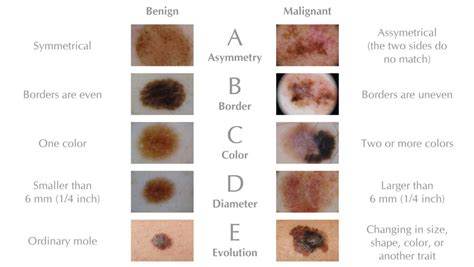
Signos ABCDE del Melanoma
¿Cómo se producen? ¿Cuáles son sus causas?
Los melanomas son multifactoriales; es decir, diversas causas pueden influir en su aparición:
- Exposición a los rayos ultravioleta (UV).
- Fototipo I y II. Las personas de piel blanca o muy clara, pelirrojos, rubios, que son propensas a sufrir quemaduras de sol con facilidad y no logran broncearse son mucho más propensas a sufrir melanomas.
- Factores genéticos y familiares.
- Factores ambientales.
Tipos de melanomas
Existen varios tipos de melanoma, cada uno con características particulares:
- Melanoma de extensión superficial: Es la forma más frecuente de melanoma, más común en el torso de los hombres y las extremidades inferiores de las mujeres.
- Melanoma nodular: Es la segunda forma de melanoma en frecuencia, representando un 10-15% de los casos. Su crecimiento es de forma vertical y más rápido (entre 6 y 18 meses), lo que lo hace mucho más agresivo que el anterior.
- Lentigo melanoma: Se clasifica en dos tipos: el lentigo maligno cuando la lesión está limitada a la capa más superficial de la piel (epidermis); y el lentigo melanoma maligno cuando la lesión invade la segunda capa de la piel (dermis).
- Melanoma Lentiginoso Acral: A pesar de ser el menos frecuente (2-8%), representa el melanoma con mayor incidencia en personas de piel oscura, afrodescendientes y asiáticos.
- Melanoma Nevoide: Difícil de diagnosticar, ya que es muy similar a los lunares normales de la piel. Se presentan como lesiones en forma de cúpula y de cualquier color (marrón, negro, azul o rojo).
- Melanoma Spitzoide: El melanoma spitzoide de la infancia es una neoplasia maligna poco frecuente.
- Melanoma Desmoplásico: Representa menos del 4%. Son similares a las cicatrices en cuanto a su textura y apariencia, y aparecen en las zonas expuestas al sol.
- Melanoma ocular:
- Melanoma de mucosas: Se forman en los tejidos que recubren las zonas internas del cuerpo.
¿Las manchas y los lunares son peligrosos?
En la mayoría de los casos tener lunares, manchas o pecas no representa un problema más allá de la estética. Por eso, es importante estar alerta ante cualquier cambio, ya sean de tamaño, forma, color o textura de lunares o manchas existentes, o la aparición de nuevos lunares o manchas inusuales. Para esto, existe una regla clásica que permite que tanto tú como el médico detecten alteraciones para orientar el diagnóstico:
- Asimetría:
- Bordes:
- Color: Presentan más de un color con áreas rosadas interpuestas.
- Dimensiones o diámetro:
- Evolución y elevación: Este punto es fundamental, ya que implica indirectamente un proceso invasivo. No obstante, ante cualquier cambio en el aspecto por insignificante que parezca, es importante.
Los NMA se desarrollan a lo largo de la vida, fundamentalmente durante las dos primeras décadas. Los NMA más habituales son lesiones pigmentadas de: pequeño tamaño (1-5 mm), tono homogéneo, y con bordes netos y regulares. En algunos casos, la tonalidad puede ser irregular, pero hay simetría y no existen datos adicionales de alarma clínicos ni dermatoscópicos.
El nevus de Spitz es un NMA amelanótico, de tono rojizo y cuya prevalencia varía entre los 1,4 y los 7 casos por cada 100.000 habitantes(9) (Fig. 3). La variante pigmentada se denomina nevus de Reed y se caracteriza por la pigmentación intensa y abigarrada, pero homogénea (Fig. 4).
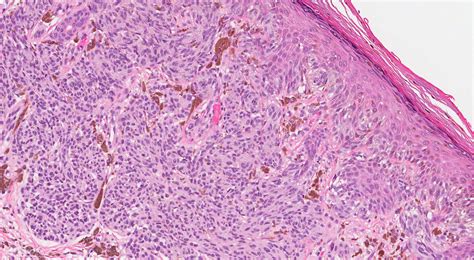
Nevus de Spitz
Nevus de Reed
El número de NMA aumenta a lo largo de la infancia, sobre todo, en niños de fototipo bajo y aquellos que se exponen más al sol, máxime si sufren quemaduras solares reiteradas(10). No se conoce con exactitud el motivo de la aparición de los NM.
Así, la regla nemotécnica clásica “ABCDE” (Asimetría, Bordes irregulares, Color heterogéneo, Diámetro ≥ 6 mm, Evolución cambiante) estarían ausentes hasta en un 60% de la población preadolescente, y en un 40% de los adolescentes. Además, dado que un 76% de los melanomas malignos son amelanóticos (no pigmentados) y no se presentan como lesiones de pigmentación abigarradas, sino como lesiones rojas o rosadas, se han propuesto los criterios “ABCDE modificados”:
- A de amelanótico (lesión roja o rosada y, por tanto, no necesariamente oscura).
- B de “Bleeding/ Bump” (del inglés sangrante/ protuberancia, es decir, que el sangrado y el abultamiento son datos clínicos orientativos).
- C de color uniforme (y no heterogéneo, como clásicamente ocurre en el melanoma del adulto).
- D de De novo (sin lesión precedente) y de cualquier diámetro de tamaño(13).
A diferencia de lo que ocurre en el melanoma del adulto, el tamaño de la lesión (D de la regla ABCDE) no constituye un factor de discriminación válido para el melanoma pediátrico, por lo que la D de la regla ABCD modificada para niños, incluye lesiones de cualquier diámetro(14). De hecho, algunas series observan que, en torno al 50% de los pacientes pediátricos fallecidos por melanoma, tenían lesiones de un tamaño menor o igual a 5 mm, por lo que queda claro que el tamaño de las lesiones en la edad pediátrica no sirve para discriminar entre lesiones benignas y malignas(13).
El melanoma es uno de los tumores en los que se ha detectado mayor número de mutaciones. En concreto, las mutaciones en BRAF son las más frecuentes (60% de los melanomas), seguidas de las del gen NRAS, lo cual pone de manifiesto que para que un NM malignice son necesarias mutaciones genéticas o fenómenos epigenéticos adicionales que promuevan la cancerización. Por ejemplo, mutaciones en el promotor TERT, que hasta el momento no se han detectado en los nevus melanocíticos, pudieran ser determinantes en la malignización(11). En el caso del melanoma hereditario, en la mayoría de los casos, está implicado el gen supresor tumoral CDKN2A.
¿Se pueden tratar los melanomas?
La respuesta es sí. Los melanomas pueden tratarse. Afortunadamente, existen tratamientos muy efectivos sobre todo cuando se realiza un diagnóstico temprano.
En Clínica Multilaser ofrecen tratamientos como la extirpación quirúrgica de la lesión, el láser CO2 y la terapia fotodinámica que han demostrado excelentes resultados frente a esta patología. Además, cuentan con especialistas en el área y la atención personalizada que mereces.
Lentigos
Los lentigos son lesiones pigmentadas de carácter congénito o adquirido, que aparecen en individuos de ambos sexos y de todas las razas. Se trata de lesiones de pequeño tamaño, casi siempre menores de 3 mm, localizadas en cualquier parte de la superficie corporal, incluyendo las mucosas, las palmas y las plantas. Su morfología suele ser regular y su tonalidad homogénea, aunque en la región palmoplantar y en las mucosas, pueden ser algo más grandes, tener morfología poligonal e, incluso, mostrar cierta heterogeneidad en el pigmento (Fig. 1).
Lentigos
El diagnóstico diferencial más importante es: nevus melanocítico juntural (una forma de nevus melanocítico plano relativamente frecuente en la infancia), lentigos solares (inducidos por la exposición solar intensa), melanoma, verrugas planas y hemorragias subcórneas postraumáticas. El análisis dermatoscópico es de gran ayuda para diferenciar estas lesiones pigmentarias, pudiendo evitar incluso el análisis histológico, en algunos casos (Fig.
Los lentigos pueden presentarse en número escaso (lentigos simples) o hacerlo en número elevado (lentiginosis). Es una rasopatía de herencia autosómica dominante, anteriormente denominado síndrome LEOPARD, acrónimo que agrupa las principales manifestaciones clínicas: Lentigos, anomalías Electrocardiográficas, hipertelorismo Ocular, estenosis Pulmonar, Anomalías genitales, Retraso del crecimiento y sordera neurosensorial (Deafness en inglés). La mayoría de los pacientes presentan mutaciones en el gen PTPN11, el mismo gen responsable del síndrome de Noonan. Desde el punto de vista clínico, los niños afectados presentan un fenotipo similar al del síndrome de Noonan, al que característicamente se añaden las lesiones lentiginosas, que van aumentando progresivamente a lo largo de los primeros años de vida.
Los lentigos pueden afectar la esclera ocular, pero respetan las mucosas. En un 50% de los pacientes, también se observan lesiones pigmentadas de mayor tamaño, contorno irregular y tono mucho más oscuro de lo habitual (máculas café noir o café negro).
Es una enfermedad de herencia autosómica dominante que, típicamente, asocia: lesiones cutáneas pigmentarias, mixomas cardiacos y tumores endocrinos múltiples. Se conocen dos genes distintos responsables de la enfermedad: CNC1 y CNC2. Las lesiones pigmentarias más típicas son los lentigos, que se localizan en cualquier zona del tegumento cutáneo y mucoso, pero se concentran especialmente en: zona central de la cara, cuello, parte alta del tronco y mucosa oral y genital (Fig. 1). Los lentigos están presentes desde el nacimiento, pero su número disminuye durante la adolescencia.
Nevus Melanocíticos Congénitos (NMC)
Su incidencia se calcula entre el 0,2 y el 2,1% de los recién nacidos(4). Clásicamente, se han divido en función de su tamaño en: pequeños (<1,5 cm), medianos (1,5-20 cm) y grandes (>20 cm). En el año 2004, se sumó la categoría de NMC gigante (NMCG), cuando el diámetro mayor supera los 40 cm(5).
En las décadas de 1970 y 1980, se consideraba que el riesgo de desarrollar un melanoma sobre un NMC oscilaba en torno al 15%, pero las estimaciones eran poco precisas, porque los estudios recogían series pequeñas de pacientes y con un sesgo de selección que sobreestimaba el riesgo. Una revisión sistemática publicada en el año 2006, con datos de 6.571 pacientes, determinó que la incidencia global era de aproximadamente el 0,7%, variando ampliamente en función del tamaño muestral y del tamaño del NMC(6). Más recientemente, un estudio prospectivo realizado en Reino Unido, con una cohorte de 448 pacientes, observó una incidencia aproximada del 2,2%(7).
Estos autores también encontraron que todos pacientes del estudio que desarrollaron un melanoma tenían más de un NMC, mientras que ningún paciente con un NMC solitario, independientemente del tamaño y la localización, lo presentó. Además, observaron que el factor predictor de desarrollo de melanoma de mayor potencia estadística en un paciente con un NMC, no era el tamaño ni la localización de la lesión, sino la detección de una alteración morfológica concomitante en el sistema nervioso central (SNC), la cual sería más probable en los recién nacidos con dos o más NMC, independientemente de su tamaño y localización.
Melanoma en la edad pediátrica
El melanoma pediátrico es muy raro, suponiendo menos de un 1% del total de melanomas. En particular, es excepcional por debajo de los 10 años. Existen tres formas clínicas, denominadas: melanoma spitzoide (el más frecuente en la edad escolar y presente en el 50% de los adolescentes), melanoma sobre NMC y melanoma similar al del adulto (que aparece en el 50% de los adolescentes restantes).
Debido a su baja incidencia, el melanoma no suele estar incluido entre los principales diagnósticos diferenciales de las lesiones melanocíticas adquiridas en los niños. A la dificultad del diagnóstico histológico, se añade que los signos de alarma clínicos también son distintos.
Nuevos tratamientos para el melanoma avanzado
Síndrome de Li Fraumeni (SLF) y Melanoma
El síndrome de Li Fraumeni (SLF) es un síndrome de predisposición genética al cáncer, con una mutación en línea germinal de TP53, con un patrón de herencia autosómico dominante. Este síndrome se caracteriza por la presentación de varios tumores primarios en un mismo individuo o en diferentes miembros de una familia con afectación de los integrantes pediátricos o adultos jóvenes, con una incidencia en nacidos vivos de 1/5.0001,2.
El espectro de neoplasias malignas en la variante clásica es el siguiente: sarcomas, cáncer de mama, leucemia, carcinoma adrenocortical y tumores del sistema nervioso central3. En algunos individuos se ha observado otro tipo de neoplasias, y en el caso particular del melanoma su correlación con SLF es controvertida4.
La asociación de melanoma con síndromes de cáncer familiar se informó por primera vez en 19875, sin embargo, la relación específica entre melanoma y SLF fue notificada en 2011, cuando se anunció la presencia de 5 melanomas en un solo paciente que presentaba mutación de la línea germinal de TP536. La mayor parte de los casos son esporádicos, sin embargo, se han notificado ciertas formas hereditarias7.
Se sabe que la historia familiar de melanoma es un factor de riesgo para el desarrollo de este tipo de cáncer, la cual explica aproximadamente el 10% de todos los casos8. Así pues, los pacientes que tengan un familiar de primer grado con diagnóstico de melanoma tienen un riesgo 2 veces mayor de desarrollar este tipo de cáncer de piel en comparación con los sujetos que no tienen antecedentes familiares9.
Así pues Chk2 / hCds1, que está alterado en algunos casos de familias con el SLF12, es necesario para la estabilización de p53 en respuesta a la radiación ionizante, la luz ultravioleta y los bloqueos de replicación13,14, lo cual explica una mayor predisposición al desarrollo de cáncer de piel tipo melanoma entre los pacientes con este síndrome genético (tabla 1).
| Gen | Función | Asociación con SLF |
|---|---|---|
| TP53 | Supresor de tumores | Mutaciones en línea germinal |
| CDKN2A | Regulación del ciclo celular | Mutaciones frecuentes en familias con melanoma |
| Chk2 / hCds1 | Cinasa reguladora de p53 | Alterado en algunas familias con SLF |
Para el diagnóstico de la variante clásica se han utilizado los criterios de Chompret, sin embargo, a lo largo de los años se ha evidenciado que en algunas familias estos criterios excluyen a personas en riesgo de padecer el síndrome, debido a la penetrancia y la expresividad variable presente en el SLF, y ya que existe heterogeneidad en cuanto a la presentación clínica entre los diversos miembros de una familia con una misma mutación26. No se debe olvidar la posibilidad de una mutación de novo en los pacientes sin antecedentes familiares, ya que entre el 20 y 30% de los casos puede presentarse tal escenario, afectando el tiempo de diagnóstico31.
Aunque se han descrito casos de melanoma en portadores de mutaciones que predisponen a SLF, en la literatura sigue siendo poco común y muy controvertida la asociación, así por ejemplo en 2016, Mai et al. en una cohorte de estudio presentaron tan solo 6 casos de melanoma entre el total de 1.395 pacientes32.
En un estudio de cohorte retrospectivo publicado en 2020 en Holanda se demostró que los pacientes con SLF tienen un riesgo acumulativo notablemente mayor de desarrollar cualquier tipo de cáncer de piel, encontrándose un riesgo acumulativo del 10,4% a los 40 años, 25,2% a los 60 años y 44,6% a los 70 años33.
Para el caso de cáncer de piel tipo melanoma se concluyó que a los 40 años los pacientes con SLF tienen un riesgo acumulado de 1,5% en comparación con el riesgo del 0,30% que presenta la población holandesa general. El riesgo acumulado a los 70 años es del 12,5% frente al 2,47% de la población holandesa general33.
El primer caso de melanomas cutáneos primarios múltiples y mutación de p53 se documentó por Curiel-Lewandrowski et al. en 2011, en una mujer hispana de 32 años con antecedente de resección de un sarcoma osteogénico de la mandíbula, quien presentó 5 melanomas, por lo que fue derivada a asesoramiento genético debido a su presentación inusual, encontrándose mutación de p536.
En ese mismo año, Black describió el caso de una mujer de 50 años que presentó un melanoma invasivo de 2,2 mm en la rodilla izquierda, de quien como parte de su evaluación oncológica y dada una posible predisposición familiar al melanoma se obtuvo una historia familiar detallada de malignidad, la cual fue llamativa, por lo que se sometió a la paciente a pruebas genéticas que revelaron mutación deletérea de p5317.
Además de lo antes mencionado, según Villani et al. hubo 8 pacientes (6 mujeres y 2 hombres, edad media de 40 años) que desarrollaron melanoma dentro de una cohorte de 322 sujetos con SLF seguidos entre 1993 y 201318.
La asociación con melanoma de mucosas es muy rara, y los resultados son generalmente desfavorables, particularmente entre los pacientes con enfermedad ganglionar avanzada; el primer reporte de caso de melanoma mucoso relacionado con SLF fue documentado por Klein et al. en el 2016, en una mujer hispana de 21 años quien presentó una lesión pigmentada en el alvéolo superior izquierdo, y posteriormente desarrolló una masa cervical ipsilateral19,20; lo anterior permite deducir que existe la posibilidad de que el melanoma mucoso también aparezca como componente neoplásico del SLF.
Baek et al. en 2019 presentaron el caso de un varón de 16 años, sin antecedentes médicos, ni antecedentes quirúrgicos, quien fue diagnosticado con melanoma in situ localizado en la cara lateral del muslo derecho, dada la aparición inusual para su raza y para su edad. Se realizó un extenso cuestionamiento sobre antecedentes familiares, y teniendo en cuenta su historial familiar, se le realizaron pruebas genéticas, detectándose mutación de TP53 en el exón 5. Este caso resulta ser interesante porque el melanoma cutáneo fue el primer tumor maligno descubierto en un paciente pediátrico con SLF21.
El melanoma spitzoide de la infancia es una neoplasia maligna poco frecuente; la asociación de este tipo de tumor con el SLF se informó por primera vez en 2014 (Kollipara et al.) en un paciente pediátrico con antecedente de carcinoma del plexo coroideo tratado con quimioterapia y radioterapia, además de mielodisplasia, quien a la edad de 3 años fue diagnosticado con melanoma spitzoide localizado en la región retroauricular del cuero cabelludo, por lo que se realizó secuenciación del gen TP53 en sangre periférica que reveló una mutación heterocigótica sin sentido en el exón 8, concluyendo que en niños con SLF la aparición de melanoma spitzoide es una posibilidad22.
Así pues, está claro que el riesgo de presentar melanoma es mayor en el SLF, pero los casos de cáncer de piel no siempre se incluyen en los estudios clínicos, dado el mal pronóstico de otras neoplasias en esta población y la corta esperanza de vida de los pacientes.
Prevención del Melanoma
El cáncer de piel es el tipo más frecuente de cáncer, y probablemente también es el más fácil de prevenir, ya que la exposición solar es el factor de riesgo asociado más importante. Esta asociación aparece, tanto si se trata de una exposición moderada, pero prolongada a lo largo de los días, como si se trata de exposiciones solares intensas en periodos cortos de tiempo(16).
La piel del niño es más fina que la del adulto y la radiación UV penetra con mayor profundidad, por lo que la protección solar debe emplearse desde etapas muy tempranas de la vida. Sin embargo, la aplicación de cremas protectoras del sol debe minimizarse en bebés menores de seis meses, ya que la inmadurez de su piel aumenta el riesgo de absorción percutánea, y la extensa superficie corporal puede provocar mayor concentración de los productos tóxicos en la piel(17).
Los fotoprotectores solares contienen productos químicos (filtros orgánicos) o físicos (filtros minerales) que bloquean la radiación UV A y UV B de manera variable. De modo genérico, en la edad pediátrica es preferible usar fotoprotectores físicos o inorgánicos para minimizar los riesgos de sensibilización y toxicidad.
El índice de protección solar (IPS), la cantidad de producto aplicado y la regularidad de la aplicación son los factores esenciales que determinan la eficacia de su efecto protector. La Academia Americana de Dermatología recomienda usar fotoprotectores de amplio espectro (que protejan tanto de la radiación UV A como UV B) y con IPS iguales o mayores de 30, independientemente de la edad y tipo de piel(18).
Hay que recordar que el IPS no es una medida de tiempo, sino una medida de la fracción de radiación ultravioleta capaz de quemar que alcanza la piel. Así, un IPS de 30 no significa que podamos estar un tiempo 30 veces mayor al sol, sino que la radiación que alcanza la piel durante un periodo concreto de tiempo será 1/30 de lo que la alcanzaría sin protector solar.
La cantidad de crema protectora es otro de los factores esenciales que determina su efectividad, la cual se reduce de manera proporcional a la cantidad aplicada. En un estudio realizado con escolares de primaria de 5 a 12 años que se autoaplicaban el protector, se comprobó que se aplicaban menos de la mitad de los 2 g/cm2 aconsejables.
Así mismo, la re-aplicación regular de la crema protectora del sol, sobre todo, tras el baño y el ejercicio físico, garantiza su efecto mantenido a lo largo del periodo de exposición al sol. La Academia Americana de Dermatología recomienda usar fotoprotectores etiquetados como resistentes al agua, re-aplicándolos cada dos horas o después de cada baño o el ejercicio físico vigoroso que provoque mucho sudor(18).
Para terminar, merece la pena hacer un comentario sobre el papel que tenemos los médicos en la Educación para la Salud en relación con la prevención del cáncer de piel. Los niños pequeños usan correctamente los protectores, porque sus padres y cuidadores asumen la responsabilidad de aplicárselos con regularidad, pero la adherencia a la protección solar disminuye abiertamente con la edad.
En un estudio realizado en 2013, se demostró que solo el 10% de los estudiantes de entre 14 y 17 años aplicaban un factor>15 cuando realizaban actividades al aire libre(19). En otro trabajo, se observó que solo el 44% de los adolescentes y sus padres dijeron recibir consejos de su médico sobre la protección solar, mientras que solo el 22% de los médicos admitieron dar recomendaciones sobre el tema(20). Un tercer estudio, puso de manifiesto que el cáncer de piel no era considerado un problema prioritario en las consultas de Pediatría y, que menos de la mitad de los pediatras, comentaban con los adolescentes los riesgos de utilizar las cabinas de bronceado artificial(21).
En conclusión, aunque el riesgo de melanoma sobre un nevus melanocítico o de novo (sin lesión melanocítica previa) en la población pediátrica general es muy baja, no debemos descartar de antemano esa posibilidad diagnóstica. Por tanto, cualquier lesión clínicamente dudosa o incluso aquella de morfología aparentemente benigna pero que suscita preocupación en base a nuestra experiencia, debe ser remitida al dermatólogo. Así mismo, deben derivarse aquellas lesiones que por su especial localización y/o repercusión estética pueden requerir abordaje especializado.