En la práctica diaria, es común que las personas consulten por manchas en las uñas. La preocupación principal es determinar si se trata de un melanoma. Aunque el melanoma ungueal es poco frecuente, su reconocimiento temprano es crucial para un diagnóstico y tratamiento adecuados, dado el pronóstico desfavorable del melanoma en etapas avanzadas.
¿Qué es el Cáncer en las Uñas?
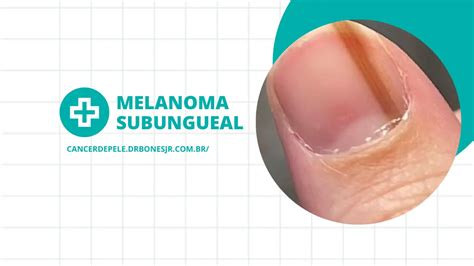
El cáncer en las uñas, también conocido como melanoma subungueal o infraungueal, es un tipo de cáncer que aparece debajo de las uñas, concretamente, en la matriz ungueal, situada en la base de la uña, donde se produce la queratina.
De todos los casos de melanoma, solo entre el 0,7% y el 3,5% son un melanoma subungueal. Sin embargo, aunque no sea algo habitual, es importante conocer sus síntomas y poder así acudir al médico lo antes posible para parar la enfermedad.
Reconociendo el Melanoma Ungueal
Afortunadamente, es sencillo reconocer el melanoma ungueal, siempre que conozcamos la respuesta a las siguientes preguntas:
- ¿Qué es una melanoniquia? Es una mancha marrón y/o negra en la uña que se extiende desde el pliegue ungueal proximal hasta el borde libre distal, con bordes laterales paralelos y rectos.
- ¿Qué es el signo de Hutchinson? Es una mancha marrón y/o negra en la piel que rodea la uña, visible en el pliegue proximal, distal o laterales.
- ¿Qué es una erosión ungueal? Es una muesca en el borde distal de la uña, una desaparición de la uña que equivale a una ulceración ungueal.
El algoritmo para sospechar un melanoma ungueal indica que debemos sospecharlo si la mancha cumple la descripción de melanoniquia y, además, presenta una o más de las siguientes características:
- Afecta a más de media uña.
- Presenta varias tonalidades de marrón/negro (heterocromía).
- Se observa el signo de Hutchinson.
- Presenta erosión ungueal.
En el caso de que la melanoniquia aparezca en un niño o una niña no pensaremos en melanoma sino en nevus, ya que los nevus melanocíticos congénitos pueden presentar signo de Hutchinson u otras de las características sospechosas mencionadas, sin que ello nos tenga que inquietar en la edad pediátrica.
En ocasiones, el melanoma ungueal no presenta melanoniquia, pero en estos casos observaremos cualquiera de los dos siguientes: signo de Hutchinson o erosión ungueal (sin un antecedente claro de hematoma o traumatismo).
Merece la pena mencionar que los dos tumores malignos que podemos encontrar con mayor frecuencia en la uña son el melanoma y el carcinoma escamoso (CE). Deberemos sospechar un CE ungueal si observamos una erosión ungueal sin antecedentes claros de hematoma o traumatismo. En otras palabras, ante una erosión ungueal sin antecedentes de hematoma/traumatismo, debemos plantearnos el diagnóstico diferencial entre CE y melanoma. Si no hay otros datos para sospechar melanoma, la biopsia será la que nos va a resolver el misterio.
No obstante, la mayoría de las consultas por lesión pigmentada ungueal no son melanoma, sino hematomas subungueales. En los hematomas subungueales observamos una mancha oscura que no cumple la definición de melanoniquia que hemos comentado, sino que los hematomas son una mancha de distribución diferente.
Así como en un hematoma subungueal en un dedo de la mano siempre o casi siempre existe un antecedente claro de traumatismo, no es así en el caso de los hematomas en los dedos de los pies, en los que a menudo el/la paciente no recuerda ningún traumatismo. Esto no nos tiene que hacer dudar del diagnóstico de hematoma.
Por último, es interesante comentar que existen otras posibles causas de pigmentación ungueal. La mayoría de ellas son causas exógenas locales (lacas ungueales, permanganato potásico) o sistémicas (fármacos como ciertos quimioterápicos). En estos casos de origen exógeno, la pigmentación suele presentarse en diversas uñas, a diferencia del melanoma.
Ciertos hongos que infectan las uñas pueden producir pigmento marrón. Estas pigmentaciones fúngicas no presentan las características de melanoma descritas en el algoritmo, y en cambio sí que presentan hallazgos que no esperaremos encontrar en un melanoma, como la hiperqueratosis subungueal o manchas blancas o amarillentas en la uña.
Si frotamos o rascamos la piel de forma repetida durante bastante tiempo, esta puede oscurecerse debido a una activación de los melanocitos que producirán más melanina. Este mismo fenómeno puede ocurrir en las uñas y recibe el nombre de melanoniquia friccional. Esta suele presentarse en los dedos de los pies sometidos a fricción, y la banda de color resultante es marrón muy claro, por lo que no suele plantear dudas con el melanoma.
En las personas de piel negra frecuentemente podemos observar melanoniquia, aunque si presenta alguna de las características sospechosas mencionadas (signo de Hutchinson, etc.), deberemos descartar melanoma, ya que las personas de piel negra también pueden tener melanoma ungueal.
La dermatoscopia es un instrumento cada vez más presente en las consultas de atención primaria y puede ayudarnos a evaluar mejor las pigmentaciones ungueales, ya que nos permite reconocer heterocromías o signos de Hutchinson que podrían no ser evidentes a la inspección con ojo desnudo.
Síntomas del Cáncer de Uñas
El cáncer de uñas puede aparecer en cualquier uña, sea de pie o de mano, aunque lo más frecuente es que aparezca en los pulgares de las manos o en los dedos gordos del pie. Los síntomas que presenta el melanoma subungueal son:
- Sangrado de la uña.
- Adelgazamiento o agrietamiento de la lámina ungueal (parte dura de la uña).
- Formación de una úlcera o un nódulo debajo de la parte dura de la uña.
- Una separación entre la parte dura de la uña y la piel de abajo.
- Dolor en el lecho ungueal: la piel de debajo de la uña.
- Oscurecimiento de la piel cercana a la uña.
- Signo de Hutchinson: se forman unos pliegues pigmentados en la piel que rodea a la uña y suelen encontrarse tanto debajo como a los lados o en la piel de arriba.
Primer curso de detección temprana de cáncer de piel. 1 Jornada Melanoma
Tipos de Melanoma
Las principales variantes del melanoma son las siguientes:
- Melanoma de extensión superficial: Es el más común en la raza blanca. Aparece hacia la cuarta o quinta década de vida, sobre piel en la que ha habido una exposición solar intermitente. Suele manifestarse como una mancha de color no homogéneo que aparece sobre un nevus (lunar) preexistente o sobre la piel normal.
- Melanoma nodular: Es el segundo más común en la raza blanca y aparece con más frecuencia en varones. Lo más habitual es que se desarrolle en el tronco, pero puede aparecer en cualquier parte del cuerpo con forma de nódulo sobreelevado que crece muy rápidamente, en semanas o meses. Suele ser muy oscuro, aunque no siempre, y con frecuencia se produce sangrado o ulceración.
- Melanoma sobre lentigo maligno: Afecta a las personas en torno a los 70 u 80 años y está relacionado con la exposición solar crónica (daño por el sol), por lo que aparece generalmente en la cara. La lesión suele empezar como una mancha hiperpigmentada que puede tener muchos años de evolución.
- Melanoma lentiginoso acral: Suele afectar a las personas de unos 60 años y es el melanoma más frecuente en la raza negra. Aparece en la palma de las manos o en las plantas de los pies e, incluso, existe una variedad que se manifiesta como una banda pigmentada en la uña.
Causas y Factores de Riesgo
La exposición excesiva al sol, la aparición de quemaduras solares, así como los factores genéticos constituyen las principales causas de desarrollo de melanoma. En concreto, la radiación solar daña el ADN de las células, y los cánceres de piel comienzan cuando ese daño se produce en los genes que controlan el crecimiento de las células de la piel, que se expanden sin control. Por tanto, existen los siguientes factores de riesgo de desarrollar melanoma:
- El fenotipo cutáneo: Las personas de ojos claros, piel blanca y cabello rubio o rojizo tienen un mayor riesgo de padecer melanoma, así como aquellas con presencia de múltiples nevus comunes (conocidos como lunares) o atípicos.
- La exposición al sol: La luz ultravioleta produce cambios en el ADN celular y una estimulación de los melanocitos, los cuales, ante esta agresión, tienen dos mecanismos de defensa. Por un lado, el aumento de la producción de melanina, con el que la piel se oscurece. Y por otro lado, también reparan los daños en el ADN. Cuando la exposición al sol es excesiva, se sobrepasa esta capacidad de defensa de los melanocitos, que empiezan a multiplicarse de forma descontrolada, dando lugar al melanoma.
- La edad: El riesgo de melanoma aumenta con la edad, pero al mismo tiempo, es uno de los cánceres más comunes en los adultos jóvenes, sobre todo en las mujeres.
- Los antecedentes personales de melanoma u otros cánceres cutáneos: Una persona que ha padecido melanoma tiene un mayor riesgo de padecer melanoma nuevamente.
- Los antecedentes familiares: Ente el 8% y el 12% de los casos de melanoma presenta antecedentes familiares.
Estadios del Melanoma
La Clínica Universitaria de Navarra distingue cuatro estadíos de evolución del melanoma:
- Estadio I: En el estadio IA, el tumor no mide más de un milímetro de grosor, no presenta ulceración y se halla en la epidermis. En el estadio IB, el tumor es un poco más profundo o sigue siendo superficial, pero existe ulceración.
- Estadio II: El tumor ha superado los dos milímetros y se ha adentrado en el tejido subcutáneo. Puede presentar o no ulceración.
- Estadio III: El tumor puede ser de cualquier grosor, con ulceración o sin esta. Se ha extendido a un vaso linfático y existe la posibilidad de que se haya propagado también hacia los ganglios linfáticos más cercanos.
- Estadio IV: El cáncer se ha propagado a través de la sangre hasta otras partes del cuerpo como el intestino delgado, los huesos, el hígado, el pulmón o el cerebro.
Tratamiento
Al igual que otros tipos de cáncer de piel, el melanoma suele ser curable en sus etapas iniciales, pero, si no se detecta de manera precoz, cuenta con más probabilidades de extenderse a otras partes del cuerpo que los otros tumores de la piel. En concreto, las tasas de curación se acercan al 90% en las fases iniciales del tumor, de acuerdo a la guía “Prevención y tratamiento del melanoma”, de la Consellería de Salud Valenciana. Por este motivo, es fundamental una detección precoz.
El propio paciente debe seguir una rutina de autoexploración de la piel cada uno o dos meses y acudir a su dermatólogo cuando observe lesiones sospechosas. De acuerdo con la Academia Española de Dermatología y Venerología (AEDV), el tratamiento fundamental y, a menudo, el único necesario, es una cirugía con la que se extirpa por completo el tumor con los márgenes adecuados.
La intervención, que también sirve para confirmar el diagnóstico, puede llevarse a cabo a menudo con anestesia local y sin ingreso posterior, aunque en ocasiones, dependiendo del tamaño y ubicación de la lesión, puede ser necesaria anestesia total y una estancia hospitalaria breve. Posteriormente, se analiza la pieza completa y, en ocasiones, pueden ser necesarias pruebas complementarias como análisis de sangre, una radiografía del tórax, una ecografía abdominal, una tomografía axial computarizada (TAC), una ecografía ganglionar, o una resonancia magnética cerebral, de cabeza y cuello.
Por último, puede realizarse también una biopsia selectiva del ganglio centinela (BSGC) para la estadificación del melanoma. En algunos casos, dependiendo de factores como el estadio del tumor en el momento del diagnóstico, pueden ser necesarios otros tratamientos como quimioterapia, radioterapia o inmunoterapia.
Así mismo, tras el tratamiento o intervención, y para asegurarse de que el cáncer no reaparezca, el paciente debe realizar un seguimiento continuo y acudir al dermatólogo de manera regular, para que este realice una exploración completa de la piel y, si fuera preciso, de los ganglios linfáticos.
10 Consejos para Prevenir el Melanoma
La mejor manera de luchar contra el melanoma es la prevención y protección frente al sol ( radiación ultravioleta A) y la detección precoz. Resulta crucial, por tanto, seguir las siguientes recomendaciones en nuestra vida diaria:
- Evita la exposición solar en las horas centrales del día. Los rayos solares son más fuertes y perjudiciales entre las doce de la mañana y las cuatro de la tarde.
- Utiliza fotoprotectores que te protejan frente a la radiación UVA, UVB e IR-A. Dependiendo de tu fenotipo, debes aplicarte un fotoprotector con uno u otro factor de protección, pero este nunca debe ser inferior a 30.
- Consulta los índices ultravioleta e infrarrojos. Antes de la exposición al sol, es conveniente que te informes de estos niveles a través de canales como la Agencia Estatal de Meteorología (AEMET).
- Cuidado al aire libre. Recuerda que las radiaciones solares se reflejan en los entornos con nieve (+80%), arena (+25%) y agua o hierba (+10%), lo que provoca que aumenten sus efectos al incidir directamente sobre la piel.
- Protege tu cuerpo con la ropa adecuada. Los colores oscuros generalmente protegen mejor del sol que los claros, y los tejidos tupidos son más aconsejables que los más sueltos.
- Usa gafas de sol para evitar los daños oculares. Es necesario que las gafas tengan una protección del 100% frente a los rayos UV, así como el certificado de haber superado todos los controles de la Unión Europea.
- Protege a los niños del sol. Antes de los tres años, no es recomendable que los más pequeños estén expuestos al sol.
- Huye de las salas de bronceado. La mayoría de los dermatólogos y organizaciones de la salud desaconsejan el uso de camas bronceadoras o lámparas de sol, pues emiten rayos UVA y UVB.
- Observa de cerca tu piel. Realiza una autoexploración de tu cuerpo cada uno o dos meses.
- Acude al dermatólogo periódicamente. Además de hacerlo si observas lesiones pigmentadas sospechosas -nuevas o antiguas- en tus autoexploraciones, también debes concertar periódicamente una cita con tu dermatólogo para que inspeccione tu piel.
¿Qué Significa Tener las Uñas del Pie Negras?
La uña negra del pie, o hematoma subungueal, aparece cuando se acumula sangre debajo de la uña debido a un traumatismo o una presión constante. Esta coloración puede variar entre rojiza, púrpura o completamente negra, y su intensidad depende del tiempo transcurrido y la magnitud del daño.
Aunque es común relacionarla con golpes o el uso de calzado inadecuado, no siempre es ese el caso. Las uñas oscuras también pueden estar asociadas a infecciones por hongos, problemas circulatorios o incluso afecciones más serias como un melanoma subungueal, en casos raros.
No todas las uñas negras requieren tratamiento médico inmediato, pero sí es importante observar su evolución y buscar atención profesional si no desaparecen o presentan síntomas adicionales como dolor persistente o cambios en la forma de la uña.
Causas de la Uña Negra en el Pie
Identificar la causa es el primer paso para tratar correctamente una uña negra. Estas son las más frecuentes:
- Traumatismo repetitivo: Las actividades físicas de alto impacto, como correr, bailar o jugar fútbol, pueden generar microtraumatismos constantes en los dedos del pie.
- Golpes directos: El impacto por dejar caer un objeto sobre el pie o chocar con fuerza contra una superficie puede dañar el lecho ungueal.
- Infecciones fúngicas: Las onicomicosis son infecciones por hongos que afectan la estructura y color de las uñas.
- Melanoma subungueal: Una mancha negra que no desaparece con el tiempo ni está asociada a un golpe podría ser señal de un melanoma subungueal.
¿Cómo Curar una Uña Negra del Pie?
El tratamiento dependerá de qué la causó. Aquí tienes las opciones más eficaces según el origen:
- Uña negra por golpe: Si el traumatismo fue reciente y hay dolor por acumulación de sangre, un especialista puede realizar una pequeña perforación en la uña (trepanación) para drenar el hematoma.
- Uña negra en el pie sin golpe: Cuando no hay antecedente de traumatismo, es necesario evaluar otras posibles causas.
- Mancha negra en la uña del pie por hongos: Las infecciones fúngicas requieren un abordaje distinto. Los tratamientos suelen incluir lacas antifúngicas, cremas tópicas o medicamentos vía oral en casos severos.
Si persiste el dolor, la coloración, o tienes dudas sobre la causa, lo mejor es acudir a una clínica de podología en Málaga o en tu zona. Contar con una valoración personalizada no solo permite tratar el problema, sino también prevenir futuras complicaciones. Un podólogo sabrá distinguir entre una pigmentación inofensiva y una lesión potencialmente más seria.
¿Cuándo Deberías Preocuparte?
No todas las uñas negras son inofensivas. Si la mancha no desaparece con el tiempo, cambia de tamaño, se expande a otras uñas o aparece espontáneamente sin ninguna lesión previa, deberías consultarlo con un podólogo o dermatólogo.
Los signos de alerta incluyen también dolor constante, inflamación, secreción de pus o mal olor. Estos síntomas podrían indicar una infección más seria o, como ya se ha mencionado, un tumor subungueal. El diagnóstico precoz es clave para evitar complicaciones.
Hemorragia Lineal Subungueal
La hemorragia lineal subungueal es una acumulación de sangre que forma una línea o franja fina bajo la uña. Esta sangre atrapada suele ser de color oscuro, y puede variar del rojo al negro. Aunque a menudo se presenta como una línea delgada, también es posible que haya más de una, dependiendo de la causa.
En términos médicos, la hemorragia subungueal ocurre debido a la ruptura de pequeños vasos sanguíneos en el lecho ungueal (la capa de piel directamente bajo la uña), y suele ser indolora. Estas líneas se denominan a veces “hemorragias en astilla” porque su apariencia puede recordar a una astilla atrapada bajo la uña.
¿Cuándo y por qué se produce?
- Microtraumatismos: los golpes pequeños o repetidos en las uñas.
- Infecciones y enfermedades sistémicas: en algunos casos, una hemorragia en astilla puede estar relacionada con infecciones.
- Uso de medicamentos: algunos fármacos, en especial los que alteran la coagulación.
- Envejecimiento: con el tiempo, los capilares del lecho ungueal pueden debilitarse.
¿Cómo prevenirlas?
- Protege tus uñas: evita golpes y actividades de alto impacto sin protección adecuada.
- Cuida la salud vascular: sigue una dieta rica en vitamina C y biotina para fortalecer uñas y capilares.
- Hidratación y hábitos saludables: hidrata uñas y cutículas, y evita tabaco y alcohol.
Diferencias entre hemorragia lineal subungueal y melanoma subungueal
Aunque las hemorragias lineales subungueales son generalmente benignas, es importante saber diferenciar estos signos de un melanoma subungueal, un tipo raro de cáncer que puede desarrollarse bajo la uña y presenta una apariencia algo similar.
| Característica | Hemorragia Lineal Subungueal | Melanoma Subungueal |
|---|---|---|
| Apariencia y color | Rojas o negras, cerca del borde distal, se desvanecen y desplazan | Línea pigmentada única y persistente |
| Número y distribución | Aparece generalmente en una sola uña y en una o pocas líneas | Puede extenderse a otras partes de la uña y la piel circundante |
| Crecimiento y persistencia | Desaparecerán con el tiempo a medida que la uña crece | Tiende a ser fijo y no se desplaza con el crecimiento de la uña |
¿Cuándo consultar a un médico?
- Persistencia o expansión de la línea.
- Ausencia de traumatismo o causa clara.
- Síntomas asociados: cambios de color de la línea, sangrado persistente bajo la uña o dolor.
- Factores de riesgo de melanoma: si tienes antecedentes personales o familiares de melanoma, o has notado cambios en el aspecto de la línea.
Si tienes dudas siempre es mejor consultar con un dermatólogo especialista, los Seguros de Salud de MAPFRE cuentan con un amplio cuadro de especialistas que podrán resolver todas tus consultas.
tags: #melanoma #subungueal #duele