El cáncer de cuello uterino es una enfermedad en la que las células del cuello uterino se vuelven anómalas y se multiplican de manera descontrolada, formando tumores. Afortunadamente, los avances en la tecnología médica han mejorado la detección temprana de esta enfermedad.
¿Qué es el cáncer del cuello del útero?
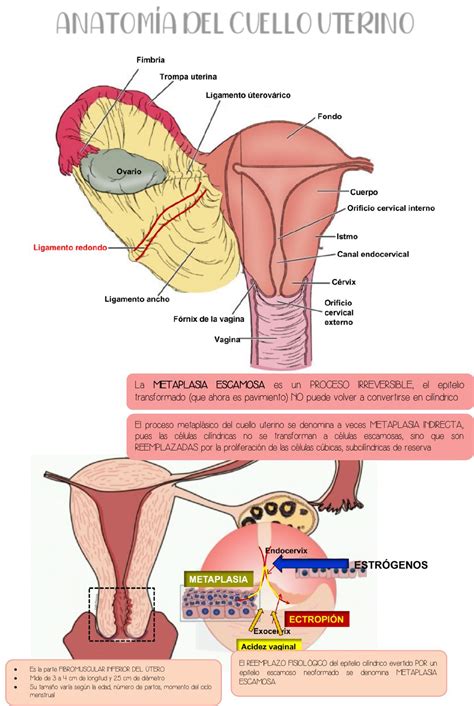
El cáncer del cuello del útero ocurre cuando las células del cuello del útero, la parte inferior del útero que se conecta a la vagina, se vuelven anómalas. Unos pequeños cambios en el ADN celular les indican que deben multiplicarse de manera descontrolada, y las células se acumulan de manera que forman tumores.
El cáncer del cuello del útero, también denominado cáncer de cérvix o cáncer cervicouterino, es la proliferación anormal y descontrolada de células malignas en el cuello del útero, la estrecha porción final inferior del útero que lo conecta con la vagina. Es uno de los cánceres más habituales del aparato genital femenino y, si se detecta a tiempo, tiene muy buen pronóstico.
CÁNCER DE CUELLO UTERINO, Causas, signos y síntomas, diagnóstico y tratamiento
Causas del cáncer de cuello uterino
La proliferación anormal de células es causada por una mutación genética en el ADN de las células que altera los procesos de reproducción y muerte celular. El exceso de células se acumula formando un tumor que invade los tejidos circundantes. En el caso de cáncer de cuello uterino, este proceso es muy lento y progresivo: comienza con la denominada neoplasia cervical intraepitelial, una lesión celular caracterizada por la modificación irreversible del ADN de las células del epitelio exocervical. Es un estado precanceroso que, si no se trata, puede evolucionar y transformarse en un carcinoma.
Tanto las lesiones precancerosas como el cáncer de cérvix están muy relacionados con el virus del papiloma humano (VPH), siendo este el causante de la mayor parte de los casos de cáncer, especialmente los serotipos VPH-16 y VPH-18. Estos virus tienen dos proteínas, E6 y E7, que desactivan algunos genes supresores de tumores, como el p53 y el Rb, que regulan el crecimiento celular y provocan la muerte de las células. Esa desactivación puede causar el crecimiento celular descontrolado y la formación de neoplasias y tumores cancerígenos.
El cáncer del cuello del útero comienza cuando las células sanas del cuello del útero presentan cambios en su ADN. El ADN de una célula contiene las instrucciones que le indican a la célula lo que debe hacer. Los cambios le indican que se multiplique rápidamente. Las células siguen viviendo, mientras que las células sanas mueren como parte de su ciclo natural de vida. Esto causa un exceso de células, lo que podría formar una masa llamada tumor. Las células pueden invadir y destruir los tejidos sanos del cuerpo. El virus del papiloma humano es la causa de la mayoría de los tipos de cáncer del cuello del útero. El virus del papiloma humano es un virus frecuente que se trasmite por contacto sexual. En la mayoría de las personas, el virus nunca causa problemas. Suele desaparecer por sí solo.
Si bien no se sabe con certeza qué causa que las células del cuello del útero cambien su ADN, lo que sí se sabe es que el virus del papiloma humano, o VPH, participa en este proceso. El VPH se contagia por el contacto piel con piel, a menudo durante las relaciones sexuales. Más del 85 % de la población general ha estado expuesta a este virus. Pero la mayoría de las personas que tienen VPH nunca presentan cáncer del cuello del útero. No obstante, reducir los riesgos de contraer el virus reduce el riesgo de tener cáncer. Recomiendo recibir la vacuna contra el VPH y acudir a exámenes de detección de manera regular.
Otros factores de riesgo para cáncer del cuello del útero incluyen tener múltiples relaciones sexuales, pero como solo se necesita una para contagiarse de VPH, siempre es importante protegerse durante las relaciones sexuales. Tener el sistema inmunitario debilitado y fumar se vinculan con un mayor riesgo. En la década de 1950, un conocido medicamento llamado dietilestilbestrol se usaba como medicamento para la prevención de abortos espontáneos.
Otros factores de riesgo incluyen:
- Aumento del número de parejas sexuales.
- Actividad sexual a edad temprana.
- Otras infecciones de transmisión sexual.
- Padecer otras infecciones de transmisión sexual, también llamadas ITS, aumenta el riesgo de contraer VPH, que puede causar cáncer del cuello del útero.
- Un sistema inmunitario debilitado.
- Exposición a medicamentos para prevenir un aborto espontáneo.
- Si tu madre tomó un medicamento llamado dietilestilbestrol durante el embarazo, tu riesgo de padecer cáncer de cuello del útero podría aumentar. Este medicamento se utilizaba en los años cincuenta para prevenir el aborto espontáneo.
- Fumar. El hábito de fumar aumenta el riesgo para cáncer del cuello del útero. Cuando se producen infecciones por VPH en personas fumadoras, las infecciones tienden a durar más tiempo y es menos probable que desaparezcan.
Tipos de cáncer de cuello uterino
El cáncer de cuello del útero se divide en diferentes tipos según el tipo de célula donde comenzó el cáncer.
- Carcinoma epidermoide: surge de las células escamosas, células delgadas y planas que se encuentran en el ectocérvix, la parte más inferior del cuello uterino. Este tipo de cáncer de cuello del útero comienza en las células finas y planas, llamadas células escamosas. Las células escamosas recubren la parte externa del cuello del útero.
- Adenocarcinoma: se origina en las células glandulares que revisten el endocérvix, la parte interna del cuello uterino que forma el canal que conecta con la vagina. Algunas veces, ambos tipos de células están implicadas en el cáncer de cuello del útero.
Síntomas del cáncer de cuello uterino
En sus fases iniciales, el cáncer de cuello uterino no suele presentar síntomas. El cáncer de cuello uterino cuando comienza a formarse por lo general no causa síntomas, lo que complica su detección. Con frecuencia, los síntomas inician después de que el cáncer se disemina.
Desafortunadamente, en las primeras etapas del cáncer del cuello del útero no suelen presentarse signos ni síntomas. Por ello, remarcamos la importancia de acudir a exámenes de Papanicolaou cada tres a cinco años y exámenes pélvicos todos los años.
Los síntomas de cáncer de cuello uterino en estadio temprano suelen ser los siguientes:
- Sangrado vaginal después de tener relaciones sexuales.
- Sangrado vaginal después de la menopausia.
- Sangrado vaginal entre períodos menstruales, o períodos menstruales abundantes o que duran más de lo normal.
- Flujo vaginal líquido de olor fuerte o con sangre.
- Dolor pélvico o dolor durante las relaciones sexuales.
- Dolor durante las relaciones sexuales.
Es posible que el cáncer de cuello uterino en estadio avanzado (cáncer que se diseminó fuera del cuello del útero a otras partes del cuerpo) cause los síntomas mencionados antes además de los siguientes:
- Dificultad o dolor al evacuar, o sangrado del recto con las evacuaciones intestinales.
- Dificultad o dolor al orinar, o sangre en la orina.
- Dolor sordo en la espalda.
- Hinchazón de las piernas.
- Dolor en el abdomen.
- Sensación de cansancio.
Es posible que otras afecciones que no son cáncer de cuello uterino causen estos síntomas. La única manera de saberlo es mediante una consulta médica.
Diagnóstico del cáncer de cuello uterino
La mayoría de las pautas sugieren comenzar a realizar exámenes de detección para el cáncer del cuello del útero de manera regular a partir de los 21 años. Durante estos exámenes de detección, el proveedor de atención médica extrae células del cuello del útero para analizarlas en el laboratorio. Las pruebas de ADN del VPH examinan la célula específicamente para detectar el tipo de VPH que puede llevar a un precáncer. Con una citología vaginal, o prueba de Papanicolaou, se analizan las células para detectar anomalías. Si bien el proceso que comprenden estas pruebas no es doloroso, puede resultar un poco incómodo.
Si el proveedor de atención médica sospecha que tienes cáncer del cuello del útero, es posible que haga un examen más minucioso del cuello del útero. Esto puede incluir una colposcopía, que se trata de un instrumento especial que irradia luz a través de la vagina hasta el cuello del útero para aumentar el campo de visión del proveedor de atención médica. Durante la colposcopía, el proveedor de atención médica puede tomar varias muestras más profundas para examinarlas. Esto podría incluir una biopsia con sacabocados que recoge muestras muy pequeñas de células, o un legrado endocervical, en el que se usa un instrumento angosto para tomar una muestra de tejido interno. Si luego del examen adicional, el tejido de la muestra es preocupante, el médico podría hacerte más pruebas o recoger otras muestras de tejido de capas celulares más profundas.
El diagnóstico temprano del cáncer de útero es fundamental para un tratamiento exitoso.
- Examen pélvico: el ginecólogo realiza un examen físico para evaluar el tamaño, la forma y la consistencia del útero y los ovarios, así como para detectar cualquier anomalía.
- Ecografía transvaginal: se introduce una sonda en la vagina para emitir ondas sonoras que crean imágenes del útero y los ovarios.
- Biopsia endometrial: es la prueba definitiva para diagnosticar el cáncer de útero. Se extrae una pequeña muestra de tejido del endometrio mediante una cánula fina que se introduce a través del cuello uterino.
- Dilatación y legrado: en este procedimiento, se dilata el cuello uterino y se introduce un instrumento llamado cureta para raspar una muestra del revestimiento uterino.
- Histeroscopia: se introduce un tubo delgado con una cámara (histeroscopio) a través de la vagina y el cuello uterino para visualizar el interior del útero.
- Resonancia magnética (RM): proporciona imágenes detalladas del útero, los ovarios y los tejidos circundantes.
- Tomografía computarizada (TC): utiliza rayos X para crear imágenes transversales del cuerpo.
Tratamiento del cáncer de cuello uterino
El tratamiento del cáncer del cuello del útero no es el mismo para todas las personas. El médico tendrá en cuenta el panorama completo de tu salud y tus preferencias personales antes de recomendarte uno o varios métodos de tratamiento. Cuando se produce un cáncer del cuello del útero, suele tratarse primero con cirugía para extirpar el cáncer. Otros tratamientos pueden incluir medicamentos para destruir las células cancerosas. Las opciones pueden incluir quimioterapia y medicamentos de terapia dirigida. También puede utilizarse radioterapia con haces de energía potentes.
El tratamiento del cáncer de útero se individualiza según la etapa, el tipo de cáncer, el grado de diferenciación celular y la salud general de la paciente.
En el caso del cáncer del cuello del útero en etapa temprana, por lo general, el tratamiento es una cirugía para extirpar los tumores anómalos. En el caso del cáncer del cuello del útero más avanzado, también existe la posibilidad de hacer quimioterapia con un medicamento que se transporta por el organismo y mata las células cancerosas a su paso. La radioterapia utiliza rayos de alta potencia que concentran su energía sobre las células cancerosas.
Las opciones de tratamiento son:
- Cirugía: es el tratamiento principal para la mayoría de los cánceres de útero. Los procedimientos quirúrgicos incluyen la histerectomía (extirpación del útero), que puede ser total (útero y cuello uterino), subtotal (solo el útero) o radical (útero, cuello uterino, parte superior de la vagina y tejidos circundantes). La salpingooforectomía bilateral es la extirpación de las trompas de Falopio y los ovarios, y la linfadenectomía pélvica consiste en la extirpación de los ganglios linfáticos pélvicos para determinar si el cáncer se ha diseminado.
- Radioterapia: utiliza rayos X de alta energía para destruir las células cancerosas. En el caso de la radioterapia externa, la radiación se administra desde una máquina fuera del cuerpo, dirigida hacia la zona afectada. Se utiliza para tratar el cáncer de útero en etapas tempranas o después de la cirugía para eliminar cualquier célula cancerosa remanente.
- Braquiterapia: se colocan pequeños implantes radiactivos dentro de la vagina o el útero, cerca del tumor. Permite administrar una dosis alta de radiación directamente al tumor, minimizando el daño a los tejidos sanos circundantes. Se utiliza a menudo en combinación con la radioterapia externa.
- Quimioterapia: emplea medicamentos para destruir las células cancerosas que se han diseminado a otras partes del cuerpo o para reducir el tamaño del tumor antes de la cirugía. Se administra por vía intravenosa u oral, generalmente en ciclos. Los efectos secundarios comunes incluyen náuseas, vómitos, caída del cabello, fatiga y un mayor riesgo de infecciones.
- Terapia hormonal: utiliza medicamentos para bloquear el efecto de las hormonas, como el estrógeno y la progesterona, en el crecimiento del cáncer. Se utiliza principalmente en cánceres de útero avanzados o recurrentes que son sensibles a las hormonas. Los medicamentos utilizados pueden incluir progestágenos, inhibidores de la aromatasa y análogos de la GnRH.
- Terapia dirigida: utiliza fármacos que se dirigen a características específicas de las células cancerosas, bloqueando su crecimiento y diseminación.
Prevención del cáncer de cuello uterino
Pregúntale al médico acerca de la vacuna contra el virus del papiloma humano. Recibir una vacuna para prevenir la infección por virus del papiloma humano puede reducir tu riesgo de cáncer de cuello del útero y otros cánceres relacionados con el virus del papiloma humano. Sométete a pruebas de Papanicolaou de rutina. Las pruebas de Papanicolaou pueden detectar afecciones precancerosas del cuello del útero. Estas afecciones pueden vigilarse o tratarse para prevenir este tipo de cáncer. Mantén relaciones sexuales seguras. Reduce tu riesgo para cáncer de cuello del útero tomando medidas para evitar las infecciones de trasmisión sexual. No fumes. Si no fumas, no empieces a hacerlo ahora.

Miomas Uterinos: Tumores Benignos
Los miomas son tumores benignos que se originan de las células musculares lisas del útero, contienen tejido fibroso, matriz de colágeno y a veces depósito de calcio. El tejido musculoso del útero se llama miometrio. Los miomas se llaman también fibroma uterino, leiomioma o fibroleiomioma.
Los miomas son benignos porque no producen infiltraciones, no causan metástasis, no recidivan (reaparecen) una vez extirpados y solo muy ocasionalmente degeneran en tumor maligno (sarcoma uterino), por lo que no hay que alarmarse. Los miomas pueden ser únicos o múltiples, microscópicos o gigantes. La mayoría de las mujeres que tienen esta patología no suelen tener un solo mioma, sino que suelen tener varios, siendo esto lo que denominamos miomatosis uterina. Los miomas uterinos son los tumores (benignos) pélvicos más frecuentes en la mujer. Se estima que 1 de cada 4 o 5 mujeres presenta miomas uterinos. Después de los 35 años la incidencia de esta patología aumenta al 20%, aunque la mayoría de los casos es asintomática.
Causas de los Miomas Uterinos
- Causas hormonales: El mioma es un tumor benigno dependiente de la producción hormonal. Después de la menopausia, cuando la producción hormonal en los ovarios disminuye, no suelen presentarse nuevos tumores y los ya existentes disminuyen de tamaño. La menarquia precoz, es decir, la primera regla en una edad muy temprana (antes de los 10 años), aumenta el riesgo de aparición de los miomas. Mientras que la menarquía tardía (después de 16 años) es un factor protector. La cantidad de estrógenos y de sus receptores uterinos está aumentada en las mujeres con miomas.
- Etnia: Los miomas uterinos son más frecuentes en raza negra. (50% en raza negra, frente al 25%). Las mujeres más afectadas, según algunos estudios, son las mujeres negras americanas.
- Factores genéticos: Los factores hereditarios tienen un papel importante en el desarrollo de esta patología.
- Obesidad: La obesidad tiene papel muy importante en el desarrollo de los miomas. Las mujeres con sobrepeso tienen mayor riesgo tanto de padecer miomas, así como que estos sean de un mayor tamaño. En las mujeres obesas aumenta el nivel de los estrógenos circulantes ya que en el tejido graso los andrógenos se transforman en estrógenos gracias a una enzima llamada aromatasa.
Síntomas de los Miomas Uterinos
Aproximadamente el 30-50% de las mujeres con miomas uterinos no presentan síntomas. Las pacientes que tienen síntomas pueden presentar trastornos menstruales, síntomas de compresión, dolor, esterilidad e infertilidad y síntomas generales.
- Uno de los síntomas más frecuentes es el trastorno menstrual que puede ser menorragia o hipermenorrea, es decir periodos menstruales en la que la hemorragia es anormalmente intensa o prolongada, y metrorragia es decir cualquier sangrado que se produce entre los periodos normales de la menstruación de la mujer. Cuando el tumor está más cerca de la cavidad endometrial, es decir, hablamos de un mioma submucoso, las alteraciones menstruales son más frecuentes.
- Dolor: El dolor se produce en el 30% de los casos. Puede ser agudo, intenso y persistente o crónico con una sensación de pesadez sobre todo cuando la mujer está mucho tiempo de pie. El dolor puede aparecer en la zona de vientre o en la parte baja de la espalda.
- Síntomas generales: Entre los síntomas generales destaca la anemia por la continua pérdida de sangre.
- Presencia de miomas durante el embarazo: Los miomas, incluso los que son muy voluminosos, son compatibles con embarazos y partos normales pero pueden causar complicaciones durante la gestación, en el parto y después del parto. Incrementan la incidencia de abortos, partos prematuros, placenta previa, desprendimiento de placenta, hemorragias, alteraciones del crecimiento del feto y alteraciones en la contractibilidad del útero.
Tipos de Miomas Uterinos
Según la localización dentro del cuerpo uterino se diferencian tres tipos de miomas: miomas subserosos, miomas intramurales y miomas submucosos.
- Miomas subserosos: crecen bajo la serosa uterina y producen un resalte en la superficie de útero. Pueden alcanzar un gran tamaño sin causar síntomas o sólo producir síntomas de compresión de órganos vecinos como intestinos, recto, vejiga, uréteres, venas y vasos linfáticos. Normalmente los miomas subserosos no causan menstruaciones abundantes o sangrado entre menstruaciones. Pueden ser pediculados o de base ancha, abultando externamente el útero. Los miomas subserosos pediculados pueden sufrir una torsión del pedículo con infarto hemorrágico y necrosis, provocando dolores abdominales agudos y signos de irritación peritoneal. A veces crecen hacia el ligamento ancho y se introducen entre sus hojas produciéndose miomas intraligamentarios. Los miomas parasitarios se forman de los miomas subserosos adhiriéndose al epiplón o al intestino y desarrollándose una vascularización independiente del útero.
- Miomas submucosos: crecen hacia la cavidad uterina produciendo un resalte en el endometrio. Estos miomas pueden tener una base ancha de inserción al útero, o pueden estar atados al útero por un tallo fino y la mayor parte del mioma estar colgando en la cavidad uterina. Estos se llaman miomas submucosos pediculados. Los miomas submucosos son menos frecuentes que los miomas subserosos, pero son los que más problemas suelen causar. Los síntomas más habituales en el caso de un mioma submucoso son los sangrados abundantes y el dolor persistente, ya que estos miomas estimulan la contracción muscular del útero. Las contracciones uterinas a veces tienden a expulsar los miomas pediculados de la cavidad uterina. El pedículo se adelgaza su nutrición disminuye y se producen procesos degenerativos dentro del mioma. Si las contracciones provocan la sección completa del pedículo el mioma puede ser expulsado a través de la vagina. Este tipo de mioma se llama mioma nascens.
- Miomas intramurales: crecen en el espesor del miometrio. Estos miomas aumentan considerablemente el tamaño del útero y producen irregularidades en la pared. Pueden causar menstruaciones muy abundantes o sangrado entre menstruaciones, dolores abdominales y aumento de la frecuencia urinaria. Los miomas cervicales se localizan en el cuello uterino. Realmente son miomas intramurales y son los menos dependientes de la función ovárica. A menudo causan síntomas de compresión del aparato urinario bajo provocando polaquiuria, disuria y sensación de pesadez.
Diagnóstico y Tratamiento de los Miomas Uterinos
Durante la exploración física se puede valorar el tamaño, la forma y la consistencia del útero y la presencia de los miomas. La ecografía es la prueba diagnóstica más utilizada para el estudio de los miomas teniendo en cuenta que permite la valoración de su tamaño, localización y las complicaciones. La ecografía puede ser abdominal o transvaginal. La ecografía realizada a través de la vagina permite obtener informaciones más detalladas.
Cuando la mujer con mioma uterino no tiene síntomas la mejor opción es no hacer nada, es decir, esperar y observar la evolución de la patología. Si la mujer no tiene síntomas pero no se queda embarazada y lleva más de 1 año intentándolo, primero hay que descartar que haya otras causas además del mioma. Si los medicamentos no son suficientes y el mioma es submucoso puede realizarse una miomectomía por histeroscopia. La miomectomía por histeroscopia es la intervención durante la cual se extirpa el mioma a través del cérvix con un resectoscopio que se hace pasar por el histeroscopio hasta el interior del útero y utiliza energía eléctrica de alta frecuencia que coagula o corta el tejido.
La miomectomía se puede realizar por laparoscopia y por laparotomía también. Durante la intervención por laparoscopia se extirpan los miomas a través de pequeñas incisiones realizadas en el abdomen. Si la paciente ya no desea hijos el tratamiento más adecuado será la histerectomía es decir la extirpación de todo el útero. La histerectomía se puede realizar a través de una incisión realizada en la pared abdominal, por laparoscopia o a través de la vagina. Antes de la intervención hay que valorar la posibilidad de extirpar el útero con los dos ovarios o sólo el útero. Si la mujer todavía tiene producción hormonal en los ovarios la mejor solución será la extirpación del útero y la reserva de los ovarios.
La embolización de arterias uterinas también es una opción del tratamiento. Un radiólogo a través de una arteria llega a las arterias que nutren al mioma. Obstruye estas arterias y de esta manera disminuirá el tamaño del mioma, pero no desaparecerá. Mediante esta técnica un 80% de mujeres mejoran sus síntomas.
Sólo un 0,5 por ciento de los miomas se convierten en tumores malignos, por lo que no hay que alarmarse ya que esto es muy poco habitual. En este caso hablamos de sarcomas que se originan en los tejidos de los músculos, la grasa, los huesos y el tejido fibroso que forma los tendones. En el caso de la sospecha de un sarcoma se realiza una resonancia magnética.
Recuerda que este artículo tiene un fin informativo y no sustituye la valoración médica profesional.