La dermatitis atópica (DA), también conocida como eccema atópico, es una enfermedad inflamatoria crónica de la piel, no contagiosa, que afecta a un porcentaje significativo de la población infantil. Se estima que entre el 5% y el 20% de los niños sufren de esta condición, aunque tiende a mejorar con la edad. Es más frecuente en la infancia y los pacientes tienden a mejorar espontáneamente con el paso de los años.
La dermatitis atópica (DA) es la enfermedad inflamatoria cutánea más frecuente en la infancia y representa un verdadero desafío clínico por su curso crónico-recidivante y el importante impacto que genera en la calidad de vida de los niños y sus familias. Queremos dar visibilidad a todos los pacientes que sufren esta enfermedad y sus síntomas invisibles a diario. Por eso queremos arrojar luz sobre la carga emocional de la dermatitis atópica en la vida de los pacientes a través de la paleta de colores. Porque mostrar los verdaderos colores de alguien significa mostrar toda su realidad: sin filtros.
La dermatitis atópica es una enfermedad dermatológica muy común que afecta a adultos, a niños y a bebés, en pieles de todas las razas del mundo. Los niños son los más propensos a sufrir la enfermedad, dándose la circunstancia de que el 90% de los afectados comenzaron a sufrir dermatitis atópica antes de cumplir los cinco años y que muchos niños se liberan de la enfermedad con el crecimiento.

¿Qué es la Dermatitis Atópica?
El eczema o dermatitis atópica es una enfermedad de la piel que aparece en niños y adultos con una piel especialmente sensible. Es una alteración crónica (es decir, puede durar años), que quiere decir que el niño tendrá épocas mejores o peores, dependiente del clima, la época del año, el estado de hidratación de su piel...
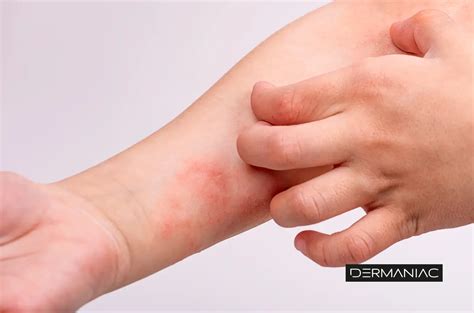
La dermatitis atópica se caracteriza por una inflamación de la piel asociada a prurito intenso (picazón severa), que generalmente es peor por la noche. Es una de las enfermedades cutáneas más pruriginosas (erupciones con picazón), y el prurito es el primer síntoma de recaída. Lo habitual es que los afectados sufran dos fases de la enfermedad: una fase no activa ("interbrote") y una fase más aguda activa ("brote").
Síntomas de la Dermatitis Atópica en Niños
Los bebés pueden presentar síntomas con tan solo 2-3 meses de edad. Suele aparecer repentinamente una erupción que deja la piel seca, desescamada y con picores. En los brotes, la piel infectada puede supurar. Lo más común es que los bebés presenten los síntomas de la dermatitis atópica en la cara, sobre todo en las mejillas - y el cuero cabelludo, en las rodillas y en los codos. Es muy raro que los bebés sufran dermatitis atópica en el área del pañal.
Los niños que comienzan a sufrir la enfermedad con más años (entre los dos años y la adolescencia) suelen presentar al principio una erupción en el cuerpo con zonas descamadas y con picor. La piel tiende a engrosarse y mostrar zonas abultadas y endurecidas. Las zonas comunes que están afectadas son los pliegues de los codos y de las rodillas, el cuello, las muñecas, los tobillos, y las flexuras que se forman entre las nalgas y las piernas.
Los niños de raza blanca suelen presentar síntomas en las flexuras de las articulaciones (codos, muñecas, pantorrillas y parte delantera de los tobillos).
La dermatitis atópica suele tener dos "fases". Durante la fase inactiva (o "interbrote"), la piel está muy seca, irritable y desescamada y debe hidratarse diariamente. La enfermedad causa muchas molestias, no sólo para los niños afectados sino también para sus padres ya que es muy difícil conseguir que los niños dejen de rascarse.
Los niños - los bebés y los lactantes en particular - a veces se frotan el cuerpo contra las ropas de la cama, las alfombras u otras superficies con el fin de mitigar el picor, lo que puede acabar produciendo una infección de la piel.
- Lactantes: Comienzan a partir del segundo mes, con un exantema eritematoso, con gran componente exudativo que forma costras y se localiza en mejillas, frente y pliegues auriculares, respetando el triángulo nasolabial.
- Niños (2 a 12 años): Afecta característicamente a los pliegues antecubitales y poplíteos. El gran prurito que presentan da lugar a liquenificación crónica cutánea y fácil sobreinfección bacteriana (impétigo), vírica (moluscum) o fúngica.
- Adolescentes y adultos: Las lesiones papulosas y de liquenificación predominan en esta fase sobre una base de intensa xerosis.
En el curso de la dermatitis atópica, pueden presentarse alteraciones oculares, como la catarata subcapsular anterior, que, aunque poco frecuente, debe considerarse en la segunda década de la vida y es específica de esta enfermedad.
La dermatitis atópica también se asocia comúnmente con otras manifestaciones alérgicas, como asma, rinitis alérgica y alergia alimentaria.
Causas de la Dermatitis Atópica
Se acepta que la dermatitis atópica tiene un gran componente genético, es decir, que hay una alteración en la composición normal de la piel que se hereda dentro de la familia. En las familias con niños con dermatitis atópica, es frecuente encontrar miembros (padre, madre, hermanos, tíos...) con antecedentes de alergias, que han sufrido esta enfermedad, o bien bronquitis asmática o rinoconjuntivitis alérgica.
Aunque la causa exacta de la dermatitis atópica infantil aún no se conoce con certeza, los especialistas han identificado varios factores que influyen en su aparición y desarrollo.
Estas son las teorías más aceptadas:
- Herencia genética: Los antecedentes familiares juegan un papel importante.
- Alteración de la barrera cutánea: Muchos niños con dermatitis atópica presentan una deficiencia en una proteína llamada filagrina, esencial para mantener la piel hidratada y protegida.
- Factores ambientales: Ciertos elementos del entorno pueden desencadenar o empeorar los brotes. Entre ellos destacan los cambios bruscos de temperatura, la exposición a alérgenos (como ácaros del polvo o pólenes), el contacto con productos irritantes (como jabones o detergentes) y el estrés emocional.
La asociación familiar de la dermatitis atópica, el elevado nivel de concordancia entre gemelos univitelinos y la asociación con asma y rinitis alérgicas indican una importante implicación de las alteraciones genéticas en su patogenia.
Los niños de los países desarrollados, los que viven en zonas urbanas donde la intensidad de la contaminación es más elevada y los que viven en climas fríos, tienen mayor probabilidad de sufrir dermatitis atópica.
Se sabe que los afectados presentan una deficiencia en los factores naturales de hidratación de la piel (como la urea y los aminoácidos) y una alteración en el metabolismo de los lípidos epidémicos.
Los factores desencadenantes varían de una persona a otra, por lo cual puede resultar de utilidad llevar un diario escrito donde se sometan a monitorización los factores externos y su influencia sobre los problemas que presenta la piel del niño.
A menudo aparecen brotes durante el ciclo de la piel atópica (véase la ilustración). Se trata de un círculo de causa y efecto que comienza cuando el niño se rasca debido al picor y altera la ya frágil barrera dérmica. Las capas que han quedado expuestas pueden convertirse en un terreno ideal para que crezca una bacteria denominada Staphylococcus Aureus. Se multiplican e infectan la piel.
La principal novedad del documento europeo radica en las terapias sistémicas avanzadas para la DA grave. En este escenario, cuando la enfermedad no se controla con un tratamiento tópico optimizado, la EuroGuiDerm 2025 recomienda como primera opción los biológicos. Actualmente existen tres aprobados en población pediátrica: dupilumab, autorizado desde los 6 meses de edad; y lebrikizumab y tralokinumab, indicados a partir de los 12 años. Dupilumab sigue siendo el fármaco de referencia por su amplio rango de edad y su perfil de seguridad favorable. Junto a ellos, los inhibidores orales de JAK se consolidan como una alternativa eficaz. La guía incluye baricitinib, aprobado desde los 2 años, así como abrocitinib y upadacitinib, autorizados a partir de los 12 años. Estos fármacos destacan por su inicio de acción rápido y su alta eficacia en la reducción del prurito y las lesiones. Cuando los biológicos y los inhibidores de JAK no están disponibles, la ciclosporina A se mantiene como una opción válida en ciclos cortos bajo supervisión especializada, siendo el único inmunosupresor aprobado en pediatría.

Tratamiento de la Dermatitis Atópica en Niños
No existe una cura total para la dermatitis atópica, pero existen muchos tratamientos efectivos. Los brotes se pueden tratar con esteroides tópicos, cremas tópicas sin esteroides y fototerapia.
El tratamiento de la DA tiene como objetivo reparar la barrera cutánea y disminuir los brotes. Para ello, es crucial incidir en las medidas de higiene de cuidado de la piel.
En ciertos momentos, las medidas de higiene y hidratación de la piel del niño no son suficientes para tratarlo. En estos casos, es necesario el uso de medicamentos, como por ejemplo, cremas con cortisona y otros principios activos. No hay razón para tener miedo de estos medicamentos si se hace un uso responsable atendiendo a las instrucciones de vuestro médico.
Cuando se producen los brotes es importante complementar los emolientes con los medicamentos que recete el médico. Los corticoides son medicamentos muy efectivos y de rápida acción que alivian el picor provocado por los brotes de manera casi instantánea.
La implicación y comprensión de las familias y pacientes de que la DA es una enfermedad crónica que va a mejorar con la edad pero, sobre todo, con sus cuidados diarios, es fundamental para una mejor evolución y calidad de vida.
En el abordaje de los brotes agudos, la primera línea continua siendo el tratamiento tópico. Los corticoides tópicos se recomiendan de manera individualizada según la edad, la localización y la intensidad de las lesiones, en pautas de 1-2 aplicaciones diarias durante un máximo de dos semanas. En zonas sensibles o en casos que requieren mantenimiento prolongado, los inhibidores de la calcineurina (tacrolimus 0,03% y pimecrolimus) son una alternativa no esteroidea clave, indicados desde los 2 años y, en algunos países, desde los 3 meses en el caso de pimecrolimus. Su uso intermitente, dos veces por semana en fases de mantenimiento (“estrategia proactiva”), reduce de forma significativa las recaídas.
Actualmente, se recomienda el baño/ducha diario de unos cinco minutos de duración, con agua tibia a unos 33º y jabones de pH ácido sin detergente. No hay que frotar con esponja. Secaremos con toques suaves, sin frotar. Con la piel aún húmeda y de forma rápida, hidrataremos la piel con una crema emoliente, podemos optar por la vaselina. Hay que tener en cuenta tanto el aspecto estético como el económico. Hay que insistir en que la crema hay que aplicarla de forma habitual dos veces al día, pudiendo reducirse si hay una mejora, pero reintroduciendo crema emoliente y tratamiento con corticoides o immunomoduladores precozmente para conseguir un control rápido de la inflamación si hay un brote.
En cuanto a los factores ambientales, los irritantes como el cloro de las piscinas, el humo del tabaco, perfumes… deben evitarse en la medida de lo posible.
Del mismo modo, en cuanto a la ropa, son mejores los tejidos de algodón y no se recomienda el uso de suavizante para su lavado.
A nivel dietético, se recomienda una dieta equilibrada y variada. No se deben retirar alimentos ni hacer dietas de exclusión, salvo que haya una alergia documentada y lo indique el médico.
Para el manejo del disbalance del microbioma, son clave las medidas citadas antes, ya que la terapia emoliente produce un aumento de la diversidad de la flora de la piel. El tratamiento con agentes antiestafilocócicos pueden mejorar los síntomas de la DA. En el caso de aparición de sobreinfección, se deberá tratar según su causa.
Medidas Generales
- Higiene diaria adecuada con baños cortos con agua tibia, usando limpiadores suaves y evitando en todo caso los jabones agresivos.
- Secar la piel con una toalla suave, limpia y mediante toques ligeros, sin frotar.
- Hidratar la piel a diario con cremas específicas a base de emolientes hipoalergénicos y libres de perfumes.
- Mantener el entorno en el que está el niño libre de ácaros.
- Evitar ropa sintética o lana.
- Controlar el estrés.
- Lavar la ropa con detergentes suaves y realizar un enjuague adicional solo con agua para eliminar totalmente los residuos.
- Mantener las uñas del niño cortas y limpias para evitar lesiones provocadas por el rascado.
Tratamientos Farmacológicos
- Corticoides tópicos para los brotes muy agudos.
- Inmunomoduladores tópicos que son útiles para tratar zonas sensibles y también para pacientes que sufren brotes frecuentes.
- Antihistamínicos para controlar el prurito, especialmente durante la noche.
- Antibióticos tópicos o sistémicos en caso de que haya una sobreinfección bacteriana secundaria.
Es frecuente que el niño mejore mucho o se cure antes de llegar a la pubertad, pero esto no es siempre así y tampoco se puede predecir de forma fiable.
En general, son productos seguros que se usan de forma intermitente, y que se dejan de aplicar al curar la zona con eczema. Confiad en las recomendaciones de vuestro pediatra o dermatólogo.
Recuerda que la dermatitis atópica infantil es una patología controlable si se combinan las medidas preventivas y un buen cuidado diario con el tratamiento farmacológico adecuado. Por eso, es importante consultar con los mejores dermatólogos.
Tabla 1: Criterios Diagnósticos de Hanifin y Rajka
| Criterios Mayores | Criterios Menores |
|---|---|
|
|
Para diagnosticar la dermatitis atópica, deben cumplirse al menos 3 criterios mayores y 3 criterios menores.
✦ Piel ATÓPICA (o eccema) en BEBÉS y NIÑOS. Cuidados y tratamiento del brote de dermatitis atópica
tags: #mi #hijo #tiene #dermatitis #atopica