Cutibacterium acnes, antes conocida como Propionibacterium acnes, es una bacteria anaerobia, de crecimiento lento y grampositiva, perteneciente a la familia Actinobacteria.
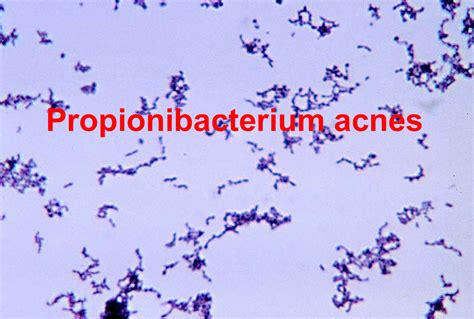
Micrografía de Cutibacterium acnes.
Suele encontrarse normalmente dentro de los folículos sebáceos de los seres humanos en ambientes ricos en ácidos grasos y, en menor cantidad, sobre la epidermis. Constituye parte de la microbiota natural de la piel junto con algunos otros microorganismos, incluidos Staphylococcus epidermidis, que se estima constituye el 27% de la microbiota natural cutánea, mientras que Cutibacterium acnes representa aproximadamente el 2%. Propionibacterium acnes se encuentra en otros tejidos corporales, como el aparato gastrointestinal, los pulmones, la cavidad oral, las conjuntivas, la próstata y las vías genitourinarias.
P. acnes tiene ciertas características metabólicas que le permiten colonizar ambientes ricos en ácidos grasos, como los folículos sebáceos, contribuyendo así a la protección del organismo contra patógenos exógenos y a la preservación de la estabilidad de la microbiota natural cutánea.
Una de las características de esta bacteria es la de degradar triglicéridos presentes en los ambientes lipídicos en los que reside, convirtiéndolos en ácidos grasos de cadenas ligeras, generando como producto de fermentación al ácido propiónico, que participa en el mantenimiento de un microambiente favorable para la microbiota cutánea.
Reclasificación a Cutibacterium acnes
Debido a la existencia de P. acnes en la piel y sus diferencias en términos moleculares de otras especies de Propionibacteria, como las que se han encontrado en algunos productos de origen lácteo y en el rumen bovino, se propuso un renombramiento de la bacteria a Cutibacterium acnes, que se refiere específicamente a la especie que habita en la piel del humano, reconociendo los cambios genéticos y adaptativos que ha sufrido esta especie a diferencia de las demás especies de Propionibacterium que habitan en el medio ambiente.
Algunos de los genes que se encontraron en estas especies propiamente cutáneas fueron genes propios de lipasas que codifican enzimas, como la triacilglicerol lipasa y lisofosfolipasa, que son capaces de degradar lípidos que se encuentran en el sebo.
Para la reclasificación de esta especie se usaron análisis genómicos en los que comparaban secuencias de genes como thy o recA y de esta manera se logró categorizar a C. acnes en cuatro filotipos principales: IA y IB (C. acnes subespecie acnes), se ha descrito que estos filotipos se relacionan principalmente con acné vulgar; II (C. acnes subespecie defendens), este filotipo muy rara vez se ha relacionado con acné vulgar, se ha encontrado más como parte de los filotipos de esta especie que mantienen el microambiente cutáneo y se ha visto implicado en infecciones oportunistas.
Al reclasificar esta especie se abren puertas a investigaciones más focalizadas y a la generación de teorías en cuanto a la relación que tiene este microorganismo con la aparición de diferentes padecimientos, como infecciones posquirúrgicas y acné vulgar.
🔴 ACNÉ: tipos, SÍNTOMAS, TRATAMIENTO y pronóstico. Acné vulgar explicado fácil
Cutibacterium acnes y el acné vulgar
Respecto al acné vulgar, previamente se propuso que la enfermedad tiene relación con esta bacteria, mas no se ha comprobado todavía; se espera que el enfoque individualizado hacia esta bacteria, Cutibacterium acnes, logre desencadenar el interés en realizar protocolos de investigación con el fin de lograr el mejor entendimiento de la fisiopatología del acné y nuevas oportunidades para desarrollar medidas terapéuticas y preventivas más eficaces enfocadas sólo en las cepas patógenas que están contribuyendo a la disbiosis, pues, al tener mejor entendimiento de qué factores desencadenan el acné, bacterias como C. acnes pertenecen a la microbiota de la piel y participan en la primera línea de defensa en la protección contra patógenos exógenos, por tanto, sería fundamental entender qué cambios adaptativos se necesitan para comprobar que esta bacteria puede colonizar y causar enfermedades como el acné vulgar.
Diversos estudios han encontrado estrecha relación entre la presencia de C. acnes y el desarrollo de diversas infecciones como el acné, endocarditis e infecciones posquirúrgicas. El análisis de su genoma ha mostrado que contiene varios factores de virulencia que codifican para enzimas que degradan algunos componentes de la dermis y la epidermis, y otras proteínas que generan una respuesta inflamatoria del sistema inmune. También, en su genoma se encuentran genes relacionados con la producción de biofilms. Estas características permiten que C. acnes pueda adherirse a la superficie de la piel.
Debido a que se encuentra en mayor abundancia en personas con acné, es catalogado como actor secundario en esta infección dérmica. Se ha encontrado que se encuentra en mayor abundancia en personas con esta patología, en comparación con personas con piel sana. No obstante, se ha observado que esta bacteria tiene funciones en el mantenimiento de la homeostasis de la piel y la prevención de colonización de patógenos.
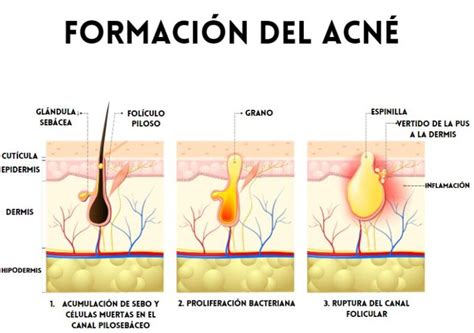
Folículo sebáceo normal (A), con comedón (B) y lesión inflamatoria del acné con ruptura de la pared folicular e inflamación secundaria (C).
En caso de acné, algunos tipos de Cutibacterium acnes desaparecen mientras que otros se vuelven predominantes. Esta pérdida de diversidad es un primer elemento a favor de la disbiosis. A su vez, otras bacterias de la familia de los estafilococos (principalmente S. epidermidis y también S. aureus) proliferan, acentuando el desequilibrio del microbioma.
Al mismo tiempo, Cutibacterium acnes ejerce una acción en las células encargadas de la producción del sebo y, por ende, también influye en los fenómenos de acné retencional. Por consiguiente, el microbioma cutáneo interviene en las dos principales formas de acné, el acné inflamatorio y el retencional.
El desequilibrio del microbioma cutáneo va acompañado de la formación de biofilms: se trata de finas capas que aíslan las bacterias del exterior, permitiéndoles seguir creciendo y haciéndolas más resistentes a los tratamientos antibacterianos. También se ha demostrado que ciertas cepas de C. acnes pueden desempeñar su función en el grado de severidad del acné juvenil.
Resistencia a antibióticos
Las bacterias del género Cutibacterium son resistentes a los nitroimidazoles, los aminoglucósidos, las sulfonamidas y la mupirocina. Algunas cepas de C. acnes han mostrado ser resistentes a antibióticos como las tetraciclinas, la clindamicina y la eritromicina.
Por lo tanto, es esencial respetar la diversidad del microbioma cutáneo, mantenerlo, y en el caso de los pacientes con acné, utilizar productos adaptados para restaurarlo.
Tratamientos contra P. acnes
P. acnes es sensible al peróxido de benzoilo, al grupo de la tetraciclina, otros antibióticos y muchos preparados antibacterianos. Sin embargo, son frecuentes las cepas resistentes a la tetraciclina. La clindamicina es también de uso frecuente.
Recientemente se ha mostrado que P. acnes es sensible a algunos macrólidos como la azitromicina, que tiene un amplio espectro de acción. Normalmente se prescriben 500 mg por vía oral, tres veces por semana durante 4 a 6 semanas.
La azitromicina exhibe un efecto post-antibiótico concentrándose en el tejido pulmonar durante aproximadamente cinco días. De hecho, debe utilizarse alguna crema o pomada antibacteriana durante el tratamiento, lo que da un buen efecto local. Otro antibiótico es la nadifloxacina del grupo de los llamados 4-fluoroquinolonas tales como ciprofloxacina, ofloxacina y levofloxacina. Tiene acción contra P. acnes.
Estudio sobre resistencia antibiótica en Málaga (1999)
Un estudio realizado en Málaga en 1999 analizó la resistencia de Propionibacterium acnes a diversos antibióticos en pacientes con acné. A continuación, se presentan algunos de los hallazgos clave del estudio:
- El antibiótico más utilizado fue la eritromicina, tanto de forma tópica como sistémica.
- Se observó una alta resistencia a la eritromicina en los cultivos, con un 36,4% de alta resistencia y un 19,3% de resistencia intermedia.
- La clindamicina también mostró una resistencia significativa, con un 36,4% de crecimiento alto del germen en los cultivos.
- La tetraciclina y la minociclina mostraron una mayor sensibilidad, con un bajo crecimiento de Propionibacterium acnes en los cultivos.
Los resultados de los cultivos de las tomas de los 88 pacientes queda reflejado en la siguiente tabla.
| Medio de Cultivo | Crecimiento Alto (3+) | Crecimiento Intermedio (2+) | Crecimiento Bajo (1+) | Ningún Crecimiento (0+) |
|---|---|---|---|---|
| Sin antibióticos | 56,8% | 14,8% | 17% | 11,4% |
| Eritromicina | 36,4% | 19,3% | 25% | 19,3% |
| Clindamicina | 36,4% | 15,4% | 29,5% | 18,2% |
| Tetraciclina | 4,5% | 0% | 0% | 95,5% |
| Minociclina | 2,3% | 0% | 0% | 97,7% |
tags: #propionibacterium #acnes #caracteristicas