La psoriasis es una enfermedad inflamatoria crónica de la piel caracterizada por lesiones cutáneas eritematosas y descamativas. Afecta aproximadamente al 2-3% de la población general. La psoriasis pediátrica es común, aunque los datos epidemiológicos son limitados. Alrededor de un tercio de los pacientes refiere el comienzo de la enfermedad en las dos primeras décadas de la vida, e incluso un 2% antes de los dos años, representando el 4% de las consultas dermatológicas en menores de 16 años.
Se estima una prevalencia de un 1% en niños, observándose un aumento de su incidencia en los últimos 40 años. La psoriasis representa una de las enfermedades cutáneas más comunes en la práctica dermatológica, con una prevalencia estimada mundial de 1-3%.
🔴 TRATAMIENTO para la PSORIASIS ¿Tiene CURA? | Te lo EXPLICO TODO @drapilarochoa - Dermatologa
Epidemiología
Farber y Nall4, en un estudio de 5.600 adultos, observaron que el 27% tenía síntomas antes de los 16 años, un 10% antes de los 10 años, 6,5% antes de los 5 años y un 2% antes de los 2 años. Estos resultados son semejantes a los descritos por Ferrándiz et al5 en un estudio de 1.754 pacientes en España, con un 38% de los casos con inicio antes de los 20 años y un 10% antes de los 10 años de edad.
Morris et al6 publican en 2001 la serie más larga de psoriasis que incluye a 1.262 niños entre un mes y 15 años, con un 16% menores de un año de vida y el 27% menores de 2 años. En este estudio no apreciaron diferencias por sexo. Stefanaki et al7 publican su experiencia con 125 niños pero solo el 6,4% tenía menos de 2 años. Este grupo si que observa que la psoriasis es más frecuente en niñas.
En general, se acepta que la psoriasis infantil representa un 4% de todas las dermatosis vistas en pacientes menos de 16 años en Europa y Norteamérica y que un tercio de los pacientes afectados de psoriasis inician sus lesiones en la edad pediátrica.
Existen antecedentes familiares de psoriasis en las formas infantiles con una frecuencia superior a la observada en pacientes con psoriasis de inicio en edad adulta. La historia familiar aún es más común en los niños que en los adultos. Swanbeck et al9 calcularon el riesgo de que la enfermedad se desarrolle en los niños.
Un niño sin ninguno de los padres afectado tiene un riesgo de 4% de tener psoriasis, pero si uno de los progenitores tiene psoriasis, el riesgo es del 28% y asciende al 65% si están los 2 progenitores afectados. Si además hay otro niño más afectado en la familia, el riesgo aún era mayor.
Los antecedentes familiares de psoriasis son poco frecuentes en los casos neonatales, pero su frecuencia aumenta con la edad, hasta encontrarlos en casi el 80% de los casos en la infancia tardía y la adolescencia.
Etiopatogenia
La psoriasis es una enfermedad inflamatoria mediada por mecanismos inmunológicos.
La psoriasis es una enfermedad inflamatoria crónica que aparece tras la exposición a unos factores desencadenantes ambientales en individuos genéticamente predispuestos8.
Esta respuesta inmunológica, tanto de la inmunidad innata como de la adaptativa, es influenciada por factores ambientales en individuos genéticamente predispuestos(4), y determina un estímulo de las células T y la liberación de citocinas pro-inflamatorias que inducen la proliferación de queratinocitos y la proliferación endotelial vascular.
En la psoriasis, como respuesta a un factor desencadenante, la respuesta inmunitaria innata y adaptativa estimula a las células T, lo que conlleva un aumento de la expresión de citocinas proinflamatorias (factor de necrosis tumoral alfa [TNF-α], interleucina [IL]-17, IL-23 e interferón gamma) con la estimulación de la proliferación de queratinocitos y de la proliferación endotelial vascular.
La influencia genética es compleja, habiéndose identificado hasta 9 loci cromosómicos que confieren susceptibilidad para desarrollar la enfermedad. El modo de herencia es complejo. Se han identificado 9 loci cromosómicos con susceptibilidad para psoriasis, denominados PSORS1 al PSORS9. Se considera que el mayor determinante genético es el PSORS1, localizado en el complejo mayor de histocompatibilidad, en el cromosoma 6p8.
El alelo HLA Cw6 es el que confiere mayor susceptibilidad al desarrollo de psoriasis en edades tempranas(5).
Se han descrito factores desencadenantes en la psoriasis infantil con una frecuencia superior a la observada en adultos. Así, el desarrollo de brotes tras infecciones bacterianas, sobre todo estreptocócicas, al igual que durante la fase aguda o de convalecencia de la enfermedad de Kawasaki, sugiere el papel patogénico de superantígenos. Los traumatismos (fenómeno isomórfico de Koebner) se implican con frecuencia en el desarrollo de lesiones, al igual que los episodios de estrés.
Los factores desencadenantes más conocidos en los niños son:
- Las infecciones por Streptococcus pyogenes. Es la más frecuente. La infección desencadena típicamente una psoriasis en gotas y más raramente psoriasis en placas o psoriasis pustulosa. La infección más común es la faringoamigdalar, pero también en el contexto de una dermitis perianal estreptocócica.
- Otras infecciones menos frecuentes implicadas son: Staphylococcus aureus. Virus de la inmunodeficiencia humana (VIH), Candida albicans y Pityrosporum ovale, y en relación con la enfermedad de Kawasaki.
- Fármacos (hormona del crecimiento, betabloqueantes, interferón, corticoides al suspenderlos).
- Otros: traumatismos, estrés.
La psoriasis es la enfermedad eritemato-escamosa más frecuente de la edad pediátrica.
Manifestaciones Clínicas
La psoriasis en la infancia presenta, en muchas ocasiones, un cuadro clínico diferente al de los adultos, tanto en distribución como en morfología. La psoriasis es una enfermedad eritemato-escamosa que se caracterizan por presentar una erupción más o menos extensa de pápulas eritematosas con descamación.
Las presentaciones clínicas de la psoriasis pediátrica varían con la edad de aparición. También hay formas de presentación a diferenciar según la localización1,3,10.
La manifestación de psoriasis más frecuente en los niños menores de 2 años es la psoriasis del área del pañal que tiene 2 patrones de presentación:
- La psoriasis del pañal localizada con placas eritematosas rojas, brillantes y bien delimitada, localizada en el área del pañal.
- La psoriasis del pañal con diseminación, en el que las lesiones se inician en el área del pañal y, posteriormente, de forma lenta o muy rápida se generalizan.
El diagnóstico de psoriasis del pañal no es fácil. Los datos clínicos como los bordes bien delimitados y los antecedentes familiares son claves para el diagnóstico. El diagnóstico diferencial incluye patologías más frecuentes, como dermatitis seborreica, infección por Candida albicans y dermatitis de contacto irritativa. Los cultivos bacterianos y antifúngicos descartan la sobreinfección. Cuando las lesiones se generalizan, debemos diferenciarla de la dermatitis seborreica, eccema atópico y eccema numular. Muchas veces, el diagnóstico definitivo solo se hace por la evolución de la enfermedad con los años.
La psoriasis en placas y la psoriasis en gotas, esta última sobre todo en niños mayores y adolescentes, son las dos formas clínicas más frecuentes(3). La serie más larga en niños menores de 2 años es la publicada por Morris et al. Estudian a 345 lactantes menores de 2 años, que representan el 27% de su serie de niños.
Las lesiones, consideradas de forma individual, son pápulas o placas eritematosas, de bordes netos y con una descamación blanquecina que, de forma clásica, se designa como micácea (Fig. 1).
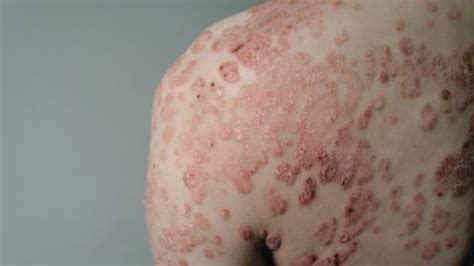
Figura 1. Placa de psoriasis infantil. Coloración eritematosa, violácea, con delimitación neta y descamación blanquecina.
La psoriasis en placas es el tipo más frecuente en cualquier grupo de edad. Se caracteriza por placas eritematosas de límites netos y descamación blanquecina distribuidas de manera bilateral y simétrica en las superficies de extensión (codos, rodillas), en tronco, especialmente en la región lumbosacra, y el cuero cabelludo (Fig. 2).
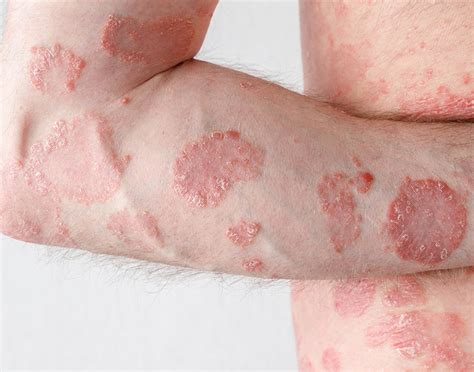
Figura 2. Psoriasis en placas. Afectación extensa de superficie de extensión de muslos.
La psoriasis en gotas o guttata, es frecuente en adolescentes o niños mayores, de carácter eruptivo tras un proceso infeccioso, sobre todo, estreptocócico faringo-amigdalar o con menor frecuencia una dermatitis estreptocócica perianal. Se manifiesta en forma de pápulas descamativas de 2 a 10 mm, de predominio en tronco y raíz de extremidades y respetando palmas y plantas.
La psoriasis en el niño y adolescente es similar a la presentación del adulto. Las formas de presentación son:
- Psoriasis en placas clásica.
- Psoriasis en gotas.
- Solapamiento eccema-psoriasis (eccema-psoriasis overlap).
Psoriasis congénita: De forma excepcional, se describen casos de psoriasis congénita, presentándose como eritrodermia neonatal. La psoriasis era la causa de eritrodermia en el 4% de los casos de una serie de 51 lactantes de menos de un año de vida. Es un cuadro grave que se acompaña de fiebre mal estado general y riesgo de alteración del equilibrio hidroelectrolítico e infección. El diagnóstico no es fácil y el diagnóstico diferencial debe incluir las múltiples causas de eritrodermia en esta edad, sobre todo ictiosis, inmunodeficiencia, dermatitis atópica, dermatitis seborreica y síndrome de la escaldadura estafilocócica. Las lesiones hiperqueratósicas en cuero cabelludo y la onicopatía pueden ayudar al diagnóstico.
La psoriasis de inicio congénito es una forma de presentación excepcional, con muy pocos casos documentados de psoriasis en placa, pustulosa o incluso con afectación generalizada (eritrodérmica)(6). Presenta algunos rasgos peculiares, como la ausencia de antecedentes familiares o que las lesiones suelen respetar el área del pañal. Se han descrito casos con lesiones de morfología lineal siguiendo las líneas de Blaschko, expresión clínica de mosaicismo cutáneo.
Hay que plantear el diagnóstico diferencial en el caso de lesiones lineales con: el nevo epidérmico inflamatorio, las formas eritrodérmicas con ictiosis, síndrome de Netherton o síndromes de inmunodeficiencia primaria. La psoriasis eritrodérmica no es una forma clínica frecuente, pero, como en cualquier tipo de eritrodermia, requiere de unos cuidados estrechos por el riesgo de complicaciones (deshidratación, hiponatremia, hipoalbuminemia, hiperpirexia, septicemia). Hablamos de eritrodermia, cuando existe una afectación generalizada, superior al 90% de la superficie corporal.
Como se ha dicho, se han descrito casos neonatales de forma excepcional, y plantean problemas de diagnóstico diferencial con otras formas de eritrodermia neonatal, sobre todo con las ictiosis congénitas autosómicas recesivas. Una historia familiar de psoriasis, la presencia de áreas de piel no afecta y la ausencia de ectropión o eclabium son datos clínicos a favor de psoriasis y en contra del diagnóstico de ictiosis(7); el estudio histopatológico de las lesiones también resulta de utilidad.
La psoriasis pustulosa, también rara, puede ser localizada o generalizada. La localizada en áreas intertrigosas, sobre todo cuello, en niños de pocos meses con buen estado general, es infrecuente, pero puede confundirse con una infección bacteriana o candidósica. Las formas generalizadas se presentan de forma aguda con: fiebre, irritabilidad, malestar general y erupción de pústulas de base eritematosa, que pueden adoptar una morfología anular, con mayor frecuencia en la infancia; presentan un curso fluctuante, con remisiones y exacerbaciones.
El diagnóstico diferencial de la psoriasis pustulosa generalizada se establece con: infecciones (virales, bacterianas, fúngicas), dermatitis atópica o seborreica con sobreinfección secundaria, la pustulosis exantemática aguda generalizada, la acrodermatitis enteropática, la foliculitis pustulosa eosinofílica, el eritema tóxico, la melanosis pustulosa neonatal transitoria y, también, con dos enfermedades autoinflamatorias autosómico recesivas de reciente descripción: la deficiencia del antagonista del receptor de la interleucina 1 (DIRA en su acrónimo inglés) y la deficiencia del antagonista del receptor de la interleucina 36 (DITRA)(8).
DIRA se presenta en las primeras semanas de vida con: inflamación sistémica, erupción cutánea pustulosa y osteomielitis multifocal. Sin tratamiento, la evolución es fatal, sin embargo, con el empleo del antagonista recombinante humano de la interleucina 1 (anakinra) se consigue el control de la inflamación. Los pacientes con DITRA presentan brotes desde la infancia de lesiones pustulosas con fiebre, desencadenados, en ocasiones, por infecciones intercurrentes, o en adultos por cambios hormonales (embarazo, menstruación); el tratamiento definitivo no ha sido establecido, habiéndose empleado con resultados variables: retinoides orales, metotrexato, ciclosporina, corticoides orales o tratamiento biológico (adalimumab).
La psoriasis del pañal es una forma de presentación habitual en menores de dos años, salvo en los casos congénitos. Se presenta como una erupción asintomática, pero resistente a las medidas empleadas en la dermatitis del pañal, en forma de placas confluentes rojo brillante, bien delimitadas, con descamación mínima, que pueden afectar a todo el área, incluidos los pliegues, a diferencia de los eccemas irritativos que no lo hacen. Pueden extenderse hacia abdomen o muslos, donde la descamación será más evidente, o incluso presentar una diseminación rápida y extensa generalizada, que se conoce como erupción del pañal con reacción psoriasiforme.
La psoriasis invertida o flexural presenta lesiones de predominio en pliegues (umbilical, perianal, genital, axilar, inguinal), con lesiones bien delimitadas y con poca o ninguna descamación (Fig. 3).
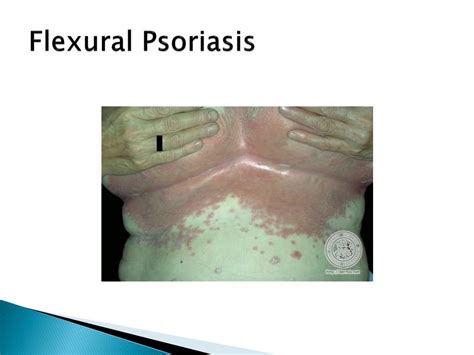
Figura 3. Psoriasis flexural o invertida. Placa eritematosa con descamación mínima en pliegue interglúteo (signo de Brunsting).
La psoriasis de cuero cabelludo puede aparecer como manifestación aislada o acompañando a lesiones en otras localizaciones y es el área afecta con mayor frecuencia. Se observan placas eritematosas, más o menos infiltradas, con descamación blanquecina y extensión variable, que en casos graves engloba todo el cuero cabelludo e incluso se extiende más allá de la línea de implantación (Fig. 4). En ocasiones, la descamación plateada se adhiere al tallo del pelo, que puede desprenderse, dando la imagen conocida como falsa tiña amiantácea o pseudotiña amiantácea.
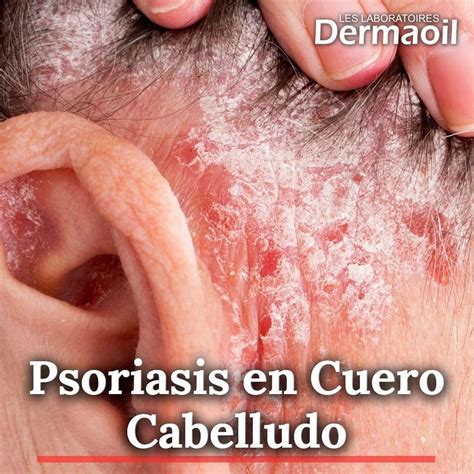
Figura 4. Psoriasis del cuero cabelludo: descamación blanquecina y adherente con eritema subyacente, que se extiende más allá de la línea de implantación.
La psoriasis ungular es menos frecuente que en los adultos. Las lesiones aparecen por afectación de la matriz y/o el lecho ungular y se objetivan en un 7-39% de casos infantiles, frecuencia que aumenta con la edad y con determinadas formas clínicas (artropática, pustulosa, eritrodérmica); pueden aparecer antes, coincidiendo o después que las lesiones cutáneas. El piqueteado de la superficie ungular o pitting es la alteración más frecuente, de distribución irregular, sobre todo en las uñas de las manos. Más típica, casi patognomónica, pero menos frecuente en la infancia, es la conocida como ”mancha de aceite”, cambio de coloración amarillenta distal próxima al hiponiquio, limitada por un borde eritematoso, debida a hiperqueratosis subungueal por afectación del lecho (Fig. 5).

Figura 5. Psoriasis ungular: “mancha de aceite”, pitting irregular y estriaciones longitudinales.
Hasta un 5% de los pacientes, pueden presentar lesiones mucosas en forma de placas o máculas eritematosas en mucosa oral o genital. La afectación articular es la manifestación más común, si bien, es infrecuente en la infancia; la prevalencia varía entre un 1 y un 10% de niños con psoriasis, con un pico entre los 9 y 12 años. La presencia de pitting ungular, dactilitis y entesitis son indicadores de riesgo de artritis(9).
La psoriasis en los adultos se asocia con: obesidad, el síndrome metabólico y las comorbilidades que comportan, asociación que se postula es resultado, al menos en parte, de un estado pro-inflamatorio sistémico mediado por el tejido adiposo. Varios estudios observacionales recientes sugieren que los niños y adolescentes con psoriasis pueden tener también un riesgo elevado de obesidad y síndrome metabólico(10,11); también, se ha descrito un riesgo aumentado de diabetes mellitus, artritis reumatoide y enfermedad de Crohn.
Diagnóstico
Es fundamentalmente clínico, basados en la morfología y distribución de las lesiones; la existencia de antecedentes familiares es un dato también de apoyo al diagnóstico. En casos dudosos de amplio diagnóstico diferencial, se realizará biopsia cutánea lesional para estudio histopatológico.
La histopatología también dependerá del estadio evolutivo y la zona biopsiada; en su forma típica, una lesión activa mostrará una epidermis acantósica con crestas alargadas de forma regular en maza y adelgazamiento suprapapilar, paraqueratosis con ausencia de granulosa, exocitosis de neutrófilos en la epidermis (pústulas espongiformes de Kogoj y microabscesos de Munro-Sabouraud). En dermis, dilatación vascular e infiltrado inflamatorio mononuclear.
La psoriasis tiene un diagnóstico clínico. La biopsia cutánea puede ayudar a confirmar el diagnóstico. La histología es variable según la zona biopsiada, el tiempo de evolución y si el paciente ha sido tratado. La epidermis muestra paraqueratosis focal, alargamiento regular de las crestas interpapilares, exocitosis de polimorfonucleares con formación de pústulas espongiformes de Kogoj y microabscesos de Munro-Sabouraud. En la dermis, se observa infiltrado mononuclear y dilatación capilar.
Otras exploraciones complementarias solo estarán indicadas en casos seleccionados (p. Dependerá de la morfología y distribución de las lesiones.
Tratamiento
Actualmente, no existen guías clínicas estandarizadas para el tratamiento de la psoriasis en la infancia. Se dispone de diversas modalidades terapéuticas, decidiendo su empleo de acuerdo con la morfología predominante de las lesiones, su localización y la extensión(13-15).
Para definir la gravedad de la enfermedad, existen distintas escalas, aunque las más utilizadas son: el PASI (Psoriasis Area Severity Index, que tiene en cuenta no solo la extensión, sino también el grado de eritema, infiltración y descamación de las lesiones: 0-72), el BSA (Body Surface Area, porcentaje corporal afecto: 0-100%) y el impacto en la calidad de vida se valora mediante el índice DLQI (Disease Life Quality Index, cuestionario con 10 preguntas: 0-30).
El carácter crónico y recidivante del proceso y la carencia de un tratamiento etiológico pueden desalentar al paciente y a la familia y conducir a una pobre adherencia terapéutica, por lo que es importante transmitir una actitud positiva, explicando las bases fisiopatológicas del tratamiento de forma adecuada a sus posibilidades de comprensión, además de enseñar a evitar los factores desencadenantes.
Pero a la dificultad terapéutica que la enfermedad supone, se unen las limitaciones de la edad: no existen guías estandarizadas para el manejo de la psoriasis en niños y adolescentes, no se han realizado ensayos clínicos controlados en los niños y existen limitaciones en las distintas terapias, que se emplean con pautas extrapoladas de las admitidas en adultos.
Distinguiremos dos formas de tratamiento de la psoriasis infantil: tópico y sistémico. El tópico, indicado en las formas leves-moderadas, la mayoría de los casos, debe ser lo bastante potente parar producir un efecto rápido, lo que acorta la duración total del tratamiento y consigue un refuerzo positivo que aumenta el cumplimiento.
El tratamiento sistémico debe limitarse a las formas moderadas-graves y rebeldes de psoriasis en placas extensas, las psoriasis eritrodérmica, la pustulosa o la artropática, de curso más agresivo, aunque también, en ocasiones, se emplea cuando existe un importante impacto psicosocial por la topografía lesional (cara, palmo-plantar, flexural), esto es, presentan un DLQI alto con un PASI/BSA bajo.
El tratamiento tópico incluye el empleo de emolientes y queratolíticos, corticoides, análogos de la vitamina D o la antralina; también, se han empleado los inhibidores tópicos de la calcineurina con determinadas indicaciones que serán expuestas más adelante (Tabla II).
Los emolientes e hidratantes son tratamientos adyuvantes para el control de la descamación y alivio del prurito si lo hubiera. Es indispensable su empleo regular, al menos una vez al día. Los corticoides tópicos son el tratamiento empleado con mayor frecuencia por su efecto antiinflamatorio y antipruriginoso.
La formulación empleada y la potencia dependerá de la zona a tratar y el tipo de lesión. En la cara, los pliegues y la zona del pañal, se emplearán corticoides de baja potencia; mientras que, en el resto del cuerpo se pueden usar de mediana o, incluso en palmas y plantas, de alta potencia. La formulación será en pomadas y cremas, mientras que en el cuero cabelludo se indicarán lociones o geles.
Se han usado también en cura oclusiva para aumentar la potencia, siempre bajo control estricto, pues también aumenta el riesgo de efectos secundarios. Su empleo en cortos periodos de tiempo, con una formulación y potencia adecuada, evitarán los efectos adversos locales (atrofia cutánea, taquifilaxia,...
Las opciones terapéuticas disponibles en los niños son básicamente las mismas que en los adultos, pero el tratamiento de la psoriasis infantil tiene 3 aspectos peculiares que lo identifican:
- El manejo de una enfermedad crónica de por vida.
- Las limitaciones de las opciones terapéuticas que impone la edad del paciente.
- Ausencia de guías de manejo universalmente aceptadas en los niños.
El manejo estará influido por ser una enfermedad que influye en la calidad de vida del niño y en el desarrollo psicosocial, tan importante en la edad escolar y adolescencia.
El tratamiento debe ser personalizado para cada paciente, en función del tipo de psoriasis. El fin del tratamiento es reducir la inflamación, controlar los síntomas y minimizar los brotes. No hay terapia que lo cure para siempre. El tratamiento puede ser cutáneo (tópico), oral o fototerapia, según la forma clínica.
Podemos resumir los tratamientos para la psoriasis en la siguiente tabla:
| Tipo de Tratamiento | Descripción | Uso Principal |
|---|---|---|
| Emolientes e Hidratantes | Ayudan a controlar la descamación y aliviar el prurito. | Tratamiento adyuvante, uso regular. |
| Corticoides Tópicos | Antiinflamatorios y antipruriginosos. La potencia depende de la zona y tipo de lesión. | Tratamiento frecuente, uso en cortos periodos. |
| Análogos de la Vitamina D | Inhiben la proliferación epidérmica y modulan la diferenciación de los queratinocitos. | Tratamiento tópico. |
| Tazaroteno | Retinoide tópico. | Tratamiento tópico. |
| Ácido Salicílico y Urea | Queratolíticos, útiles en placas hiperqueratósicas. | Tratamiento tópico. |
| Acitretino | Retinoide sistémico. | Dosis de 0,25-1 mg/kg/día. |
| Metotrexato | Tratamiento sistémico. | Dosis entre 0,2-0,4 mg/kg semanalmente. |
| Ciclosporina | Útil por su rapidez de acción. | Formas graves: eritrodérmicas, pustulosas, psoriasis en gotas extensa. |
| Luz Ultravioleta de banda estrecha (UVBbe) | Tratamiento de fototerapia. | psoriasis moderada-grave que no responden, presentan alguna contraindicación y/o intolerancia, efectos secundarios o toxicidad a los fármacos sistémicos clásicos. |