La psoriasis es una enfermedad crónica e inflamatoria de la piel que puede afectar diversas áreas del cuerpo, incluyendo brazos y piernas. Se caracteriza por su evolución en brotes, es decir, pueden alternarse periodos de mayor o menor intensidad con otros en los que las lesiones disminuyen o incluso desaparecen. También pueden salir brotes de psoriasis en zonas donde no habían aparecido antes. A continuación, exploraremos en detalle los síntomas, causas, tipos, diagnóstico y tratamientos disponibles para la psoriasis en estas extremidades.
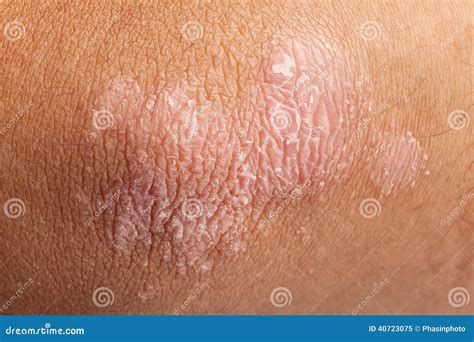
Psoriasis en codo
¿Qué es la Psoriasis?
La psoriasis es una enfermedad crónica e inflamatoria de la piel. Es «crónica» porque puede durar largos periodos de tiempo e «inflamatoria» porque implica una sobreactivación del sistema inmunológico. La psoriasis se suele dar en personas con predisposición genética a la enfermedad. Suele aparecer por primera vez en la edad adulta y los brotes se suelen producir en épocas de estrés. Existen diferentes subtipos de psoriasis (en placas, guttata, invertida, pustulosa y eritrodérmica).
La psoriasis está causada por alguna disfunción en el sistema inmunitario que hace que la piel se inflama y se regenere a un ritmo más rápido de lo normal. En el primer caso, unas células blancas de la sangre que contribuyen a la protección de las infecciones, los linfocitos T, se activan de manera indebida. Desencadenan diversas respuestas inmunitarias como la proliferación y dilatación de los vasos sanguíneos de la piel y la proliferación de unas células denominadas queratinocitos. Esto acelera el proceso de renovación celular de la epidermis y hace que las células suban demasiado rápido a la superficie de la piel.
Síntomas de la Psoriasis
Los síntomas de la psoriasis pueden ser diferentes en cada persona, pero algunos de los más frecuentes incluyen:
- Lesiones cutáneas de diferente tamaño, enrojecidas y cubiertas de escamas blanquecinas.
- Piel seca y agrietada que pica o sangra.
- Picor y quemazón.
- Uñas gruesas, estriadas y picadas.
También es frecuente que, cuando estas placas están muy secas, se agrieten y provoquen dolor e incluso puedan sangrar.
Los síntomas de la psoriasis tienden a aparecer y desaparecer. Es posible que note que hay momentos en los que los síntomas empeoran, llamados brotes, seguidos por momentos en los que se siente mejor (remisión).
Algunos pacientes tienen una afección relacionada llamada artritis psoriásica, en la que las articulaciones se vuelven rígidas, hinchadas y dolorosas, y se tiene dolor en el cuello, la espalda, o el talón de Aquiles.
🔴 TRATAMIENTO para la PSORIASIS ¿Tiene CURA? | Te lo EXPLICO TODO @drapilarochoa - Dermatologa
Localización de las Lesiones
Las placas de psoriasis pueden aparecer en diferentes zonas del cuerpo:
- Extremidades: Es muy habitual que, sobre todo la psoriasis en placas, se manifieste en rodillas y codos, pero también puede aparecer en el resto de la piel de brazos y piernas.
- Cuero cabelludo: La psoriasis en el cuero cabelludo es muy frecuente. Se manifiesta con una descamación seca muy adherida al cuero cabelludo, sobre zonas enrojecidas. Puede extenderse a la frente y detrás de las orejas. La psoriasis en el cuero cabelludo no produce alopecia.
- Tronco: La psoriasis en placas puede afectar a la parte baja de la espalda. Por otro lado, los niños y adolescentes que desarrollan psoriasis en gotas suelen tener lesiones pequeñas que se distribuyen como una salpicadura, generalmente en el tronco y en las extremidades.
- Cara: Que la psoriasis se manifieste en la cara es menos frecuente, pero cuando ocurre, afecta mucho a la vida personal y profesional.
- Zona genital: La psoriasis puede manifestarse en el pubis, las ingles, los muslos, las nalgas, los genitales y la zona anal. Cuando la psoriasis afecta a la zona del pubis, los síntomas son similares a los de la psoriasis habitual (piel roja, descamaciones). En cambio, si afecta a las mucosas (el glande, en hombres, y la parte interior de los labios mayores, en mujeres) la piel se vuelve blanquecina o rosada.
- Pliegues (inversa): Este tipo de psoriasis produce placas rojas sin apenas descamación que pueden aparecer en cualquier pliegue: axilas, ingles, debajo del pecho, entre los glúteos... Suele ser una manifestación dolorosa e incómoda, difícil de tratar.
- Uñas: La psoriasis en las uñas es muy variable. En algunos pacientes se manifiesta en forma de pequeñas depresiones puntiformes, otros presentan un engrosamiento o deformación de la uña, o bien manchas amarillentas fruto del despegamiento de la uña de su lecho. Esta manifestación suele ser muy molesta para trabajar con las manos.
- Palmas y plantas (palmoplantar): Esta manifestación de la psoriasis suele ser dolorosa, puesto que se caracteriza por placas muy secas en las palmas de las manos y las plantas de los pies que se agrietan. Los pacientes con psoriasis palmoplantar suelen tener problemas importantes a la hora de trabajar o de realizar tareas en su vida cotidiana, ya que suele ser muy invalidante.
Tipos de Psoriasis
Existen diferentes tipos de psoriasis, cada uno con características específicas:
- Psoriasis en Placas: El tipo de psoriasis más común, produce manchas secas y elevadas en la piel (placas) que provocan picazón y están cubiertas de escamas. Suelen aparecer en los codos, las rodillas, la región lumbar y el cuero cabelludo.
- Psoriasis en las Uñas: Afecta las uñas de las manos y de los pies y provoca hendiduras, crecimiento anormal y cambios de color. Las uñas psoriásicas pueden aflojarse y separarse del lecho ungueal (onicólisis).
- Psoriasis en Gotas: Afecta principalmente a niños y adultos jóvenes. En general, se desencadena por una infección bacteriana, como la amigdalitis estreptocócica.
- Psoriasis Inversa: Afecta principalmente los pliegues de la piel en la ingle, los glúteos y las mamas. Provoca manchas lisas de piel inflamada que empeoran con la fricción y la sudoración.
- Psoriasis Pustulosa: Un tipo poco frecuente, provoca ampollas claramente definidas y llenas de pus.
- Psoriasis Eritrodérmica: El tipo menos común de psoriasis, puede abarcar todo el cuerpo con una erupción con descamación, que puede provocar picazón o ardor intensos.
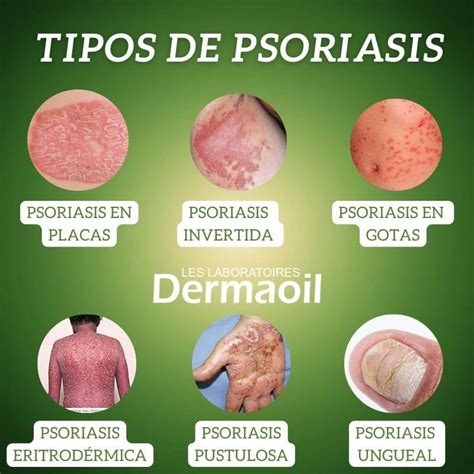
Tipos de Psoriasis
Causas y Factores de Riesgo
No se conoce por completo la causa de la psoriasis. Se cree que es un problema del sistema inmunitario en el que las células que combaten infecciones atacan por error las células sanas de la piel. Los investigadores creen que tanto la genética como los factores ambientales juegan un papel.
Factores de riesgo:
- Antecedentes familiares: La afección es hereditaria.
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad.
- Fumar: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado.
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños. También existe una correlación entre la gravedad de la psoriasis y la prevalencia de obesidad.
- Infecciones: Tanto las infecciones bacterianas como las víricas pueden asociarse a un empeoramiento de la psoriasis.
- Daño de la barrera cutánea: El fenómeno de Koebner ―es decir, la provocación de lesiones psoriásicas por una alteración de la piel, como la provocada por arañazos, piercings, tatuajes, quemaduras solares o irritantes químicos― está presente en alrededor del 25 % de los pacientes con psoriasis, aunque no es patognomónico.
- Fármacos: Muchos fármacos pueden desencadenar psoriasis o producir lesiones psoriasiformes. Los más frecuentemente implicados son los bloqueantes β, el litio y los antipalúdicos.
Diagnóstico de la Psoriasis
Si sospechas que puedes tener psoriasis, visita a al proveedor de atención médica. La mayoría de los médicos pueden hacer un diagnóstico con un simple examen físico. Los síntomas de la psoriasis suelen ser evidentes y fáciles de distinguir de otras afecciones que pueden causar síntomas similares.
Si los síntomas no están claros o si tu médico quiere confirmar su diagnóstico sospechado, es posible que tome una pequeña muestra de piel. Esto se conoce como biopsia.
Tratamientos para la Psoriasis
La psoriasis es una enfermedad frecuente y de larga duración (crónica) que no tiene cura. Puede ser dolorosa, interferir en el sueño y dificultar la concentración. Esta afección suele presentarse en ciclos, con brotes que duran algunas semanas o meses y luego disminuyen. Existen tratamientos para ayudarte a controlar estos síntomas.
La importancia de un abordaje a tiempo es fundamental para la evolución de la enfermedad. La detección temprana y el tratamiento adecuado es importante, dado que podría prevenir su evolución a fases más graves. Los diferentes tratamientos a aplicar varían en función de la gravedad, intensidad y afectación de la psoriasis.
Los tratamientos para la psoriasis se dividen en tres categorías:
- Tratamientos Tópicos: Las cremas y ungüentos aplicados directamente sobre la piel pueden ser útiles para reducir la psoriasis leve a moderada. Los tratamientos tópicos para la psoriasis incluyen corticosteroides tópicos, retinoides tópicos, antralina, análogos de vitamina D, ácido salicílico y crema humectante.
- Medicamentos Sistémicos: Las personas con psoriasis de moderada a grave, y aquellas que no han respondido bien a otros tipos de tratamiento, pueden necesitar medicamentos orales o inyectados. Muchos de estos medicamentos tienen efectos secundarios graves. Los médicos suelen recetarlos durante periodos cortos de tiempo. Estos medicamentos incluyen metotrexato, ciclosporina (Sandimmune), medicamentos biológicos y retinoides.
- Terapia con Luz: Este tratamiento para la psoriasis usa luz ultravioleta (UV) o natural. La luz solar mata los glóbulos blancos hiperactivos que atacan las células sanas de la piel y provocan el rápido crecimiento celular. Tanto la luz UVA como la UVB pueden ayudar a reducir los síntomas de la psoriasis leve a moderada.
Muchos casos graves de psoriasis se tratan con terapias conocidas como «biológicas», es decir, anticuerpos que se proporcionan a través de una inyección.
Tratamientos Alternativos
También existen alternativas naturales que reducen los efectos de esta patología.
Artritis Psoriásica
Es un problema articular (artritis) que a menudo ocurre con una afección de la piel llamada psoriasis. La artritis psoriásica se produce en 7% a 42% de las personas con psoriasis. La psoriasis de las uñas está relacionada con la artritis psoriásica.
En la mayoría de los casos, la psoriasis aparece antes de la artritis. En algunas personas, la artritis aparece antes que la enfermedad de la piel. Sin embargo, tener psoriasis grave, extendida parece aumentar la probabilidad de desarrollar artritis psoriásica.
La causa de la artritis psoriásica se desconoce. Los genes, el sistema inmunitario y los factores ambientales pueden influir. Es probable que las enfermedades de la piel y las articulaciones puedan tener causas similares. Sin embargo, puede que no ocurran juntas.
La artritis puede ser leve y comprometer solo unas pocas articulaciones. Las que están al final de los dedos de las manos o de los pies resultan más afectadas. La artritis psoriásica puede causar artritis solo en un lado del cuerpo o en ambos lados.
En algunas personas, la enfermedad puede ser grave y afectar muchas articulaciones, incluida la columna vertebral. Los síntomas en la columna son rigidez y dolor. Se presentan con mayor frecuencia en la región lumbar y el sacro.
Algunas personas con artritis psoriásica pueden tener inflamación en los ojos.
La mayoría de las veces, las personas con artritis psoriásica presentan cambios en la piel y las uñas por la psoriasis. Con frecuencia, la piel empeora al mismo tiempo que la artritis.
Los tendones pueden inflamarse con la artritis psoriásica. Los ejemplos incluyen el tendón de Aquiles, la fascia plantar, y las membranas sinoviales de la mano.
Durante un examen físico, su proveedor de atención médica buscará:
- Inflamación de las articulaciones
- Parches cutáneos normalmente rojizos y escamosos (psoriasis)
- Hoyuelos en las uñas
- Sensibilidad en las articulaciones
- Inflamación en los ojos
Se pueden tomar radiografías de la articulación.
No existen exámenes de sangre específicos para la artritis psoriásica ni para la psoriasis. Se pueden realizar exámenes para descartar otros tipos artritis como:
- Factor reumatoideo
- Anticuerpos Anti-CCP
El proveedor puede hacer un examen para detectar un gen llamado HLA-B27. Las personas con problemas de la columna son más propensas a tener HLA-B27. La mayoría de las personas positivas con HLA-B27 no tienen artritis psoriásica.
Su proveedor puede recomendar antinflamatorios no esteroides (AINE) para reducir el dolor y la inflamación de las articulaciones.
La artritis que no mejora con AINE puede requerir un tratamiento con medicamentos llamados antirreumáticos modificadores de la enfermedad (DMARD, por sus siglas en inglés). Estos incluyen:
- Metotrexato
- Leflunomida
- Sulfasalazina
- Apremilast es otro medicamento que se utiliza para tratar la artritis psoriásica
Varios medicamentos biológicos inyectables son efectivos para tratar la artritis psoriásica progresiva que no se controla con DMARD. Estos medicamentos bloquean proteínas involucradas en el proceso de inflamación. Son efectivos tanto para la piel como para las articulaciones de personas con artritis psoriásica.
Además, existen dos inhibidores de JAK que están aprobados para la artritis psoriásica: Tofacitinib y Upadacinitib. Estos medicamentos se administran por vía oral.
Las articulaciones que presentan mucho dolor se pueden tratar con inyecciones de esteroides. Estos se utilizan solo cuando son pocas las articulaciones afectadas. La mayoría de los expertos no recomiendan corticosteroides orales para tratar la artritis psoriásica. Su uso puede empeorar la psoriasis e interferir con el efecto de otros medicamentos.
En pocos casos, se puede necesitar cirugía para reparar o reemplazar las articulaciones lesionadas.
Las personas con inflamación en los ojos deben consultar a un oftalmólogo.
Su proveedor puede aconsejar una mezcla de descanso y ejercicio. La fisioterapia puede ayudar a incrementar el movimiento articular. También se puede utilizar la terapia de calor y frío.
La enfermedad en ocasiones es leve y afecta solo algunas articulaciones. Sin embargo, en muchas personas con artritis psoriásica se presenta daño a las articulaciones en los primeros años. En algunas personas, la artritis muy grave puede ocasionar deformidades en las manos, los pies y la columna.
La mayoría de las personas con artritis psoriásica que no mejoran con AINE deben consultar a un reumatólogo, un especialista en artritis, junto con un dermatólogo por la psoriasis.
El tratamiento oportuno puede aliviar el dolor y prevenir el daño a la articulación incluso en casos muy graves.
Comuníquese con su proveedor si desarrolla síntomas de artritis junto con psoriasis.
Eczema vs. Psoriasis
Tanto el eczema como la psoriasis causan enrojecimiento de la piel y picor, aunque son afecciones distintas.
Como el eczema, la psoriasis puede estar causada por el estrés. También puede estar provocada por infecciones de garganta o lesiones en la piel (rasguños, cortes, tatuajes…). Algunos medicamentos pueden provocar brotes de psoriasis, por ejemplo los bloqueadores beta, los AINE (ibuprofeno), el litio o los tratamientos para la malaria.
Los brotes de eczema se suelen tratar con cremas corticoesteroides tópicas y cremas emolientes para el mantenimiento. Los casos de psoriasis medios y leves localizados se pueden controlar con corticoesteroides tópicos y emolientes. Un emoliente con acción queratolítica (adelgazante de la piel) también puede beneficiar esta afección.
| Característica | Eczema | Psoriasis |
|---|---|---|
| Afecta a | Bebés y niños pequeños. | Aparece por primera vez entre los 15 y los 35 años. |
| Lesiones | Parches rojos con descamación, supuración o costras. | Parches rojos gruesos con una capa de escamas blancas en la superficie. |
| Localización | Codos, rodillas, cuero cabelludo y cara. | Baja espalda, palmas de las manos y suelas de los pies. |
| Uñas | No afectadas. | Puede causar picaduras y separación de la lámina de las uñas. |
| Causas | Jabones agresivos, detergentes, alérgenos, estrés, calor, sudor. | Estrés, infecciones de garganta, lesiones en la piel, medicamentos. |
| Tratamiento | Cremas corticoesteroides tópicas y cremas emolientes. | Corticoesteroides tópicos y emolientes. |