El concepto actual de la psoriasis ha cambiado sustancialmente en los últimos años. Una definición actualizada de esta enfermedad incluye múltiples conceptos fisiopatológicos que hay que tener en cuenta para poder tener una cabal comprensión de esta enfermedad y de las nuevas terapéuticas ya disponibles o en proceso de investigación y desarrollo.
Introducción
La psoriasis es una enfermedad inflamatoria crónica de la piel, de base autoinmune, que afecta al 2-3% de la población mundial. La psoriasis afecta a más de 125 millones de personas en todo el mundo. La prevalencia mundial varía en función de la población, pero se estima del 0,5 % al 11,4 % en adultos y del 0 % al 1,4 % en niños. En la mayoría de los países desarrollados, la prevalencia está entre el 1,5 % y el 5 %. La incidencia de la psoriasis varía según la región geográfica y es mayor en los países más distantes del ecuador.
La etiología es multifactorial, combinando predisposición genética con factores ambientales y desencadenantes inmunológicos. Clínicamente se caracteriza por la presencia de placas eritematosas con descamación, que afectan comúnmente el cuero cabelludo, codos, rodillas y región lumbar.
La psoriasis afecta a ambos sexos por igual y aparece a cualquier edad, aunque es menos frecuente en niños que en adultos. La evolución de la enfermedad es variable e impredecible, pero suele presentar un curso crónico con exacerbaciones y remisiones. El diagnóstico es clínico y no existe ninguna prueba específica para establecerlo.
El impacto en la calidad de vida de los pacientes es considerable, especialmente cuando se asocia a comorbilidades como artritis psoriásica, síndrome metabólico o trastornos psiquiátricos.
Fisiopatología de la Psoriasis
La psoriasis es una enfermedad condicionada genéticamente, con muchos genes predisponentes localizados en distintos cromosomas involucrados en la patogenia de la enfermedad. En la placa de psoriasis, pueden identificarse expresión genómica de más de 1400 genes distintos.
Distintos factores ambientales, tales como infecciones, stress, medicamentos, radiación ultravioleta, traumatismos en la piel, pueden desencadenar o agravar la enfermedad.
Este proceso de activación de genes secundario a los factores expuestos, o espontáneamente en algún momento de la vida del individuo predispuesto, desencadena mecanismos de inflamación mediados inmunológicamente por la inmunidad innata y adquirida, y en el cual participan células dendríticas, linfocitos, neutrófilos, células endoteliales, mastocitos, terminaciones nerviosas y, la célula más importante, el queratinocito.
El mecanismo inflamatorio involucrado es similar al de otras enfermedades inflamatorias crónicas, que comprenden a un amplio espectro que va desde la artritis reumatoidea, la esclerosis múltiple, la enfermedad inflamatoria intestinal crónica hasta la ateroesclerosis.
En todas ellas existen mecanismos inflamatorios mediados por células que liberan citoquinas que se fijan a receptores en la superficie de otras células. Estos receptores a su vez activan señales de transducción intracelular que a su vez producen señales de activación o supresión de actividad genómica. En última instancia, se forma nuevo ARN mensajero que conduce a la síntesis de nuevas proteínas que pueden tener distintas funciones.
En algunos casos actuarán como otras citoquinas pro inflamatorias o como quemoquinas, atrayendo nuevas células al proceso o haciendo liberar nuevos mediadores, o como factores de crecimiento favoreciendo la proliferación de células endoteliales o de los queratinocitos.
Este proceso tiende a la auto-perpetuación, porque que las células linfocitarias encargadas de la regulación del mismo, no son capaces de suprimirlo.
Por lo tanto, hoy se considera a la psoriasis como una enfermedad inflamatoria crónica y sistémica de base genética y mediada inmunológicamente, relacionada con mayor frecuencia de la esperada en la población general con otras comorbilidades, tales como obesidad, diabetes, hipertensión arterial, enfermedad inflamatoria intestinal crónica, alcoholismo y tabaquismo, la depresión y la ateroesclerosis, con mayor probabilidad que la población no afectada de sufrir infartos de miocardio o riesgo de muerte a una edad más temprana a lo esperable de acuerdo a edad y sexo.
Desde el punto de vista del paciente, es una enfermedad altamente discapacitante por sus repercusiones sociales, económicas y psicológicas que conducen a la discriminación por parte de los otros y al aislamiento del enfermo como consecuencia de ello.

Factores de Riesgo
La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo:
- Genética: La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad.
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños.
- Tabaquismo: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado.
- Ingesta de alcohol: El consumo de alcohol es mayor en las personas con psoriasis.
- Daño de la barrera cutánea: El fenómeno de Koebner ―es decir, la provocación de lesiones psoriásicas por una alteración de la piel, como la provocada por arañazos, piercings, tatuajes, quemaduras solares o irritantes químicos― está presente en alrededor del 25 % de los pacientes con psoriasis, aunque no es patognomónico.
- Infecciones: Tanto las infecciones bacterianas como las víricas pueden asociarse a un empeoramiento de la psoriasis.
- Fármacos: Muchos fármacos pueden desencadenar psoriasis o producir lesiones psoriasiformes. Los más frecuentemente implicados son los bloqueantes β, el litio y los antipalúdicos.
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad.
- Factores endocrinos: La hipocalcemia es un factor desencadenante de psoriasis pustulosa generalizada. El rol de la vitamina D no está claro.
- Embarazo: La psoriasis puede mejorar, empeorar o mantenerse estable durante el embarazo.
- Clima y exposición solar: Se cree que el clima y la exposición solar afectan a la prevalencia de la psoriasis. La psoriasis cutánea y la artritis psoriásica empeoran en invierno y mejoran en verano.
Tipos de Psoriasis
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización:
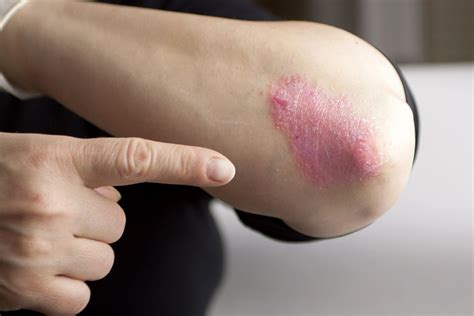
- Psoriasis en Placas (Psoriasis Vulgar): También se conoce como psoriasis vulgaris o psoriasis vulgar. Es el tipo más frecuente de psoriasis (90 % de los casos). Se caracteriza por placas eritematosas bien delimitadas y cubiertas de una gruesa capa de escamas plateada. Las rodillas, codos, cuero cabelludo y zona sacra son las zonas que con más frecuencia se afectan.
- Psoriasis Guttata: También se denomina psoriasis infantil, ya que a menudo aparece por primera vez en niños o jóvenes sin antecedentes de psoriasis. Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm (de ahí el nombre «en gotas»).
- Psoriasis Pustulosa: Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal.
- Psoriasis Eritrodérmica: Es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea. Provoca un eritema generalizado y descamación de la piel en capas en todo o casi todo el cuerpo, lo cual causa un intenso picor y dolor.
- Psoriasis Inversa: Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario.
- Psoriasis Ungueal: Afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %. Es más frecuente en pacientes con artritis psoriásica (hasta el 90 %).
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
Comorbilidades Asociadas
La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel. Algunas de las comorbilidades asociadas incluyen:
- Artritis Psoriásica: Es una enfermedad inflamatoria articular que se asocia a la psoriasis. Las lesiones de la piel preceden a la artritis en el 85 % de los casos (en promedio, 10 años).
- Enfermedades Cardiovasculares: Las enfermedades cardiovasculares son la causa principal de muerte de los pacientes con psoriasis.
- Síndrome Metabólico: Es la suma de varios trastornos que se asocian a un aumento del riesgo de diabetes mellitus de tipo 2 y de enfermedades cardiovasculares: dislipemia, hipertensión, resistencia a insulina o diabetes establecida, obesidad central y exacerbación de la inflamación y la trombosis.
- Diabetes Mellitus: La prevalencia de diabetes es mayor en los pacientes con psoriasis, y aumenta con la gravedad de esta.
- Hipertensión: La prevalencia de hipertensión en los pacientes con psoriasis oscila entre el 8,9 % y el 44,4 % (60 % en ancianos).
- Enfermedad del Hígado Graso No Alcohólico (EHGNA): Los pacientes con psoriasis tienen mayor riesgo de EHGNA.
- Cáncer: Los pacientes con psoriasis tienen mayor riesgo de sufrir cáncer, sobre todo, linfoma y cáncer cutáneo diferente del melanoma, como el carcinoma basocelular y el carcinoma de células escamosas.
- Trastornos Psicosociales: La psoriasis puede afectar a todas las facetas de la calidad de vida (trabajo, familia, relaciones sexuales, bienestar emocional, etc.).
Tratamientos Disponibles
Desde el punto de vista didáctico, podemos agrupar los tratamientos existentes para la psoriasis en tres grandes categorías: Tratamientos tópicos, tratamientos radiantes o de fototerapia y tratamientos sistémicos. En este último grupo se incluyen tanto las terapéuticas tradicionales con moléculas pequeñas sintetizadas químicamente, como los tratamientos biológicos, de moléculas grandes (proteínas) sintetizadas mediante biotecnología.
Toda estrategia terapéutica pera esta enfermedad se basa en interferir en algún punto la cadena de eventos que llevan la manifestación clínica de la psoriasis.
- Neutralizar células
- Neutralizar citoquinas
- Neutralizar receptores
- Neutralizar señales de transducción
- Neutralizar DNA/ RNA (expresión genómica o proteómica)
Tratamientos Tópicos
En el grupo de tratamientos tópicos contamos con:
- Corticosteroides tópicos de diversas potencias en diferentes formulaciones (Lociones, cremas, pomadas o ungüentos).
- Derivados de la vitamina D (Calcitriol, Calcipotriol, Tacalcitol).
- Retinoides (Tazarotene en algunos países).
- Antralina / Coaltar en diferentes formulaciones.
- Inhibidores de la calcineurina (Tacrolimus, Pimecrolimus).
Tratamientos Radiantes o de Fototerapia
Las terapéuticas radiantes disponibles se basan en el efecto de la radiación ultravioleta de distintas longitudes de onda en la psoriasis:
- Radiación UVB de amplio espectro (290-320nm).
- Radiación UVB de banda angosta (NB-UVB) (311nm).
- PUVA (radiación UVA (320 a 400nm) combinada con psoralenos por vía oral o tópica).
- Láser de eximeros (308nm).
Tratamientos Sistémicos
Los tratamientos sistémicos tradicionales de moléculas pequeñas se limitaban al Metrotrexate y a la Ciclosporina como inmunomoduladores de primera línea y a los Retinoides (Acitetrina). Con el advenimiento de los biológicos, se sumaron al tratamiento sistémico de la enfermedad nuevas moléculas.
Actualmente están disponibles en la mayoría de los países de América Latina dos clases terapéuticas diferentes de biológicos. Por un lado están los que bloquean la acción del TNF-α (Factor de Necrosis Tumoral alfa) citoquina fundamental en los procesos inflamatorios crónicos, llamados genéricamente Anti TNF. A su vez este grupo tiene dos subgrupos con mecanismos de acción diferentes. En el primer subgrupo se ubica el etarnecept, proteína humana de síntesis que remeda al receptor del TNF-α en la circulación y le impide fijarse en el receptor celular.
El otro subgrupo está constituido por anticuerpos monoclonales anti TNF-α de los cuales hay dos disponibles en la actualidad. El primero es el infliximab, proteína recombinante quimérica (Proteína humana con porciones de proteína murina) y el segundo es el Adalimumab, anticuerpo monoclonal recombinante con secuencias totalmente humanas.
Todos ellos, aunque actúen en una forma similar neutralizando el TNF-α, tienen diferencias de vida media, efectos adversos, eficacia, tiempo de espera para el inicio de su acción terapéutica y vías de administración.
La otra clase de biológicos se ha desarrollado a partir del descubrimiento de ciertas citoquinas que juegan un rol importante en la fisiopatología de la psoriasis, como ser la IL-12, IL-23, IL-22, IL17 e IL21.
Las citoquinas IL12 e IL-23 comparten en su estructura molecular una proteína en común denominada P40. El ustekinumab, único de este grupo de biológicos aprobado por las autoridades sanitarias hasta ahora, es un anticuerpo monoclonal recombinante humano anti-P40. Este biológico impide que la población de linfocitos T “naive” o indiferenciado, se diferencie a LT 1 y a LT 17, ambos linfocitos altamente especializados en sintetizar citoquinas pro inflamatorias y, en el caso del LT 17 estimulantes de la proliferación de los queratinocitos.
Como vemos, ambos grupos de biológicos actualmente disponibles actúan mediante la neutralización de la secreción de citoquinas o el bloqueo de su función, mientras los medicamentos del grupo tradicional neutralizan las funciones celulares de células dendríticas, linfocitos y queratinocitos.
En breve plazo se incorporarán al arsenal terapéutico nuevos biológicos Anti TNF-α: el Golimumab y el Certolizumab pegol con los cuales se amplían las posibilidades de tratamiento en psoriasis y en artritis psoriásica.
Otro biológico de mecanismo de acción similar al ustekinumab con acción anti P40, es el Briakinumab, en fase final de evaluación para su aprobación por autoridades de regulación sanitaria de países desarrollados (FDA y EMA).
La importancia de la acción de la IL-17 en la fisiopatología de la psoriasis sedujo a los investigadores para desarrollar moléculas que impidan sus efectos, ya sea neutralizando la IL17 con un anticuerpo monoclonal, o bloqueando su receptor con un anticuerpo específico.
El LY 2439821 es un anticuerpo monoclonal recombinante humano anti IL-17, en Fase II de investigación en psoriasis.
El Secukinumab (AMG827) es un anticuerpo monoclonal recombinante humano antagonista de los receptores de la IL-17 y se ha demostrado que produce una rápida reversión de la expresión genética y las anomalías histopatológicas de la psoriasis y se encuentra en Fase III de investigación clínica.
La revalorización de la psoriasis como enfermedad con necesidades básicas insatisfechas en su terapéutica, ha llevado a las empresas farmacéuticas a desarrollar nuevas moléculas pequeñas, sintetizadas químicamente, posibles de ser administradas por vía oral y que logran bloquean señales de transducción en las células blanco o interferir con sistemas enzimáticos intracelulares importantes para la síntesis de proteínas.
Cuando una citoquina se fija en su receptor, activa señales intracelulares que tienen por objeto activar o reprimir alguna función de la célula. En general corresponden a procesos de fosforilación de sistemas de proteínas. Entre ellas se desataca una familia de proteínas citoplasmáticas denominadas Janus, que se fosforilan ante el impacto de la citoquina en su receptor. Estas proteínas fosforiladas, denominadas JAK, con funciones de tirosin-quinasas, transfieren la fosforilación a otra familia de proteínas que llevan la información al núcleo celular y activan la transcripción de determinadas porciones del ADN (signal transducers and activators of transcription -STATS-). Las proteínas JAK actúan de a pares, combinándose entre ellas.
Tofacitinib es un inhibidor selectivo de JAK1 y JAK3, sin acción importante sobre el JAK 2, que es responsable de la acción de la eritropoyetina y su inhibición conduciría a la depresión medular.
Como consecuencia del bloqueo de la señal JAK, se evita la acción de numerosas citoquinas pro inflamatorias, tales como IL-2, IL-4, IL-7, IL-9, IL-15 e IL-21.
Se encuentra en Fase III en investigación clínica en psoriasis, con promisorios resultados clínicos de eficacia y seguridad en la fase II.
VB-201 es un análogo de fosfolípido oxidado de la familia de los lecinoxoides, que inhibe la producción de citoquinas IL 12/23 por las células dendríticas. Se encuentra en Fase II de desarrollo.
Apremilast es un inhibidor selectivo de la fosfodiesterasa (PDE4), impidiendo la producción de TNF-α, IL-12 e IL-23 e inhibiendo la respuesta de LT-NK y queratinocitos. Se encuentra en Fase III.
Sotrastaurin (NVP-AEB071) es un inhibidor oral de la protein-quinasa C (PKC), señal intracelular de transducción involucrada en la activación de los LT y en la producción de INF-γ. No causa apoptosis de los LT en la fase II se logró que el 69% de los pacientes redujeran un 75% de sus valores iniciales de PASI con una dosis de 300mg dos veces por día, sin efectos adversos serios. Actualmente está en Fase III de investigación clínica en psoriasis.
Voclosporin (ISA247) es un inhibidor de la calcineurina, con menor nefrotoxicidad, que a dosis de 0.4 mg/kg por vía oral logró una reducción del 75% del PASI en el 47% de los pacientes después de 12 semanas de tratamiento. Actualmente en Fase III de desarrollo.
Estrategias Terapéuticas Combinadas
A diferencia de los protocolos de investigación para la aprobación de un medicamento nuevo, en la práctica clínica diaria continuamos con la utilización de diferentes estrategias terapéuticas que surgieron como producto de la necesidad ante la limitación impuesta por los escasos medicamentos disponibles y en el contexto de una enfermedad con poca tendencia a la remisión y que comienza, por lo general, en épocas tempranas de la vida.
Toda medicación crónica implica un riesgo de efectos adversos acumulables en el tiempo, como daño hepático con dosis acumuladas totales de más de 4 a 5 gr con el Metotrexate o con más de uno o dos años de tratamiento continúo con Ciclosporina, o aumento del riesgo de cáncer de piel con más de 250 aplicaciones de PUVA.
Por eso era frecuente la combinación de tratamientos para disminuir el impacto indeseable de alguno de ellos o de ambos empleados a dosis plena. Asociaciones tales como UVB-NB o PVA más Retinoides son frecuentes en la práctica diaria.
Otra estrategia era la rotación de tratamientos con medicamentos que tuvieran efectos adversos en órganos diferentes, para evitar la acumulación de toxicidad en un solo órgano. Por ejemplo durante un tiempo se empleaba el Metrotrexate, luego rotaba el paciente a PUVA y, si era posible se hacía mantenimiento con Retinoides.
Con las nuevas terapéuticas disponibles, también siguen vigentes estos conceptos. En un estudio clínico controlado, la asociación de etarnecept más tratamientos tópicos permitió lograr mejores resultados terapéuticos que con dicho biológico como única medicación.
tags: #psoriasis #diagnostico #y #tratamiento