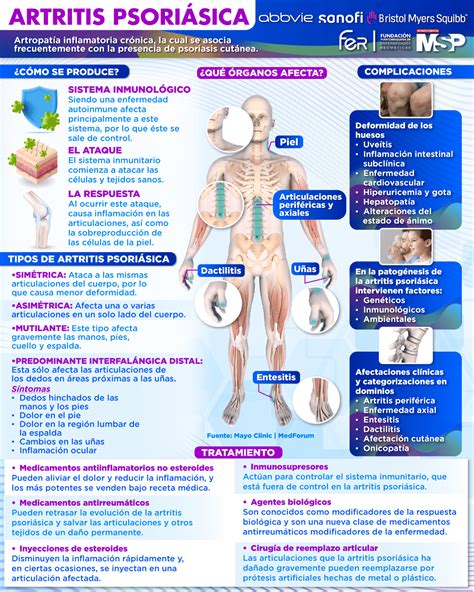
La psoriasis es una enfermedad inflamatoria crónica y recidivante que afecta principalmente a la piel y sus anejos. Es un proceso poligénico de alta prevalencia que afecta entre el 1-3% de la población, con más de 125 millones de personas con psoriasis en todo el mundo.
Clínicamente, se caracteriza por placas eritemato-descamativas bien delimitadas, localizadas principalmente en codos, rodillas o región glútea, que evolucionan por brotes. Aunque presenta otras formas clínicas menos frecuentes, como la psoriasis en gotas, eritrodérmica, pustulosa, invertida o ungueal. La gravedad es variable, desde formas leves o moderadas, hasta severas, con importante afectación de la superficie corporal.
Histológicamente, presenta una proliferación epidérmica con diferenciación anormal de los queratinocitos, y un infiltrado inflamatorio mediado principalmente por linfocitos T. El impacto de la psoriasis sobre la calidad de vida es muy significativo. Los pacientes presentan depresión y ansiedad con mucha frecuencia y una baja puntuación en las escalas de calidad de vida, explicado por la morbilidad que ocasiona la propia enfermedad y la presencia de comorbilidades asociadas.
Entre las enfermedades gastrointestinales, la psoriasis se asocia a una mayor incidencia de enfermedad inflamatoria intestinal (enfermedad de Crohn o colitis ulcerosa) y enfermedad celíaca, así como de determinados cánceres (esófago, estómago y páncreas). Entre las enfermedades hepáticas, se relaciona, sobre todo, con la enfermedad del hígado graso no alcohólico (EHGNA) y también con la hepatitis autoinmune.
Qué es la PSORIASIS y cómo tratarla✅
Enfermedad Inflamatoria Intestinal (EII) y Psoriasis
La enfermedad de Crohn (EC) y la colitis ulcerosa (CU) son enfermedades inflamatorias intestinales que se desarrollan a consecuencia de una respuesta inmunitaria inadecuada a la presencia de microorganismos comensales en un paciente genéticamente predispuesto. Se han asociado ambas enfermedades intestinales, EC y CU, con la psoriasis, pero parece que la asociación es mayor con la EC.
El vínculo entre ambas enfermedades puede en parte estar a nivel genético: múltiples áreas de los cromosomas 16, 6, 4 y 3 contienen marcadores genéticos comunes de ambas enfermedades. Además del vínculo genético, también comparten vías inflamatorias comunes que afectan a la piel y el intestino. La psoriasis y la EC son enfermedades inflamatorias mediadas inmunológicamente por los linfocitos Th1 productores de citocinas, como TNF-α e interferón-γ.
En ambas enfermedades han demostrado ser eficaces los anticuerpos anti-TNF-α, como infliximab y adalimumab. Debe solicitarse un estudio analítico básico con reactantes de fase aguda (proteína C reactiva, α-1-glicoproteina ácida) y, en caso de diarrea crónica, descartar infección intestinal con la realización de coprocultivo y estudio parasitológico de heces. Para confirmar el diagnóstico se solicitará colonoscopia con ileoscopia, en la que se tomarán biopsias.
Enfermedad Celíaca y Psoriasis
La sospecha del nexo entre la enfermedad celíaca y la psoriasis se basa en evidencias serológicas y epidemiológicas. Desde el punto de vista serológico, se han observado niveles elevados de anticuerpos antigliadina, antiendomisio y antitransglutaminasa en pacientes con psoriasis. Además, también se ha visto que el nivel de estos anticuerpos se correlaciona con la gravedad de la psoriasis.
Desde el punto de vista epidemiológico, se ha publicado una mayor prevalencia de enfermedad celíaca en pacientes con psoriasis que en la población general. No obstante, en caso de existir, esta relación podría explicarse por varios mecanismos. En primer lugar, la malabsorción asociada a la enfermedad celíaca puede dar lugar a un déficit de vitamina D, deficiencia que predispone al desarrollo de psoriasis.
En segundo lugar, desde el punto de vista inmunológico, en la patogenia de la enfermedad celíaca, además de respuesta Th2 también se observan células Th1 y Th17, implicadas en el desarrollo de la psoriasis. En tercer lugar, también se ha encontrado una relación a nivel genético, al identificarse en ambas enfermedades susceptibilidad genética en ocho genes que regulan la respuesta inmunitaria innata y adaptativa.
Se debe solicitar analítica completa con la determinación de anticuerpos antigliadina, antiendomisio y antitransglutaminasa. Ante la sospecha o diagnóstico de enfermedad celíaca debe derivarse al paciente al gastroenterólogo. El tratamiento consiste en seguir una dieta exenta de gluten.
Esteatosis Hepática No Alcohólica (EHGNA) y Psoriasis
Múltiples estudios epidemiológicos señalan una prevalencia significativamente mayor de EHGNA en los pacientes con psoriasis, siendo esta más del doble que en la población general. Ambas enfermedades comparten en su patogenia el estado de inflamación crónica, la resistencia periférica a la insulina y el síndrome metabólico. Además, esta coexistencia es sinérgica. El síndrome metabólico es más intenso cuando ambas enfermedades están presentes que cuando acontecen por separado.
El dermatólogo es el médico que primero tiene que detectar EHGNA en los pacientes con psoriasis, prestando especial atención a los pacientes con psoriasis moderada o grave que presenten factores de riesgo de síndrome metabólico (Tabla 1), independientemente de que tengan alteración de la bioquímica hepática o no, pues podemos estar ante un paciente con EHGNA, incluso grave, con cifras de transaminasas normales o poco elevadas. Las alteraciones de la bioquímica hepática, cuando están presentes, suelen ser leves, con elevación de las transaminasas por debajo de 2-3 veces los valores normales y con un cociente alanino-aminotransferasa (ALT)/aspartato-aminotransferasa (AST) mayor de 1. A veces, se observa una leve elevación de la fosfatasa alcalina y la γ-glutamil-transpeptidasa (GGT).
El paciente sin esteatosis ecográfica y con bioquímica hepática normal no es necesario que sea remitido al hepatólogo, pero debe ser revisado por el dermatólogo en un plazo de 3 años con control analítico y ecografía abdominal. En relación con el tratamiento del paciente con EHGNA y psoriasis, en primer lugar deben darse recomendaciones generales, como perder peso, realizar ejercicio físico y evitar las bebidas alcohólicas. También deben evitarse las grasas saturadas y las bebidas edulcoradas con fructosa, siendo recomendable el consumo de café.
En cuanto al tratamiento sistémico de la psoriasis, es muy importante una correcta elección del fármaco. La acitretina y la ciclosporina producen alteración de la bioquímica hepática en el 25 % y 7 % de los pacientes, respectivamente. El metotrexato en pacientes con psoriasis presenta un riesgo aumentado de hepatotoxicidad. Este fármaco está contraindicado en pacientes con enfermedad hepática grave. Si esta es leve, puede usarse con precaución y estrechos controles. El apremilast no desarrolla apenas hepatotoxicidad y la radiación ultravioleta no ocasiona daño hepático.
Los fármacos biológicos anti-TNF -como infliximab, etanercept o adalimumab- son seguros en pacientes con enfermedad hepática. El principal efecto hepatotóxico de estos fármacos es el desarrollo de hepatitis autoinmune.
Tabla 1: Factores de Riesgo de Síndrome Metabólico
| Factor de Riesgo | Criterio Diagnóstico (ATP-III) |
|---|---|
| Obesidad Abdominal | Circunferencia de cintura > 102 cm (hombres) o > 88 cm (mujeres) |
| Triglicéridos Elevados | ≥ 150 mg/dL |
| Colesterol HDL Bajo | < 40 mg/dL (hombres) o < 50 mg/dL (mujeres) |
| Presión Arterial Elevada | ≥ 130/85 mmHg o uso de medicamentos para la hipertensión |
| Glucosa en Ayunas Elevada | ≥ 100 mg/dL o uso de medicamentos para la diabetes |

Colon Irritable y Psoriasis
El colon irritable es una afección muy frecuente caracterizada por dolor o malestar abdominal asociado a otros síntomas gastrointestinales tales como alteración de la consistencia de la heces, hinchazón o flatulencia.
Ciertas observaciones clínicas han notado que ciertos síntomas del síndrome del intestino irritable como distensión abdominal y sensación de evacuación incompleta ocurren más comúnmente en pacientes con urticaria. En este grupo de pacientes muchas veces es más común encontrar que también tienen síntomas de colon irritable.
Cándida y Psoriasis
Varias series de casos, y estudios comparativos con voluntarios sanos, encuentran una mayor proporción de presencia de levaduras en muestras de heces en pacientes diagnosticados de psoriasis. En varios estudios comparativos, la proporción de detección de Cándidas es mayor en personas diagnosticadas de psoriasis que en controles sanos:
- En uno, realizado en 343 pacientes con psoriasis y en 50 controles sanos, la proporción de presencia de Cándida en heces fue del 68% en pacientes diagnosticados con psoriasis y del 54% en los controles.
- En otro, se aisló Cándida en heces en el 72% de los pacientes con psoriasis(n=50), y en el 46% de los controles(n=50) siendo la diferencia estadísticamente significativa (p<0,01).
No se encontró una correlación entre severidad de la psoriasis y el recuento de colonias de Cándida. La mayor presencia de Cándidas en pacientes diagnosticados de psoriasis fue también mayor, en comparación con controles sanos - en otro estudio- en muestras de piel y de mucosa oral.
Una revisión sistemática publicada en 2002 y realizada para conocer el significado patógeno de la presencia de Cándida intestinal, mostró que la detección de colonización intestinal por Cándida es frecuente en adultos sanos inmuno competentes (del 4 al 88% según estudios). No encontraron estudios que proporcionaran evidencias de que determinados aspectos nutricionales, o los aditivos en la alimentación, o la polución, o los anticonceptivos orales u otro tipo de medicación, o el diagnóstico de diabetes, fueran factores de riesgo definidos para la colonización intestinal por Cándidas.
Algunos estudios apuntan la posibilidad de que pueda jugar un papel en la diarrea asociada a antibióticos. Ni estudios epidemiológicos, ni de terapia, aportaron evidencia para que la colonización por Cándida suponga una enfermedad, o para contrastar la existencia de un posible "síndrome por hipersensibilidad a Cándida". No hay indicaciones demostradas para realizar tratamiento antifúngico en colonización intestinal por Cándida.