La psoriasis es una enfermedad frecuente y de larga duración (crónica) que no tiene cura. Puede ser dolorosa, interferir en el sueño y dificultar la concentración. Esta afección suele presentarse en ciclos, con brotes que duran algunas semanas o meses y luego disminuyen. Existen tratamientos para ayudarte a controlar estos síntomas.
La psoriasis no es solo una enfermedad de la piel. El impacto que tiene en la vida de quien la padece va mucho más allá de las lesiones visibles. El picor constante, la descamación o el dolor son molestias físicas que pueden llegar a interferir en el sueño, en la concentración o en la forma de vestirse. Vivir con lesiones visibles en brazos, piernas o cuero cabelludo, y sentir la mirada de los demás, puede generar vergüenza y llevar a evitar situaciones sociales.
Muchas personas con psoriasis reconocen que el desconocimiento sobre la enfermedad les afecta tanto como los síntomas físicos. En los brotes más intensos, la psoriasis también condiciona la vida laboral y familiar. El cansancio, el malestar o la necesidad de acudir a revisiones frecuentes pueden limitar la productividad y generar frustración.
La psoriasis es una enfermedad crónica, pero aprender a convivir con ella implica mucho más que seguir un tratamiento. Requiere cuidar la piel, la mente y las relaciones sociales. Con un buen acompañamiento médico y estrategias de autocuidado, es posible mantener una vida plena a pesar de los brotes.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
Tipos de Psoriasis
Existen diferentes tipos de psoriasis, cada uno con características específicas:
- Psoriasis en placas: El tipo de psoriasis más común, la psoriasis en placas, produce manchas secas y elevadas en la piel (placas) que provocan picazón y están cubiertas de escamas. Pueden aparecer unas pocas o muchas. Suelen aparecer en los codos, las rodillas, la región lumbar y el cuero cabelludo. Las manchas pueden ser de distintos colores, según el tono de piel.
- Psoriasis en las uñas: La psoriasis puede afectar las uñas de las manos y de los pies y provocar hendiduras, crecimiento anormal y cambios de color. Las uñas psoriásicas pueden aflojarse y separarse del lecho ungueal (onicólisis).
- Psoriasis en gotas: La psoriasis en gotas afecta principalmente a niños y adultos jóvenes. En general, se desencadena por una infección bacteriana, como la amigdalitis estreptocócica.
- Psoriasis inversa: La psoriasis inversa afecta principalmente los pliegues de la piel en la ingle, los glúteos y las mamas. Provoca manchas lisas de piel inflamada que empeoran con la fricción y la sudoración.
- Psoriasis pustulosa: La psoriasis pustulosa, un tipo poco frecuente, provoca ampollas claramente definidas y llenas de pus.
- Psoriasis eritrodérmica: La psoriasis eritrodérmica, que es el tipo menos común de psoriasis, puede abarcar todo el cuerpo con una erupción con descamación, que puede provocar picazón o ardor intensos.
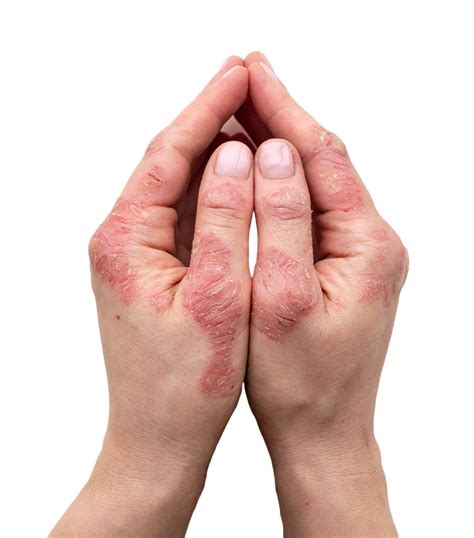
Psoriasis Palmoplantar
La psoriasis palmoplantar es un tipo de psoriasis que afecta las palmas de las manos y las plantas de los pies. La psoriasis es una afección autoinmune que puede brotar con la exposición a ciertos desencadenantes. Puede aparecer casi en cualquier parte del cuerpo, incluyendo las manos y los pies. Los investigadores sugieren que la psoriasis afecta entre el 2 por ciento y el 5 por ciento de la población, y se cree que entre el 3 por ciento y el 4 por ciento de las personas con psoriasis tienen psoriasis palmoplantar. La psoriasis palmoplantar puede presentarse a cualquier edad. Una afección relacionada, la pustulosis palmoplantar, comienza generalmente entre los 20 y 60 años.
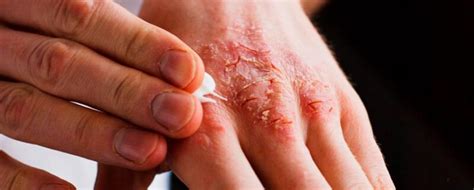
Una persona podría no tener síntomas en absoluto. A menudo, tendrán tiempos de remisión y luego un brote. Ciertos desencadenantes pueden causar un brote.
Síntomas de la Psoriasis Palmoplantar
La psoriasis palmoplantar puede ocurrir como parte de la psoriasis en placa, más común, o puede afectar solo las palmas de las manos y las plantas de los pies. Los síntomas incluyen:
- Áreas bien definidas de piel elevada y engrosada
- Enrojecimiento y descamación
- Picazón o sensación de ardor
- Dolor
- Agrietamiento y sangrado
También puede observarse:
- Pequeñas pústulas
- Cambios en la piel hasta una décima parte del resto del cuerpo, debido a la psoriasis en placa común
- Hendiduras, estrías y engrosamiento de las uñas, también debido a la psoriasis en placa común
Los patrones pueden ser simétricos, por ejemplo, similares en ambas manos. Un estudio publicado en 2015 encontró que afectaba tanto las manos como los pies de poco más de la mitad de 237 participantes. La psoriasis palmoplantar puede dificultar actividades cotidianas como caminar.
La localización de los síntomas también hace más difícil mantener las lesiones limpias, y ocultarlas. Esto puede provocar vergüenza y ansiedad social. Una investigación publicada en 2016 sugiere que la pustulosis palmoplantar es genéticamente similar a la psoriasis palmoplantar. Una persona con la forma pustular tendrá grupos de pústulas blancas junto a las placas.
Causas y Factores de Riesgo
La psoriasis palmoplantar, al igual que otras formas de psoriasis, es una afección autoinmune. Un problema con el sistema inmunitario hace que las células de la piel se desarrollen demasiado rápido. En la psoriasis palmoplantar, las placas afectan la piel de las palmas de las manos y las plantas de los pies.
Se desconoce qué causa la psoriasis palmoplantar, pero probablemente sucede debido a una combinación de factores genéticos y ambientales. Un problema con ciertas glándulas sudoríparas también podría tener relación.
Los factores de riesgo ambientales y las opciones de estilo de vida pueden aumentar la probabilidad de desarrollar psoriasis palmoplantar. Las manos y los pies están más expuestos a desencadenantes ambientales y químicos. Esto puede tener un rol en el desarrollo y la progresión de la afección.
Los siguientes factores parecen aumentar el riesgo:
- Tareas domésticas
- Labores agrícolas
- Trabajo manual
- Exposición a irritantes químicos y físicos, como los detergentes
- Exposición a alérgenos
- Fumar
Las personas con las siguientes afecciones también pueden tener una mayor probabilidad de tener psoriasis palmoplantar:
- Enfermedad de la tiroides
- Artritis del tórax anterior
- Diabetes tipo 1
- Sensibilidad al gluten
- Amigdalitis estreptocócica
Entre el 10 por ciento y el 25 por ciento de las personas con psoriasis palmoplantar tienen psoriasis en placa crónica, según DermNet NZ. La mayoría de las personas con la afección fuman o han fumado previamente. Un estudio de 2013 encontró que el 95 por ciento de las personas con psoriasis palmoplantar habían sido o eran fumadoras.
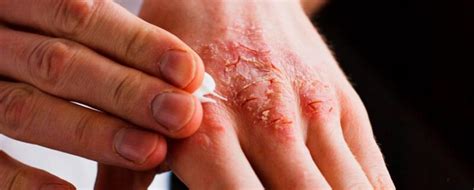
La psoriasis palmoplantar es un tipo de psoriasis, y las personas con psoriasis pueden, en general, desarrollar otras afecciones médicas graves. Según la Fundación Nacional de Psoriasis, las personas con psoriasis suelen tener una mayor probabilidad de desarrollar:
- Enfermedad de Crohn
- Endurecimiento de las arterias
- Diabetes tipo 2
- Depresión
- Cáncer
- Enfermedad hepática
- Enfermedad renal
- Síndrome metabólico
- Infecciones oculares, como uveítis
- Osteoporosis
- Obesidad
Las personas con psoriaris palmoplantar y otros tipos de psoriasis también tienen un mayor riesgo de artritis psoriásica, que afecta a las articulaciones.
Diagnóstico
El diagnóstico de la psoriasis comienza en la consulta del dermatólogo. En la mayoría de los casos basta con observar la piel, porque las lesiones son características: placas enrojecidas, descamación blanquecina y una distribución típica en codos, rodillas o cuero cabelludo. Sin embargo, no siempre resulta tan evidente. Cuando las lesiones aparecen en pliegues, en la cara o en zonas poco habituales, pueden confundirse con eccemas, infecciones por hongos u otras enfermedades cutáneas. En esos casos se recurre a la biopsia de piel, que consiste en tomar una pequeña muestra para analizarla al microscopio.
El diagnóstico no se limita a la piel. En personas que presentan dolor o rigidez en las articulaciones, el médico debe valorar la posibilidad de artritis psoriásica.
Para diagnosticar la afección, el médico examinará los síntomas y le preguntará a la persona acerca de su historia clínica. Puede tomar una pequeña muestra de piel, o biopsia, para descartar otras afecciones inflamatorias de la piel, como eczema, dermatitis de contacto o una infección micótica. A menudo, el médico puede diagnosticar la psoriasis solo por su apariencia.
Tratamiento
Hoy en día no existe una cura definitiva para la psoriasis, pero sí contamos con opciones eficaces que permiten mantener la enfermedad bajo control. El objetivo de los tratamientos es reducir la inflamación, frenar la descamación, aliviar el picor y, en muchos casos, prolongar los periodos libres de brotes. Un médico puede recetar medicamentos para reducir las molestias durante una crisis de psoriasis.
Hay poca información sobre el tratamiento específico para la psoriasis palmoplantar. Sin embargo, las opciones que pueden aliviar los síntomas generalmente involucran lo siguiente, solas o en combinación:
- Medicamentos tópicos
- Medicación sistémica, que afecta el funcionamiento del cuerpo
- Terapia con luz
- Tratamiento con medicamentos biológicos
Una persona podría tener que hablar con su proveedor de salud e intentar varios tratamientos para encontrar uno adecuado.
Medicamentos
Cuando la psoriasis se presenta en formas leves, el tratamiento se dirige directamente a la piel con cremas, ungüentos o lociones. Estos preparados reducen la inflamación, calman el enrojecimiento y suavizan la descamación, lo que mejora tanto el aspecto como la comodidad. Los corticosteroides serán un tratamiento de primera línea, pero un médico puede alternarlos con vitamina D sintética, como el calcipotriol (Dovonex) y el calcitriol (Rocaltrol).
Terapia con Luz
En los casos moderados, una opción muy utilizada es la fototerapia, que consiste en exponer la piel a luz ultravioleta en condiciones médicas controladas. A diferencia de la exposición solar directa, la fototerapia permite ajustar la dosis de radiación para frenar la proliferación exagerada de células cutáneas sin dañar la piel. El tratamiento de segunda línea es la terapia con luz.
La exposición a formas naturales de luz UVB y UVA puede ayudar a retrasar la velocidad a la que crecen las células de la piel. El médico puede recomendar:
- Tomar sol comenzando con 5 a 10 minutos diarios.
- Aumentar el tiempo de exposición 30 segundos al día si la respuesta es buena.
- La persona debería aplicar protector solar en las áreas de la piel que no tienen psoriasis.
Un tratamiento conocido como PUVA puede ayudar. Este combina la exposición a la luz natural y un medicamento llamado psoraena fotosensibilizante oral. Otras terapias de luz incluyen NB-UVA o un láser excímero monocromático.
Tratamientos Sistémicos
Cuando la psoriasis es más extensa, afecta a zonas sensibles como la cara o las manos, o está acompañada de artritis psoriásica, se utilizan tratamientos de acción general. Los tratamientos sistémicos afectan a todo el cuerpo. La psoriasis ocurre cuando el sistema inmunitario no funciona correctamente y las células de la piel crecen demasiado rápido. Una mediación sistémica puede ayudar a prevenir esto. Una revisión de Cochrane señala que los médicos recetan los siguientes tratamientos para la psoriasis: metotrexato y ciclosporina.
Medicamentos Biológicos
En los últimos años, la llegada de las llamadas terapias biológicas ha supuesto un gran avance. Se trata de fármacos muy específicos que actúan sobre moléculas concretas implicadas en la inflamación, logrando un control más duradero de la enfermedad. Estos medicamentos son terapias dirigidas que pueden cambiar la respuesta inmunitaria del cuerpo. Pueden ayudar a controlar los síntomas de la psoriasis cuando otros tratamientos no han funcionado.
Sin embargo, algunos de estos pueden tener efectos secundarios graves. Un médico necesitará monitorear el progreso de la persona. Ejemplos de medicamentos biológicos incluyen:
- Antagonista de la interleucina (IL)-12/23, como ustekinumab
- Antagonistas de la IL-17, como secukinumab
- Inhibidores de la fosfodiesterasa 4, como apremilast
Las personas han utilizado antagonistas del factor alfa de necrosis antitumoral, como infliximab, etanercept y adalimumab. Sin embargo, estos han empeorado los síntomas en algunas personas.
Remedios Caseros y Cuidados
Algunos remedios caseros pueden ayudar a reducir el dolor y las molestias. Entre ellos:
- Evitar lavarse las manos con demasiada frecuencia y no utilizar agua muy caliente, ya que esto puede empeorar los síntomas.
- Proteger las manos utilizando guantes, especialmente al realizar tareas domésticas que puedan irritar la piel, como fregar o trabajar en el jardín.
Aunque no son definitivos, estos cuidados te ayudarán a reducir la incomodidad y mejorar los síntomas de la psoriasis en las manos.
Baños y Remojos
Bañarse puede aliviar los síntomas, pero asegúrate de elegir la temperatura y los productos adecuados.
- Sumerge las manos y los pies en agua tibia.
- Añade una sustancia natural calmante, como avena o sales del Mar Muerto.
- Usa jabones suaves y aceites de baño sin colores ni fragancia añadidas.
- Seca la piel después de impregnarla con un paño suave y limpio, para evitar irritaciones.
- Aplica una crema hidratante sobre la piel húmeda.
Humedad e Hidratación

Algunos consejos para reducir la sequedad incluyen:
- Usar un humidificador
- Hidratar varias veces al día, especialmente en clima seco
Un médico o farmacéutico puede aconsejar sobre una loción, aceite o crema adecuada para hidratar. Las cremas hidratantes con propiedades naturalmente calmantes y antiinflamatorias, como el aloe vera, pueden aliviar los síntomas.
Suplementos y Tratamientos Alternativos
La Fundación Nacional de Psoriasis sugiere algunas hierbas y remedios naturales que pueden ayudar con la psoriasis en general:
- Aceite de árbol de té: Siempre dilúyelo con un aceite base, como el aceite de almendras, antes de aplicar. No lo ingieras. Algunas personas podrían tener una reacción alérgica.
- Sales de Epsom o del Mar Muerto: Agrega estas sales a agua tibia para remojar las manos o los pies.
- Avenas: Puedes remojarlas o agregarlas en una tina.
- Vinagre de manzana: Aplícalo directamente sobre la piel o dilúyelo en partes iguales con agua. También puedes agregarlo a ensaladas para tomarlo por vía oral.
- Capsaicina: Algunas personas encuentran que aplicar una crema que contenga el ingrediente que causa el picor en los chiles a la piel puede ayudar a reducir la picazón y el ardor.
- Mahonia Aquifolium: También conocida como uva de Oregon, aplicar una crema tópica de 10 por ciento puede ayudar a reducir los síntomas leves a moderados de la psoriasis.
- Cúrcuma: Agregar esta especia a los alimentos o tomarla en suplementos puede ayudar con algunos tipos de psoriasis.
Pregunta a un profesional de salud antes de usar cualquiera de estos, para asegurarte de que son seguros y adecuados para ti. Aplica una pequeña cantidad en un área pequeña de la piel para comprobar tu reacción, en caso de que tengas una alergia o el tratamiento empeore los síntomas.
Conclusión
La psoriasis palmoplantar tiende a ser una afección prolongada. La psoriasis en las manos es una enfermedad de la piel que afecta a esta extremidad, causando placas secas, enrojecimiento, durezas y grietas. El tratamiento de la psoriasis en las manos incluye el uso de cremas específicas para la psoriasis, que ayudan a aliviar el picor, reducir las escamas y reforzar la barrera de la piel.