La psoriasis es una enfermedad inflamatoria crónica autoinmune que afecta a la piel y a las articulaciones. Se caracteriza por una fuerte proliferación e incompleta diferenciación de los queratinocitos.
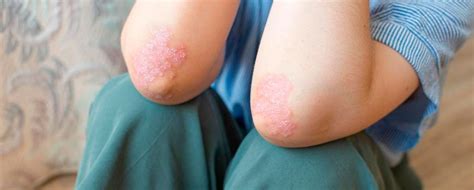
Aunque su presentación más común es en forma de placas eritematodescamativas crónicas que afectan principalmente a codos, rodillas y cuero cabelludo, existen diversas formas clínicas en las que también se ven afectadas, además de la piel, las uñas y las articulaciones. La psoriasis puede afectar a cualquier área de la piel y mucosas. Y, aunque es una enfermedad eminentemente cutánea, puede afectar a mucosas, conjuntiva y tener repercusiones sistémicas.
¿Qué es la Psoriasis Palmo-Plantar?
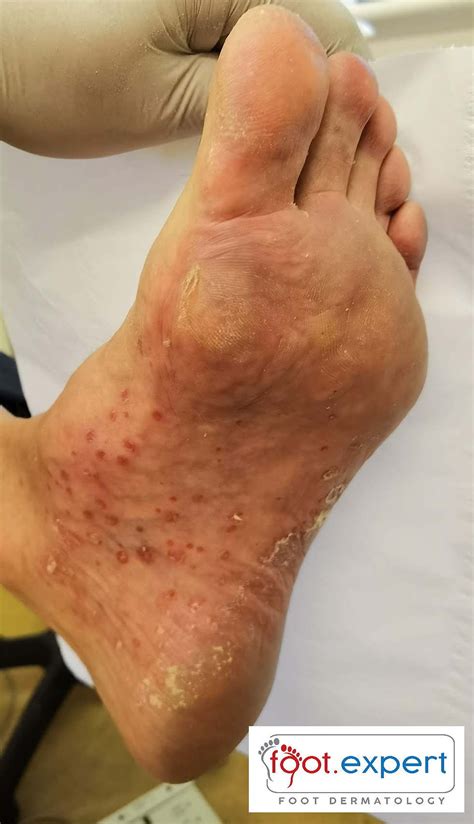
La psoriasis en manos es la llamada Psoriasis palmo-plantar. Es una psoriasis que afecta a las palmas de las manos y las plantas de los pies. A veces se presenta como una forma pustulosa que es más fácilmente reconocible. Las personas afectas de psoriasis en manos o psoriasis palmo-plantar tendrán periodos de remisión y brotes, muchos de ellos provocados por un desencadenante.
Prevalencia
La prevalencia de psoriasis es variable, estimándose que afecta el 2-4% de la población occidental. A principios de siglo, en España la prevalencia era del 1,4% con mayor afectación en personas de entre 20 y 50 años; más recientemente se han registrado cifras ligeramente superiores (2,3%), atribuibles a un mejor conocimiento y diagnóstico de la enfermedad.
Características Histopatológicas
- Hiperqueratosis: Las células de la capa superficial de la piel se renuevan con mucha velocidad.
- Infiltrado inflamatorio dérmico: La dermis está alterada debido a un anómalo comportamiento de los fibroblastos a ese nivel, que alteran el crecimiento de los queratinocitos. Existe una reacción inflamatoria de la piel.
- Alteración de la respuesta inmune: A raíz de los últimos conocimientos sabemos que en la psoriasis hay una alteración de la respuesta inmune.
- Psoriasis pustulosa: Las placas de la psoriasis pustulosa se caracterizan por vesículas llenas de pus (pústulas), afectando mayormente a manos y pies. En la forma pustulosa, se presenta además pústulas, estrías, alteraciones en las uñas.
Síntomas de la Psoriasis
Los síntomas de la psoriasis más frecuentes son las lesiones cutáneas de diferente tamaño, enrojecidas y cubiertas de escamas blanquecinas. Además, la psoriasis puede causar picor y quemazón. También es frecuente que, cuando estas placas están muy secas, se agrieten y provoquen dolor e incluso puedan sangrar.
La psoriasis se caracteriza por su evolución en brotes, es decir, pueden alternarse periodos de mayor o menor intensidad con otros en los que las lesiones disminuyen o incluso desaparecen. También pueden salir brotes de psoriasis en zonas donde no habían aparecido antes.

Localización de las Lesiones
Las placas de psoriasis pueden aparecer en diferentes zonas del cuerpo:
- Cuero cabelludo: La psoriasis en el cuero cabelludo es muy frecuente. Muchas personas solo padecen psoriasis en esta zona. Se manifiesta con una descamación seca muy adherida al cuero cabelludo, sobre zonas enrojecidas. Puede extenderse a la frente y detrás de las orejas. La psoriasis en el cuero cabelludo no produce alopecia.
- Extremidades: Es muy habitual que, sobre todo la psoriasis en placas, se manifieste en rodillas y codos, pero también puede aparecer en el resto de la piel de brazos y piernas.
- Tronco: La psoriasis en placas puede afectar a la parte baja de la espalda. Por otro lado, los niños y adolescentes que desarrollan psoriasis en gotas suelen tener lesiones pequeñas que se distribuyen como una salpicadura, generalmente en el tronco y en las extremidades.
- Cara: Que la psoriasis se manifieste en la cara es menos frecuente, pero cuando ocurre, afecta mucho a la vida personal y profesional.
- Zona genital: La psoriasis puede manifestarse en el pubis, las ingles, los muslos, las nalgas, los genitales y la zona anal. Cuando la psoriasis afecta a la zona del pubis, los síntomas son similares a los de la psoriasis habitual (piel roja, descamaciones). En cambio, si afecta a las mucosas (el glande, en hombres, y la parte interior de los labios mayores, en mujeres) la piel se vuelve blanquecina o rosada.
- Pliegues (inversa): Este tipo de psoriasis produce placas rojas sin apenas descamación que pueden aparecer en cualquier pliegue: axilas, ingles, debajo del pecho, entre los glúteos... Suele ser una manifestación dolorosa e incómoda, difícil de tratar.
- Uñas: La psoriasis en las uñas es muy variable. En algunos pacientes se manifiesta en forma de pequeñas depresiones puntiformes, otros presentan un engrosamiento o deformación de la uña, o bien manchas amarillentas fruto del despegamiento de la uña de su lecho. Esta manifestación suele ser muy molesta para trabajar con las manos.
- Palmas y plantas (palmoplantar): Esta manifestación de la psoriasis suele ser dolorosa, puesto que se caracteriza por placas muy secas en las palmas de las manos y las plantas de los pies que se agrietan. Los pacientes con psoriasis palmoplantar suelen tener problemas importantes a la hora de trabajar o de realizar tareas en su vida cotidiana, ya que suele ser muy invalidante.
Tipos de Psoriasis en las Manos
La psoriasis en las manos puede manifestarse de distintas formas en la piel de la persona afectada. Las más típicas son:
- Psoriasis en placas: Se caracteriza por la aparición de unos parches rojizos y con escamas adheridas. Además de en las manos, puede aparecer sobre todo en codos, rodillas y la zona lumbar.
- Psoriasis en gotas o “guttata”: Puede aparecer como resultado de una infección bacteriana como la amigdalitis por estreptococo. Es típica en niños y adolescentes jóvenes. Las placas guardan similitud con pequeñas gotas, de ahí su nombre.
- Psoriasis eritrodérmica: Una forma más grave que consiste en el desarrollo de una rojez generalizada que se acompaña de descamación y picor. En ocasiones, puede llegar a requerir de ingreso hospitalario para un buen manejo y control.
- Psoriasis pustulosa: Otro tipo de psoriasis más serio en el que existe tanta inflamación que da lugar al desarrollo de pústulas en vez de las típicas placas rojas y con escamas.

Cuando las pústulas se concentran en uno o varios dedos y afectan especialmente a la zona que se encuentra alrededor de la uña, nos encontramos ante una acropustulosis o psoriasis acral. Esta puede conllevar con el tiempo la destrucción completa de la uña e incluso puede llegar a afectar al hueso que hay debajo, por lo que el diagnóstico y tratamiento deben hacerse lo antes posible.
Psoriasis en las Uñas
La psoriasis de las uñas es muy frecuente, pudiendo llegar a presentarse hasta en el 45% de los pacientes. Puede llegar a afectar tanto a las uñas de las manos como a las de los pies y puede ser indicativo de daño articular asociado, por lo que se debe realizar una exploración detallada para descartar una artropatía psoriásica.
Tipos de psoriasis en las uñas:
- Uña en “mancha de aceite”: Manchas de color amarillento que tienden a extenderse desde el borde de la uña hacia la cutícula.
- “Pitting” o piqueteado: Hendiduras milimétricas en forma de punto en la superficie de la uña.
- Onicodistrofia: Afectación completa de la uña dando lugar a un engrosamiento y separación de la piel, lo que puede llegar a destruirla. Es la forma más grave.
Diagnóstico
La psoriasis cutánea se diagnostica clínicamente, es decir, sólo viéndola. En casos de duda con otras enfermedades de la piel puede ser necesaria una biopsia cutánea para confirmar el diagnóstico. Algunas veces podemos realizar cultivos de frotis para estudiar una posible relación con una infección.
Existen unas escaleras por valorar la gravedad de la psoriasis, como la afectación de la superficie corporal (BSA) y el índice de gravedad y afectación de la psoriasis (PASI). Ocasionalmente también utilizamos escaleras de calidad de vida, como el DLQI, para valorar cómo afecta la psoriasis en la vida cotidiana del paciente.
Tratamiento
El tratamiento ideal debe conseguir y mantener a largo plazo una afectación leve, localizada y controlable con medicación tópica. Hoy en día la elección del fármaco y su pauta de administración se realizan de forma individualizada atendiendo a las características de cada paciente, sabiendo que las lesiones en zonas visibles y de mayor gravedad afectan de manera considerable su calidad de vida.
Existen diferentes tratamientos contra la psoriasis que hacen desaparecer las lesiones psoriásicas pero no curan definitivamente la enfermedad. Esto significa que en aquellos casos de evolución crónica, al dejar el tratamiento, la psoriasis volverá a desarrollarse.
Medidas Generales
Se ha comprobado que perder peso (en los casos con sobrepeso) y abandonar la ingesta de alcohol y tabaco mejora la psoriasis cutánea. También se recomienda tomar el sol (con moderación y sin quemarse).
Tratamiento Tópico
Los tratamientos tópicos son el tratamiento de elección en formas localizadas y poco extensas de la psoriasis. Son los tratamientos que presentan menos efectos secundarios, pero son incómodos y requieren el uso continuado. Existen diferentes tipos de tratamientos. Los más utilizados y más eficaces son los corticoides tópicos, que existen en diferentes potencias y presentaciones, escogiéndose la más adecuada para cada zona y forma de la psoriasis. No se deben utilizar de forma continuada para evitar la atrofia cutánea y la aparición de estrías. También se utilizan análogos de la vitamina D, retinoides tópicos, derivados del alquitrán o brea, inmunomoduladores tópicos, emolientes (hidratantes) y queratolíticos (que ayudan a descamar). Se pueden utilizar de forma conjunta, rotatoria o secuencial, para potenciar la eficacia y evitar los efectos secundarios.
Fototerapia
El uso de radiación ultravioleta B (UVB) o A (UVA) con la combinación de los psoralenos, un potenciador de la radiación (PUVA), está indicado en psoriasis extensas o en ciertas localizaciones (palmas y/o plantas) que no han dado respuesta a los tratamientos tópicos. Como inconvenientes, es un tratamiento que requiere disponibilidad del paciente, puesto que son necesarias habitualmente unas 3 sesiones a la semana. Además, a largo plazo acentúa el fotoenvejecimiento y aumenta el riesgo de cáncer de piel.
Tratamiento Sistémico
Los tratamientos sistémicos están indicados en psoriasis extensas o graves. Son fármacos eficaces pero pueden tener efectos secundarios importantes, hecho que obliga a hacer controles frecuentes de análisis de sangre. La ciclosporina es un fármaco muy eficaz, de acción rápida, pero que puede provocar rebotes importantes de la psoriasis al dejar el tratamiento, obligando a disminuir la dosis lentamente. Requiere control de la presión arterial y de la función del riñón. Por su potencial riesgo de afectación renal, se recomienda utilizarla en ciclos cortos de 3-4 meses. El metotrexato es un fármaco que tarda en actuar algo más que la ciclosporina pero que consigue blanquear la psoriasi durante más tiempo. Obliga a controles de la función hepática y no se aconseja superar una dosis total máxima por el riesgo de daño hepático a argo plazo. La acitretina es un fármaco menos eficaz pero que puede ser muy útil en un subgrupo de pacientes, especialmente en combinación con la fototerapia. Requiere controles de los triglicéridos y del colesterol y acostumbra a secar mucho la piel y las mucosas (labios).
Tratamientos Biológicos
Los tratamientos biológicos (efalizumab, etanercept, infliximab, adalimumab) son fármacos nuevos que han aparecido en los últimos años. Están indicados en psoriasis graves que no han dado respuesta, han presentado algún efecto secundario o tienen contraindicados los tratamientos sistémicos tradicionales.
Cuidados Adicionales
Debido a la exposición y al constante uso que hacemos de ellas, el tratamiento de la psoriasis en las manos es bastante complicado. Aquí hay algunos consejos adicionales:
- Evitar lavarse las manos con demasiada frecuencia y no utilizar agua muy caliente, ya que esto puede empeorar los síntomas.
- Proteger las manos utilizando guantes, especialmente al realizar tareas domésticas que puedan irritar la piel, como fregar o trabajar en el jardín.
- Buena hidratación de las manos y los pies.
Aunque no son definitivos, estos cuidados te ayudarán a reducir la incomodidad y mejorar los síntomas de la psoriasis en las manos.
Pustulosis Palmoplantar (PPP)
La pustulosis palmoplantar, también llamada pustulosis palmaris et plantaris (PPP), es una afección inflamatoria de la piel, crónica y no contagiosa poco frecuente, con una prevalencia estimada del 0,050% al 0,12%. Es una forma localizada de psoriasis pustulosa, y se caracteriza por la aparición reiterada de pústulas estériles dolorosas -pequeñas lesiones cutáneas que contienen pus- principalmente en las palmas de las manos y las plantas de los pies. Aunque el área de afectación suele ser limitada, la PPP puede tener un impacto significativo en la calidad de vida y puede interferir en las actividades diarias de los pacientes, como caminar, trabajar o dormir.
Actualmente se desconoce la causa de la pustulosis palmoplantar, pero la hipótesis es que se trata de un trastorno de las glándulas sudoríparas ecrinas, que son más numerosas en las palmas de las manos y las plantas de los pies, y que es probable que en su desarrollo intervenga una combinación de factores genéticos (en concreto, una mutación en el gen IL36RN que aparece en alrededor del 5% de los pacientes con PPP), autoinflamatorios y ambientales. En este sentido, esta enfermedad está fuertemente asociada al tabaquismo: la mayoría de los pacientes fuman o han fumado en el pasado (con una estimación del (65-90%).
La aparición de pústulas en las palmas de las manos y las plantas de los pies suele ser el síntoma más prevalente de la pustulosis palmoplantar. El diagnóstico suele ser fácil de realizar por los profesionales sanitarios mediante un examen visual.
La pustulosis palmoplantar no tiene cura, y su tratamiento es difícil, ya que actualmente no existe ningún tratamiento aprobado específicamente para esta enfermedad en EE. UU. o la UE. Sin embargo, existen varios tratamientos que pueden ayudar a aliviar sus síntomas. El uso de cremas y pomadas con corticoides tópicos, que son agentes antiinflamatorios, puede ser útil para tratar la enfermedad.
Síndrome SAPHO
Se presenta un caso de psoriasis pustulosa palmoplantar en una mujer adulta con lesiones pruriginosas recidivantes en la palma de las manos en la que mediante tomografía axial computarizada (TAC) de tórax se identifican signos erosivos en la articulación manubrioesternal, lo que conjuntamente con la clínica presentada orientó al diagnóstico de síndrome SAPHO (sinovitis, acné, pustulosis, hiperostosis y osteítis) que incluye una variedad de alteraciones reumáticas asociadas a lesiones cutáneas.
En cuanto a la etiología del síndrome SAPHO existen múltiples hipótesis pero ninguna identifica su origen específico, por lo que su etiopatogenia continúa siendo dudosa. Por esta razón tampoco existe un tratamiento específico, siendo el objetivo terapéutico el tratamiento sintomático de las diferentes alteraciones.
Las lesiones dermatológicas (pustulosis palmoplantar y acné severo) pueden surgir primero y posteriormente las óseas (edema doloroso de las articulaciones del manubrio esternal, sacroileítis y espondilitis) o viceversa, o presentarse ambas simultáneamente ya que, como se ha comentado anteriormente, en este síndrome confluyen los desórdenes musculoesqueléticos y las alteraciones dermatológicas.
La pustulosis palmoplantar puede formar parte del síndrome SAPHO, pero no existe unanimidad en cuanto a si ambas son entidades diferentes o un espectro de la misma enfermedad. Lo que sí parece claro es que la evolución de la primera suele ser más favorable y que la segunda presenta peor pronóstico a largo plazo. El diagnóstico es fundamentalmente clínico y no existen pruebas específicas de laboratorio.
Tabla Comparativa de Tratamientos
| Tratamiento | Descripción | Indicaciones | Efectos Secundarios |
|---|---|---|---|
| Corticoides Tópicos | Cremas y pomadas antiinflamatorias | Casos leves y moderados | Atrofia cutánea, estrías |
| Análogos de Vitamina D | Calcipotriol, calcitriol | Casos leves a moderados | Irritación, dermatitis |
| Fototerapia | Radiación UVB o UVA con psoralenos | Psoriasis extensa, palmoplantar | Fotoenvejecimiento, riesgo de cáncer de piel |
| Tratamientos Sistémicos | Ciclosporina, Metotrexato | Psoriasis extensa y grave | Problemas renales, hepáticos |
| Tratamientos Biológicos | Etanercept, Infliximab, Adalimumab | Psoriasis grave resistente a otros tratamientos | Infecciones, reacciones alérgicas |
Cada caso es único y requiere unos cuidados en la piel diferentes. Es importante acudir a un centro médico con servicio de traumatología para que pueda tratar tu enfermedad y hacer el seguimiento de pacientes con psoriasis.