La psoriasis es una enfermedad inflamatoria crónica de la piel que afecta a millones de personas en todo el mundo. Se calcula que hay 100 millones de personas que tienen psoriasis. En España, esta enfermedad tiene una prevalencia del 2,3 por ciento, con más de un millón de pacientes psoriásicos. Afecta de diferentes formas a las personas que la padecen y, aunque no es contagiosa, despierta mucha incertidumbre.
Esta enfermedad de origen genético y cutáneo puede manifestarse en diferentes momentos de la vida, aunque el inicio de la psoriasis es más frecuente en pacientes jóvenes, entre los 20 y 30 años. Es importante destacar que la psoriasis no es contagiosa ni se debe a una mala higiene.
Recibir el diagnóstico de psoriasis suele despertar muchas preguntas: ¿tiene cura?, ¿por qué me ocurre?, ¿qué opciones existen para mejorar? La psoriasis no desaparece por completo, pero eso no significa resignación. Es una condición que evoluciona en ciclos: momentos de brote y otros de calma. La buena noticia es que la ciencia ha cambiado radicalmente la forma de tratarla.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica de la piel que puede aparecer con distintos síntomas dependiendo de la persona. El grado y la intensidad pueden ser muy variados. Estos síntomas suelen aparecer con brotes de la enfermedad, y suelen durar semanas o meses.
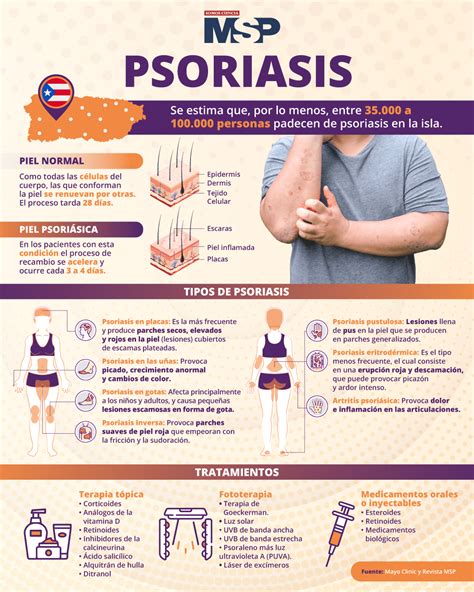
En condiciones normales, nuestra piel se renueva de forma natural en un ciclo de unas cuatro semanas: las células nuevas nacen en capas profundas y ascienden poco a poco hasta la superficie, donde las más viejas se desprenden de manera imperceptible. En la psoriasis, este ritmo se rompe. El sistema inmunitario funciona como si estuviera en alerta constante, enviando señales de alarma que aceleran la renovación cutánea a solo tres o cuatro días.
Para entender la psoriasis, debemos entender qué es una enfermedad autoinmune. Una enfermedad autoinmune está provocada por el propio sistema inmunitario que ataca al cuerpo porque cree que es una amenaza externa. Los síntomas de las enfermedades autoinmunitarias suelen estar producidos por un exceso de inflamación en ciertas zonas del cuerpo.
Actualmente, las investigaciones no han podido definir qué provoca que haya una alteración en el sistema autoinmunitario. También se ha comprobado que la mayoría de las enfermedades autoinmunes se producen por tener antecedentes familiares. También se ha constatado que una dieta con mucha grasa, azúcar y con procesados puede influir en la aparición de una enfermedad autoinmune, ya que esta clase de alimentos provocan más inflamación, la causante de la mayoría de los síntomas.
Tipos de Psoriasis
Sí, hay diferentes tipos de psoriasis que presentan síntomas algo distintos. Identificar el tipo de psoriasis a tiempo es vital para iniciar un tratamiento con el que se controlen los brotes. La psoriasis puede aparecer en cualquier edad, aunque hay una predisposición para que se manifiesta en dos etapas concretas de la vida.
- Psoriasis en placas: Es la forma más frecuente de esta enfermedad, produciendo parches en la piel secos y rojos cubiertos con escamas plateadas. Estas zonas suelen picar o estar muy sensibles y pueden aparecer en cualquier parte del cuerpo y de tamaño variado.
- Psoriasis en las uñas de manos y pies: Se produce un crecimiento anormal y cambio en el color, provocando que las uñas se separen de la piel y se astillen.
- Psoriasis en gotas: Suele aparecer en niños o adolescentes y suele ser el resultado de una infección. Aparece en forma de gotas pequeñas en el cuerpo, especialmente en el tronco, brazos y piernas.
- Psoriasis inversa: Son rojeces que aparecen y empeoran con la fricción de la piel, encontrándose en la ingle, glúteo y senos.
- Psoriasis pustulosa: Crea lesiones con pus en parches generalizados y también en áreas concretas.
- Psoriasis eritrodérmica: Es poco frecuente y puede abarcar a todo el cuerpo con una erupción roja, descamación y hasta con picazón y ardor.
- Artritis psoriásica: Se produce dolor e inflamación en las articulaciones.
Además, hay distintos grados de psoriasis en función de la superficie de piel afectada. Se considera leve si hay pequeños parches que afectan a menos del 5% del cuerpo. Es moderado cuando hay una afectación de entre el 3 y 10%.
Diagnóstico de la Psoriasis
El diagnóstico de la psoriasis se basa en una evaluación clínica realizada por un médico, generalmente un dermatólogo.
- Historia clínica: El médico recopilará información sobre los síntomas presentes, su duración y posibles factores desencadenantes.
- Biopsia cutánea: En algunos casos, el médico puede realizar una biopsia de la piel afectada.
En general, el diagnóstico de la psoriasis se basa principalmente en la forma y distribución característica de las lesiones.
Tratamientos para la Psoriasis
Tratamientos para la psoriasis
Aunque los distintos tratamientos de la psoriasis no permiten curar la enfermedad de manera completa y definitiva, existen opciones para controlar los brotes. Se trata de tratamientos puramente sintomáticos, que permiten combatir los brotes de psoriasis sin solucionar las anomalías cutáneas e inmunitarias vinculadas con la psoriasis.
Los médicos especializados pueden hacer varias pruebas hasta encontrar la combinación ideal para cada persona. Existen distintas terapias para la psoriasis: no sistémicas, sistémicas y bilógicas. Las no sistémicas son tratamientos tópicos como cremas o fototerapia.
El tratamiento de la psoriasis se organiza como una especie de escalera terapéutica: se empieza por las medidas más sencillas y, si no son suficientes, se sube al siguiente peldaño. Son el punto de partida. En los casos leves, estos productos suelen ser suficientes.
- Tratamiento tópico: Los tratamientos tópicos son la primera opción en formas localizadas y poco extensas de la psoriasis. Son los tratamientos que presentan menos efectos secundarios, pero son incómodos y requieren el uso continuado.
Existen diferentes tipos de tratamientos tópicos. Los más utilizados y más eficaces son los corticoides tópicos, que existen en diferentes potencias y presentaciones, escogiéndose la más adecuada para cada zona y forma de la psoriasis. No se deben utilizar de forma continuada para evitar la atrofia cutánea y la aparición de estrías. También se utilizan análogos de la vitamina D, retinoides tópicos, derivados del alquitrán o brea, inmunomoduladores tópicos, emolientes (hidratantes) y queratolíticos (que ayudan a descamar). Se pueden utilizar de forma conjunta, rotatoria o secuencial, para potenciar la eficacia y evitar los efectos secundarios.
En caso de brote, se inicia el tratamiento para la psoriasis en la piel recetado por el dermatólogo, lo más frecuente aplicando cremas medicamentosas. Algunos pacientes reciben un tratamiento de fondo a base de comprimidos o inyecciones, pero eso no impide tratar localmente un brote cuando se produce.
Cuando las cremas no bastan, se puede recurrir a la fototerapia médica. Se trata de exponer la piel a una dosis muy controlada de luz ultravioleta en un entorno hospitalario.
- Fototerapia: El uso de radiación ultravioleta B (UVB) o A (UVA) con la combinación de los psoralenos, un potenciador de la radiación (PUVA), está indicado en psoriasis extensas o en ciertas localizaciones (palmas y/o plantas) que no han dado respuesta a los tratamientos tópicos. Como inconvenientes, es un tratamiento que requiere disponibilidad del paciente, puesto que son necesarias habitualmente unas 3 sesiones a la semana. Además, a largo plazo acentúa el fotoenvejecimiento y aumenta el riesgo de cáncer de piel.
Si la psoriasis es moderada o grave, entran en juego fármacos que actúan desde dentro, como el metotrexato, la ciclosporina o la acitretina. Eso sí, requieren controles médicos frecuentes porque pueden producir efectos secundarios.
- Tratamiento sistémico: Los tratamientos sistémicos están indicados en psoriasis extensas o graves. Son fármacos eficaces pero pueden tener efectos secundarios importantes, hecho que obliga a hacer controles frecuentes de análisis de sangre. La ciclosporina es un fármaco muy eficaz, de acción rápida, pero que puede provocar rebotes importantes de la psoriasis al dejar el tratamiento, obligando a disminuir la dosis lentamente. Requiere control de la presión arterial y de la función del riñón. Por su potencial riesgo de afectación renal, se recomienda utilizarla en ciclos cortos de 3-4 meses. El metotrexato es un fármaco que tarda en actuar algo más que la ciclosporina pero que consigue blanquear la psoriasis durante más tiempo. Obliga a controles de la función hepática y no se aconseja superar una dosis total máxima por el riesgo de daño hepático a argo plazo. La acitretina es un fármaco menos eficaz pero que puede ser muy útil en un subgrupo de pacientes, especialmente en combinación con la fototerapia. Requiere controles de los triglicéridos y del colesterol y acostumbra a secar mucho la piel y las mucosas (labios).
Los biológicos han supuesto un verdadero antes y después. Son proteínas diseñadas para actuar con precisión quirúrgica sobre moléculas del sistema inmune responsables de la inflamación. Gracias a ellos, entre el 60 % y el 80 % de los pacientes logran tener la piel casi libre de lesiones visibles, lo que en medicina se mide con un índice llamado PASI-90: significa que las lesiones cutáneas han mejorado en un 90 % respecto al inicio.
- Tratamientos biológicos: Los tratamientos biológicos (efalizumab, etanercept, infliximab, adalimumab) son fármacos nuevos que han aparecido en los últimos años. Están indicados en psoriasis graves que no han dado respuesta, han presentado algún efecto secundario o tienen contraindicados los tratamientos sistémicos tradicionales.
El más innovador, bimekizumab, bloquea de forma simultánea dos variantes de una molécula clave llamada IL-17 (IL-17A e IL-17F). En condiciones normales, la IL-17 ayuda al organismo a defenderse de infecciones, sobre todo en la piel y las mucosas. En el estudio BE RADIANT, publicado en The New England Journal of Medicine, más del 60 % de los pacientes tratados con bimekizumab consiguieron una piel completamente libre de lesiones (PASI-100) a las 16 semanas, frente al 49 % con otro biológico ya consolidado.
Los ensayos internacionales POETYK PSO-1 y PSO-2 mostraron resultados muy alentadores: alrededor del 70 % de los pacientes alcanzaron una mejoría del 75 % de sus lesiones cutáneas (PASI-75) y casi la mitad llegaron a una mejoría del 90 % (PASI-90) tras un año de tratamiento.
En la siguiente tabla, se resumen los diferentes tipos de tratamientos y sus características:
| Tratamiento | Descripción | Indicaciones | Ventajas | Desventajas |
|---|---|---|---|---|
| Tópicos | Cremas, ungüentos, lociones con corticoides, análogos de vitamina D, etc. | Psoriasis leve y localizada | Menos efectos secundarios | Requiere uso continuado, puede ser incómodo |
| Fototerapia | Exposición a radiación UVB o UVA | Psoriasis extensa o en áreas específicas | Eficaz en muchos casos | Requiere disponibilidad, riesgo de fotoenvejecimiento y cáncer de piel a largo plazo |
| Sistémicos | Fármacos como metotrexato, ciclosporina, acitretina | Psoriasis extensa o grave | Eficaces | Pueden tener efectos secundarios importantes, requiere controles médicos |
| Biológicos | Efalizumab, etanercept, infliximab, adalimumab, bimekizumab | Psoriasis grave que no responde a otros tratamientos | Alta eficacia | Nuevos, indicados en casos graves. |
Remedios Caseros para Aliviar los Síntomas
Existen algunos remedios caseros que pueden ayudar a aliviar los síntomas de la psoriasis, aunque es importante tener en cuenta que no todos funcionan igual para todas las personas:
- El sol puede aliviar las zonas afectadas por esta enfermedad. Los rayos UVB (no los UVA o luz ultravioleta) son beneficiosos para la piel.
- Conseguir un equilibro en la flora intestinal puede ayudar mucho al sistema inmunitario.
- La cúrcuma es un condimento para la comida con efectos antiinflamatorios.
- La alimentación es muy importante para controlar los brotes de psoriasis.
- Si sufres de estrés, es muy probable que pueda estar influyendo muy negativamente en tu sistema inmunitario.
- Prepárate una manzanilla y coge una gasa empapada con la infusión.
- Se ha estudiado que el té verde y el té negro tienen beneficios hacia las enfermedades autoinmunes.
- No compras productos hechos con trigo y vendidos como “sin gluten”. Estos productos son altamente procesados por lo que es contraproducente.
Calidad de Vida y Psoriasis
La psoriasis tiene un impacto importante en la calidad de vida de las personas. Asimismo, suele haber sentimientos de desesperanza y frustración cuando el tratamiento no funciona. Finalmente, la psoriasis puede generar en las personas sentimientos de vergüenza, intentando taparse las placas, lo que acaba afectando a su autoestima. La salud emocional también forma parte del tratamiento. Vivir con psoriasis no significa resignarse, sino aprender a convivir con ella de manera activa.
Además, la psoriasis no es solo un problema cutáneo. Se sabe que puede asociarse con otras enfermedades, como la obesidad, la hipertensión arterial, la diabetes o la artritis psoriásica.
El Futuro del Tratamiento de la Psoriasis
Aunque no se puede fijar una fecha aproximada, "la curación de la psoriasis" -una enfermedad que afecta a más de un millón de españoles- está cada vez más cerca. Lo sostiene el doctor Álvaro González Cantero, dermatólogo e investigador dedicado a la psoriasis.
"Los avances más recientes indican que nos aproximamos, cada vez más y de manera más rápida, a una solución satisfactoria para la enfermedad. "La sociedad no ha logrado informarse al mismo ritmo que avanza la ciencia", asegura el doctor González Cantero.
Desde la perspectiva terapéutica, el futuro podría estar marcado por "el empleo de terapias avanzadas, que incluyen el uso de células mesenquimatosas, es decir, la edición del ARN y su relación con las células CAR-T", ha asegurado el mentor de esta reunión.

El mensaje final es esperanzador: con los tratamientos actuales y el acompañamiento adecuado, muchas personas logran mantener su piel sin brotes visibles, recuperar confianza y disfrutar de una vida plena. El dermatólogo especializado es la figura central, es quien evalúa la extensión de la enfermedad, recomienda el tratamiento más adecuado y supervisa su evolución. Para la persona que convive con psoriasis, el primer paso es consultar sin miedo ni prejuicios.