La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel. La psoriasis afecta a más de 125 millones de personas en todo el mundo. La prevalencia mundial varía en función de la población, pero se estima del 0,5 % al 11,4 % en adultos y del 0 % al 1,4 % en niños. En la mayoría de los países desarrollados, la prevalencia está entre el 1,5 % y el 5 %. La incidencia de la psoriasis varía según la región geográfica y es mayor en los países más distantes del ecuador. La psoriasis afecta a ambos sexos por igual y aparece a cualquier edad, aunque es menos frecuente en niños que en adultos.
La evolución de la enfermedad es variable e impredecible, pero suele presentar un curso crónico con exacerbaciones y remisiones. El diagnóstico es clínico y no existe ninguna prueba específica para establecerlo.
Una definición actualizada de esta enfermedad incluye múltiples conceptos fisiopatológicos que hay que tener en cuenta para poder tener una cabal comprensión de esta enfermedad y de las nuevas terapéuticas ya disponibles o en proceso de investigación y desarrollo.
Nuevo tratamiento contra la psoriasis
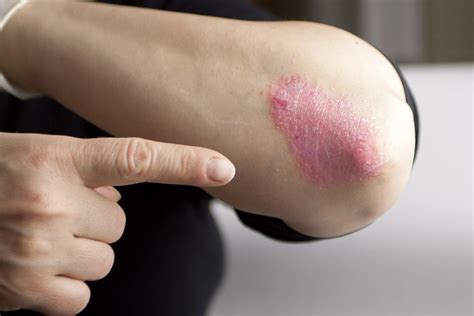
Psoriasis en el codo, mostrando las placas eritematosas típicas.
Factores de Riesgo y Causas
La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo:
- Genética: La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad. Se han identificado más de 70 genes asociados a la psoriasis. El principal determinante genético es el locus de susceptibilidad a la psoriasis 1 (PSORS1, también conocido como HLA-C), que contiene genes que codifican para el complejo mayor de histocompatibilidad (CMH).
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños. También existe una correlación entre la gravedad de la psoriasis y la prevalencia de obesidad. No se conoce claramente la fisiopatología de esta asociación.
- Tabaquismo: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado.
- Ingesta de alcohol: El consumo de alcohol es mayor en las personas con psoriasis.
- Daño de la barrera cutánea: El fenómeno de Koebner ―es decir, la provocación de lesiones psoriásicas por una alteración de la piel, como la provocada por arañazos, piercings, tatuajes, quemaduras solares o irritantes químicos― está presente en alrededor del 25 % de los pacientes con psoriasis, aunque no es patognomónico.
- Infecciones: Tanto las infecciones bacterianas como las víricas pueden asociarse a un empeoramiento de la psoriasis.
- Fármacos: Muchos fármacos pueden desencadenar psoriasis o producir lesiones psoriasiformes. Los más frecuentemente implicados son los bloqueantes β, el litio y los antipalúdicos. Paradójicamente, los inhibidores del factor de necrosis tumoral, que se usan para tratar la psoriasis, pueden ocasionalmente provocar erupciones psoriasiformes.
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad.
- Factores endocrinos: La hipocalcemia es un factor desencadenante de psoriasis pustulosa generalizada. El rol de la vitamina D no está claro.
- Embarazo: La psoriasis puede mejorar, empeorar o mantenerse estable durante el embarazo.
- Clima y exposición solar: Se cree que el clima y la exposición solar afectan a la prevalencia de la psoriasis. La psoriasis cutánea y la artritis psoriásica empeoran en invierno y mejoran en verano.
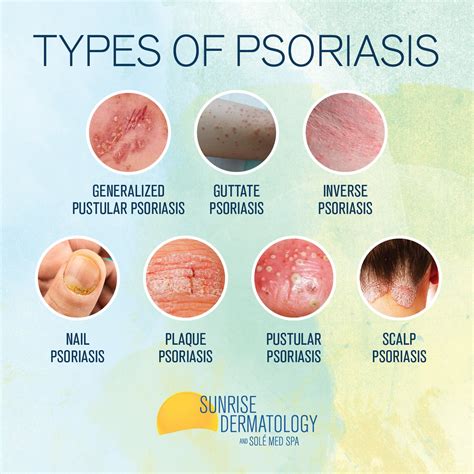
Diversos tipos de psoriasis y sus manifestaciones.
Tipos de Psoriasis
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización. Existen muchos tipos de psoriasis según la localización y características de las lesiones. Los signos visibles de la patología dependen de la variante que se tenga.
Psoriasis en Placas (Psoriasis Vulgar)
También se conoce como psoriasis vulgaris o psoriasis vulgar. Es el tipo más frecuente de psoriasis (90 % de los casos). Se caracteriza por placas eritematosas bien delimitadas y cubiertas de una gruesa capa de escamas plateada, aunque el baño y los emolientes pueden invisibilizarla. Las placas pueden variar de menos de 1 cm a más de 10 cm de diámetro y suelen tener una presentación simétrica. Las rodillas, codos, cuero cabelludo y zona sacra son las zonas que con más frecuencia se afectan.
Psoriasis Guttata
También se denomina psoriasis infantil, ya que a menudo aparece por primera vez en niños o jóvenes sin antecedentes de psoriasis. No obstante, también puede aparecer en pacientes con psoriasis preexistente. Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm (de ahí el nombre «en gotas»). La psoriasis guttata puede desaparecer espontáneamente ―por lo general, en semanas o meses―, persistir o convertirse en psoriasis crónica en placas.
Psoriasis Pustulosa
Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal.
- Psoriasis Pustulosa Generalizada Aguda: También se denomina psoriasis pustulosa generalizada de Von Zumbusch. Se caracteriza por el inicio repentino, en un paciente con o sin psoriasis previa diagnosticada, de placas de color rojo intenso, edematosas y dolorosas, que pronto se tapizan de pequeñas pústulas agrupadas y cubiertas por una membrana fina. Pueden confluir y formar amplias capas superficiales de color blanco amarillento. El paciente presenta alteración del estado general, escalofríos y fiebre elevada. Las pústulas se desecan en unos días y dejan paso a un extenso eritema con descamación. Este tipo de psoriasis puede aparecer en el embarazo; antes se denominaba impétigo herpetiforme.
- Psoriasis Pustulosa Anular Generalizada: También se denomina psoriasis pustulosa generalizada subaguda. Se presenta como una erupción recurrente de placas eritematosas descamativas anulares con pústulas en la periferia. Las lesiones evolucionan centrífugamente a lo largo de horas o días. Dejan descamación residual.
- Acrodermatitis de Hallopeau: También se llama psoriasis pustulosa acral o acrodermatitis pustulosa continua. Afecta exclusivamente a una o más falanges distales de las manos (más frecuente) o los pies, en la zona periungueal. La afectación crónica del lecho ungueal puede llevar a onicodistrofia y desaparición de las uñas. Puede, incluso, haber atrofia y osteólisis de la falange distal.
- Psoriasis Pustulosa Palmoplantar: Existe controversia sobre si es realmente un tipo de psoriasis o una entidad diferente que se da con más frecuencia en personas con psoriasis. Se caracteriza por grupos de pústulas blancas o amarillo-marronáceas, eritema y descamación en las palmas y las plantas. Las pústulas son profundas y, al confluir, adoptan un aspecto de capa pustulosa más o menos extensa.
Psoriasis Eritrodérmica
La psoriasis eritrodérmica es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea. Provoca un eritema generalizado y descamación de la piel en capas en todo o casi todo el cuerpo, lo cual causa un intenso picor y dolor.
Psoriasis Inversa
Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario. Se denomina inversa porque es la presentación contraria a la típica de la psoriasis en placas, en las superficies extensoras. Debido al aumento de humedad en estas zonas, las lesiones a menudo carecen de escamas. Se confunden con frecuencia con intertrigos micóticos o bacterianos.
Psoriasis Ungueal
La psoriasis ungueal afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %. Es más frecuente en pacientes con artritis psoriásica (hasta el 90 %).
- Piqueteado (pitting) ungueal: Son depresiones punteadas cupuliformes que dan a la uña un aspecto de dedal.
- Onicólisis psoriásica: Estos signos pueden asociarse a hiperqueratosis subungueal, a veces muy gruesa. Cuando se afecta el lecho ungueal, puede apreciarse un cambio de color en la uña, que recuerda al del aceite de motor nuevo; estas manchas ovales se llaman «manchas de aceite».
Psoriasis del Cuero Cabelludo
En más del 80 % de los casos, la psoriasis del cuero cabelludo se asocia a una forma clásica de psoriasis, pero puede presentarse de manera aislada. Puede manifestarse en forma de caspa poco intensa, de placas eritematoescamosas bien delimitadas o de un verdadero casco costroso que afecta a la base del pelo. La alopecia es muy rara.
Afectación de Mucosas
Es infrecuente (menos del 5 % de los pacientes). Puede ser una extensión de la del cuero cabelludo. La lesión de las mucosas es infrecuente y se observa más en la psoriasis pustulosa. Suele presentarte en forma de placas eritematosas lisas, bien delimitadas.
Comorbilidades Asociadas
La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel.
Artritis Psoriásica
La artritis psoriásica es una enfermedad inflamatoria articular que se asocia a la psoriasis. Las lesiones de la piel preceden a la artritis en el 85 % de los casos (en promedio, 10 años). Existe una débil relación entre la gravedad de la psoriasis cutánea y la afectación articular. Las manifestaciones clínicas de la artritis psoriásica en el aparato locomotor no se limitan a la presencia de artritis, sino que también puede haber entesitis, dactilitis y afectación axial. La inflamación articular se manifiesta con dolor, hinchazón, calor y dificultad de movimiento. La dactilitis o «dedo en salchicha» es otro signo característico de la artritis psoriásica, aunque no patognomónico. Es la tumefacción difusa de todo el dedo. La afectación axial se relaciona con el marcador genético HLA B27. Casi el 50 % de los pacientes padecen afectación periférica y axial, mientras que esta es rara de manera aislada. Es más frecuente en hombres con estadios avanzados de la enfermedad. Esta espondilitis es menos sintomática que la espondilitis anquilosante y limita menos la movilidad de la columna vertebral. Se ha visto que la artritis psoriásica tiene una evolución semejante a la de la artritis reumatoide, con destrucción y pérdida de la función articular.
Enfermedades Cardiovasculares
Las enfermedades cardiovasculares son la causa principal de muerte de los pacientes con psoriasis. Por otro lado, muchos de los factores de riesgo cardiovascular ―como la diabetes mellitus, la hipertensión arterial, el síndrome metabólico y el consumo de tabaco― son más frecuentes en los pacientes con psoriasis.
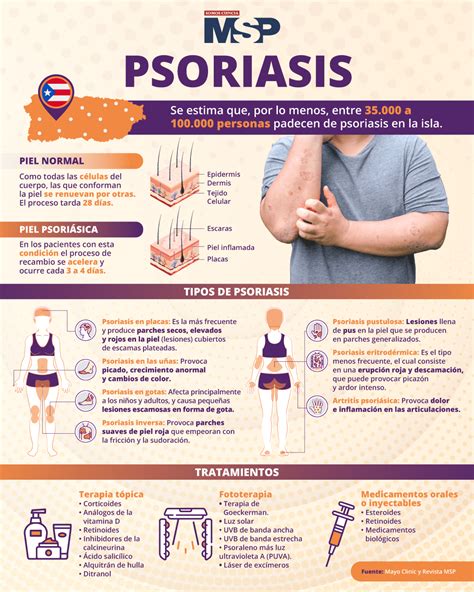
Comorbilidades asociadas con la psoriasis.
Síndrome Metabólico
Es la suma de varios trastornos que se asocian a un aumento del riesgo de diabetes mellitus de tipo 2 y de enfermedades cardiovasculares: dislipemia, hipertensión, resistencia a insulina o diabetes establecida, obesidad central y exacerbación de la inflamación y la trombosis.
Obesidad
La obesidad aumenta el riesgo de diabetes, enfermedad cardiovascular e, incluso, ciertos tipos de cáncer. En la mayoría de los estudios clínicos, se encuentra una asociación significativa entre psoriasis y obesidad, incluso entre psoriasis y sobrepeso. Por otra parte, es posible que la obesidad disminuya la eficacia de algunos tratamientos sistémicos. A su vez, el tratamiento con inhibidores del factor de necrosis tumoral α (TNF α) (adalimumab, etanercept e infliximab) parece asociarse a un incremento del índice de masa corporal, lo cual debe tenerse en cuenta a la hora de tratar y hacer el seguimiento a estos pacientes.
Diabetes Mellitus
La prevalencia de diabetes es mayor en los pacientes con psoriasis, y aumenta con la gravedad de esta.
Hipertensión
La prevalencia de hipertensión en los pacientes con psoriasis oscila entre el 8,9 % y el 44,4 % (60 % en ancianos). La ciclosporina y el adalimumab pueden elevar la presión arterial.
Enfermedad del Hígado Graso No Alcohólico (EHGNA)
Se considera que existe enfermedad del hígado graso no alcohólico (EHGNA) cuando hay un depósito de triglicéridos en más del 5 % de los hepatocitos, sin antecedentes de consumo abusivo de alcohol. Los pacientes con psoriasis tienen mayor riesgo de EHGNA: la prevalencia de EHGNA en estos pacientes es más del doble que en la población general.
Cáncer
Los pacientes con psoriasis tienen mayor riesgo de sufrir cáncer, sobre todo, linfoma y cáncer cutáneo diferente del melanoma, como el carcinoma basocelular y el carcinoma de células escamosas.
Impacto Psicosocial
La psoriasis puede afectar a todas las facetas de la calidad de vida (trabajo, familia, relaciones sexuales, bienestar emocional, etc.). Los trastornos psicosociales no vienen determinados por la gravedad de la psoriasis. Algunos estudios han encontrado una prevalencia de depresión en los pacientes con psoriasis de hasta el 62 %, aunque con una amplia variabilidad.
Psoriasis y COVID-19
La relación entre la psoriasis ―sobre todo la moderada y grave― y el COVID-19 tiene importancia porque estos pacientes pueden tener comorbilidades (hipertensión, diabetes, obesidad) que se asocian a mayor gravedad del COVID. Asimismo, se han reportado casos de brotes y de psoriasis pustulosa de nueva aparición tras la infección por SARS-CoV-2. Asimismo, en una revisión sistemática de reporte de casos se describen casos tanto de psoriasis de nueva aparición como de brotes tras la aplicación de vacunas anti-COVID. A pesar de esto, la vacunación sigue representando la medida más efectiva para prevenir las formas graves de COVID-19 en pacientes con psoriasis, por lo que se recomienda que los pacientes se vacunen.
Tratamientos Disponibles
Toda estrategia terapéutica para esta enfermedad se basa en interferir en algún punto la cadena de eventos que llevan a la manifestación clínica de la psoriasis:
- Neutralizar células
- Neutralizar citoquinas
- Neutralizar receptores
- Neutralizar señales de transducción
- Neutralizar DNA/ RNA (expresión genómica o proteómica)
Desde el punto de vista didáctico, podemos agrupar los tratamientos existentes para la psoriasis en tres grandes categorías: tratamientos tópicos, tratamientos radiantes o de fototerapia y tratamientos sistémicos. En este último grupo se incluyen tanto las terapéuticas tradicionales con moléculas pequeñas sintetizadas químicamente, como los tratamientos biológicos, de moléculas grandes (proteínas) sintetizadas mediante biotecnología.
Tratamientos Tópicos
En el grupo de tratamientos tópicos se incluyen:
- Corticosteroides tópicos de diversas potencias en diferentes formulaciones (lociones, cremas, pomadas o ungüentos).
- Derivados de la vitamina D (Calcitriol, Calcipotriol, Tacalcitol).
- Retinoides (Tazarotene en algunos países).
- Antralina / Coaltar en diferentes formulaciones.
- Inhibidores de la calcineurina (Tacrolimus, Pimecrolimus).
Tratamientos Radiantes o Fototerapia
Las terapéuticas radiantes disponibles se basan en el efecto de la radiación ultravioleta de distintas longitudes de onda en la psoriasis:
- Radiación UVB de amplio espectro (290-320nm).
- Radiación UVB de banda angosta (NB-UVB) (311nm).
- PUVA (radiación UVA (320 a 400nm) combinada con psoralenos por vía oral o tópica).
- Láser de eximeros (308nm).
Tratamientos Sistémicos
Los tratamientos sistémicos tradicionales de moléculas pequeñas se limitaban al Metrotrexate y a la Ciclosporina como inmunomoduladores de primera línea y a los Retinoides (Acitetrina).
Con el advenimiento de los biológicos, se sumaron al tratamiento sistémico de la enfermedad nuevas moléculas, algunas de las cuales ya fueron retiradas del mercado por distintos motivos (alefacept, efalizumab) mientras que las restantes han ganado un lugar muy importante como recurso terapéutico para la psoriasis moderada/severa y para la artritis psoriásica.
Biológicos Disponibles
Actualmente están disponibles en la mayoría de los países de América Latina dos clases terapéuticas diferentes de biológicos:
- Anti-TNF (Factor de Necrosis Tumoral alfa): Bloquean la acción del TNF-α, citoquina fundamental en los procesos inflamatorios crónicos. Este grupo tiene dos subgrupos con mecanismos de acción diferentes:
- Etanercept: Proteína humana de síntesis que remeda al receptor del TNF-α en la circulación y le impide fijarse en el receptor celular.
- Anticuerpos monoclonales anti TNF-α: Infliximab (proteína recombinante quimérica) y Adalimumab (anticuerpo monoclonal recombinante con secuencias totalmente humanas).
- Inhibidores de IL-12 e IL-23: El ustekinumab es un anticuerpo monoclonal recombinante humano anti-P40. Este biológico impide que la población de linfocitos T “naive” o indiferenciado, se diferencie a LT 1 y a LT 17, ambos linfocitos altamente especializados en sintetizar citoquinas pro inflamatorias y, en el caso del LT 17 estimulantes de la proliferación de los queratinocitos.
En breve plazo se incorporarán al arsenal terapéutico nuevos biológicos Anti TNF-α: el Golimumab y el Certolizumab pegol con los cuales se amplían las posibilidades de tratamiento en psoriasis y en artritis psoriásica.
Nuevos Fármacos en Desarrollo
La revalorización de la psoriasis como enfermedad con necesidades básicas insatisfechas en su terapéutica, ha llevado a las empresas farmacéuticas a desarrollar nuevas moléculas pequeñas, sintetizadas químicamente, posibles de ser administradas por vía oral y que logran bloquean señales de transducción en las células blanco o interferir con sistemas enzimáticos intracelulares importantes para la síntesis de proteínas.
- Tofacitinib: Inhibidor selectivo de JAK1 y JAK3.
- VB-201: Análogo de fosfolípido oxidado de la familia de los lecinoxoides, que inhibe la producción de citoquinas IL 12/23 por las células dendríticas.
- Apremilast: Inhibidor selectivo de la fosfodiesterasa (PDE4), impidiendo la producción de TNF-α, IL-12 e IL-23 e inhibiendo la respuesta de LT-NK y queratinocitos.
- Sotrastaurin (NVP-AEB071): Inhibidor oral de la protein-quinasa C (PKC), señal intracelular de transducción involucrada en la activación de los LT y en la producción de INF-γ.
- Voclosporin (ISA247): Inhibidor de la calcineurina, con menor nefrotoxicidad.
Estrategias Terapéuticas Combinadas
A diferencia de los protocolos de investigación para la aprobación de un medicamento nuevo, en la práctica clínica diaria continuamos con la utilización de diferentes estrategias terapéuticas que surgieron como producto de la necesidad ante la limitación impuesta por los escasos medicamentos disponibles y en el contexto de una enfermedad con poca tendencia a la remisión y que comienza, por lo general, en épocas tempranas de la vida.
Toda medicación crónica implica un riesgo de efectos adversos acumulables en el tiempo, como daño hepático con dosis acumuladas totales de más de 4 a 5 gr con el Metotrexate o con más de uno o dos años de tratamiento continúo con Ciclosporina, o aumento del riesgo de cáncer de piel con más de 250 aplicaciones de PUVA.
Por eso era frecuente la combinación de tratamientos para disminuir el impacto indeseable de alguno de ellos o de ambos empleados a dosis plena. Asociaciones tales como UVB-NB o PVA más Retinoides son frecuentes en la práctica diaria.
Otra estrategia era la rotación de tratamientos con medicamentos que tuvieran efectos adversos en órganos diferentes, para evitar la acumulación de toxicidad en un solo órgano. Por ejemplo durante un tiempo se empleaba el Metrotrexate, luego rotaba el paciente a PUVA y, si era posible se hacía mantenimiento con Retinoides.
Con las nuevas terapéuticas disponibles, también siguen vigentes estos conceptos. En un estudio clínico controlado, la asociación de etarnecept más tratamientos tópicos permitió lograr mejores resultados terapéuticos que con dicho biológico como única medicación.
Abordaje Individualizado
Uno de los principales retos de estas terapias es el fallo primario del tratamiento o una respuesta inicial inadecuada, que ponen en relieve la necesidad de mejores predictores para identificar mejor a los pacientes que pueden beneficiarse más de cada fármaco en particular. Por tanto, la respuesta es individualizar la elección del fármaco basándose en su perfil de eficacia y la clínica del paciente.
Mitos y Realidades sobre la Psoriasis
- La psoriasis es contagiosa: Falso, la psoriasis no es contagiosa ni se transmite por estar cerca o convivir con alguien que la sufra.
- La psoriasis es causada por mala higiene: Falso, la psoriasis es una enfermedad inflamatoria que afecta al ciclo de renovación celular de la piel y no guarda ninguna relación con la higiene del paciente.
- Tomar el sol sin protección es bueno para la psoriasis: Es cierto que los especialistas en psoriasis pueden recomendar a sus pacientes tomar el sol de manera controlada, ya que los rayos ultravioleta tienen un efecto beneficioso sobre las placas psoriásicas y el resto de síntomas de la piel. No obstante, esto no quiere decir que los pacientes con psoriasis puedan tomar el sol sin control y sin fotoprotector.
Si tiene psoriasis y dudas sobre el tratamiento más adecuado para su caso, solicite una cita.
tags: #psoriasis #tratamiento #medico