La psoriasis y la dermatitis seborreica son dos afecciones cutáneas comunes que pueden afectar la cara, causando enrojecimiento, descamación e irritación. Aunque ambas condiciones pueden parecer similares, existen diferencias importantes en sus causas, síntomas y tratamientos.
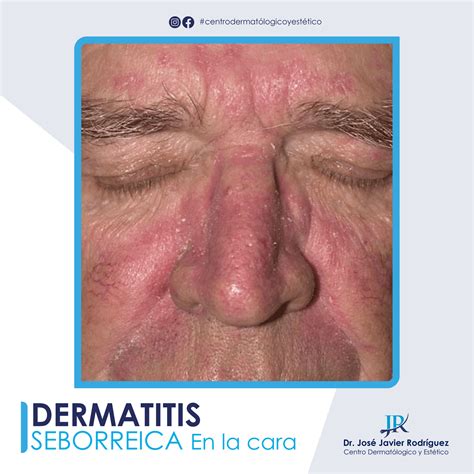
Dermatitis Seborreica: Una Visión General
La dermatitis seborreica se manifiesta a través de manchas escamosas en la piel que pueden picar o inflamarse. Estas manchas se localizan principalmente en el cuero cabelludo, el nacimiento del pelo y en la cara, sobre todo alrededor de la línea T (cejas, nariz y boca). Ocasionalmente, también puede aparecer alrededor de otros lugares del cuerpo donde la piel es más propensa a plegarse, como axilas, parte superior de la espalda, pecho e ingle.
Se estima que entre el 3 y el 10% de la población mundial sufrirá dermatitis seborreica en algún momento de su vida. Sin embargo, existen marcadas diferencias en la forma en que esta afección afecta a los lactantes y a los adultos, por lo que es importante saber distinguir entre los diferentes casos:
Casos en Adultos
Aunque se da en adultos de cualquier procedencia o edad y se caracteriza por la aparición de manchas escamosas, blancas o amarillas y escamas parecidas a la caspa, la enfermedad se considera un trastorno inflamatorio crónico-recurrente que puede dar lugar a reagudizaciones de los síntomas a lo largo de muchos años o incluso de toda la vida. Estadísticamente, afecta más a hombres que a mujeres y las dos zonas afectadas más comunes son el cuero cabelludo (70%) y la cara (88%) en todos los casos en adultos.
Causas de la Dermatitis Seborreica
Pese a que aún no se comprende del todo, una de las causas más comúnmente atribuidas a la dermatitis seborreica se encuentra relacionada con una reacción inflamatoria a un exceso de levadura Malassezia (una levadura fúngica dependiente de lípidos) que se encuentra en la superficie de nuestra piel. Otros factores principales son el aumento de la secreción de sebo (grasa) por las glándulas sebáceas, que ayuda a la levadura Malassezia a colonizar aún más, junto con otros aspectos subyacentes como factores inmunológicos, hormonales y genéticos.
Además, existe una serie de afecciones médicas específicas que pueden aumentar el riesgo de desarrollar dermatitis seborreica, desde los trastornos alimentarios, el alcoholismo y la depresión hasta la enfermedad de Parkinson y la epilepsia. También existen algunos factores desencadenantes más generales que pueden agravar la afección y que es importante tener en cuenta, entre los que se encuentran:
- Niveles de estrés elevados y prolongados.
- Cambios estacionales (sobre todo, tiempo frío y seco).
- La contaminación atmosférica y otros factores medioambientales a los que estamos expuestos.
- Otras afecciones cutáneas como el acné.
- Cambios o desequilibrios hormonales.
- Si existen antecedentes de dermatitis seborreica en familiares cercanos.
- Uso excesivo de productos para la piel a base de alcohol.
- Componentes específicos de ciertos medicamentos.
- Mal cuidado generalizado de la piel y del cabello.
- Disolventes, detergentes, productos químicos y jabones agresivos.
Afortunadamente, disponemos de muchos tratamientos médicos como los antifúngicos y los corticosteroides. Sin embargo, estos tratamientos, aunque eficaces, a menudo no eliminan definitivamente el problema, sino que sólo reducen temporalmente los síntomas.
Psoriasis: Una Enfermedad Inflamatoria Crónica
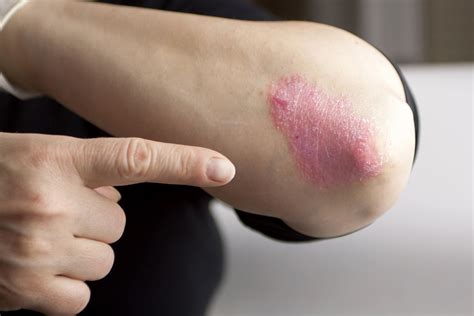
La psoriasis es una patología cutánea crónica no contagiosa que afecta del 2 al 3% de la población. Puede aparecer a cualquier edad. Las zonas más afectadas son normalmente los codos y las rodillas (áreas propensas a microtraumatismos). No obstante, puede aparecer en toda la piel y la zona más común es el cuero cabelludo (en particular, la zona occipital). Aunque la psoriasis puede también afectar a los pliegues (ingles, axilas…), se trataría entonces de la psoriasis inversa, mucho menos escamosa. Ocasionalmente aparece en las uñas bajo diferentes formas (engrosamiento, picaduras o deformaciones). El picor, incluso la sensación de ardor en los pliegues, puede derivar en lesiones.
La psoriasis afecta tanto a hombres como a mujeres y puede manifestarse a cualquier edad. La herencia familiar aparece en el 30 y el 40% de los casos.
La evolución de la enfermedad es variable e impredecible, pero suele presentar un curso crónico con exacerbaciones y remisiones. El diagnóstico es clínico y no existe ninguna prueba específica para establecerlo.
La psoriasis afecta a más de 125 millones de personas en todo el mundo. La prevalencia mundial varía en función de la población, pero se estima del 0,5 % al 11,4 % en adultos y del 0 % al 1,4 % en niños. En la mayoría de los países desarrollados, la prevalencia está entre el 1,5 % y el 5 %. La incidencia de la psoriasis varía según la región geográfica y es mayor en los países más distantes del ecuador.
Factores de Riesgo de la Psoriasis
La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo:
- Genética: La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad. Se han identificado más de 70 genes asociados a la psoriasis.
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños. También existe una correlación entre la gravedad de la psoriasis y la prevalencia de obesidad.
- Tabaquismo: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado.
- Ingesta de alcohol: El consumo de alcohol es mayor en las personas con psoriasis.
- Daño de la barrera cutánea: El fenómeno de Koebner (provocación de lesiones psoriásicas por una alteración de la piel) está presente en alrededor del 25 % de los pacientes con psoriasis.
- Infecciones: Tanto las infecciones bacterianas como las víricas pueden asociarse a un empeoramiento de la psoriasis.
- Fármacos: Muchos fármacos pueden desencadenar psoriasis o producir lesiones psoriasiformes. Los más frecuentemente implicados son los bloqueantes β, el litio y los antipalúdicos.
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis.
- Factores endocrinos: La hipocalcemia es un factor desencadenante de psoriasis pustulosa generalizada.
- Embarazo: La psoriasis puede mejorar, empeorar o mantenerse estable durante el embarazo.
- Clima y exposición solar: Se cree que el clima y la exposición solar afectan a la prevalencia de la psoriasis. La psoriasis cutánea y la artritis psoriásica empeoran en invierno y mejoran en verano.
Tipos de Psoriasis
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización:
- Psoriasis en Placas: Es el tipo más frecuente de psoriasis (90 % de los casos). Se caracteriza por placas eritematosas bien delimitadas y cubiertas de una gruesa capa de escamas plateada.
- Psoriasis Guttata: Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm (de ahí el nombre «en gotas»).
- Psoriasis Pustulosa: Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal.
- Psoriasis Eritrodérmica: Es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea.
- Psoriasis Inversa: Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario.
- Psoriasis Ungueal: Afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %.
Sebopsoriasis: Un Diagnóstico Diferencial
La psoriasis puede evocarse ante la aparición de lesiones de una dermatitis seborreica del cuero cabelludo. Si nos remitimos a la definición de la dermatitis seborreica, las lesiones se distinguen por su aspecto eritematoso (rojeces) y escamoso (caída de células muertas), mientras que las lesiones de la psoriasis son más secas, más gruesas, más blancas y están mejor delimitadas. Es raro que se produzcan lesiones en la cara: suelen aparecer en otras zonas del cuerpo, acompañadas de placas. Sin embargo, cuando las lesiones de psoriasis de la cara aparecen en zonas ricas en sebo, puede ser difícil distinguirlas. Este fenómeno se conoce como sebopsoriasis.
Se parece a la dermatitis seborreica porque las lesiones son casi idénticas, con pequeñas escamas grasas en la frente, las cejas y las alas de la nariz. El médico procederá a realizar un reconocimiento clínico exhaustivo y la búsqueda de lesiones en otras partes del cuerpo le ayudará a concretar el diagnóstico. Por ejemplo, la presencia de signos clínicos en los codos o las rodillas permitirá establecer un diagnóstico de psoriasis.
Tabla Comparativa: Psoriasis vs. Dermatitis Seborreica
| Característica | Psoriasis | Dermatitis Seborreica |
|---|---|---|
| Lesiones | Secas, gruesas, blancas, bien delimitadas | Eritematosas, escamosas, amarillentas, grasas |
| Localización | Codos, rodillas, cuero cabelludo, uñas | Cuero cabelludo, cara (línea T), pliegues |
| Prurito | Intenso | Variable, a veces intenso |
| Causas | Genética, sistema inmunitario, factores ambientales | Reacción inflamatoria a levadura Malassezia, exceso de sebo, factores inmunológicos |
| Tratamiento | Tópicos (corticosteroides, retinoides), fototerapia, sistémicos (biológicos) | Antifúngicos tópicos, corticosteroides tópicos, champús especiales |
Es fundamental consultar a un dermatólogo para obtener un diagnóstico preciso y un plan de tratamiento adecuado. Un diagnóstico temprano y un manejo adecuado pueden ayudar a controlar los síntomas y mejorar la calidad de vida de las personas afectadas por estas condiciones.
Dermatitis seborreica en el cuero cabelludo. Tu Farmacéutico Informa #Dermofarmacia
tags: #psoriasis #vs #seborrheic #dermatitis #face