El melanoma es un tipo de cáncer que se origina en las células que producen melanina (melanocitos). Puede iniciarse allí donde este esté presente, de forma mayoritaria (en torno a un 90%) en la piel, sobre todo en zonas que han estado expuestas al sol.
Después del diagnóstico de melanoma, los médicos tratarán de averiguar si el cáncer se ha propagado y si es así, a qué distancia. Este proceso se llama estadificación (o determinación de la etapa). La etapa (estadio) de un cáncer describe cuánto cáncer hay en el cuerpo, y ayuda a determinar qué tan grave es el cáncer, así como la mejor manera de tratarlo.
Los médicos emplean un sistema de estadificación del melanoma para determinar si el cáncer se ha extendido más allá de la epidermis (la capa superior de la piel) y si es así, hasta dónde. Los estadios del melanoma se valoran durante el diagnóstico o después para entender mejor la extensión del cáncer y ayudar al equipo de oncología durante la creación de un plan personalizado de tratamiento.
Es posible que se requieran distintas pruebas para estadificar correctamente un caso de melanoma. Por ejemplo, podría realizarse una tomografía computarizada o una resonancia magnética para determinar si el cáncer se ha extendido (ha hecho metástasis).
Un lunar sospechoso suele ser el primer indicador que conduce al diagnóstico de la enfermedad. Se puede tratar de un lunar cambiante que ya teníamos o de un lunar nuevo con aspecto inusual.
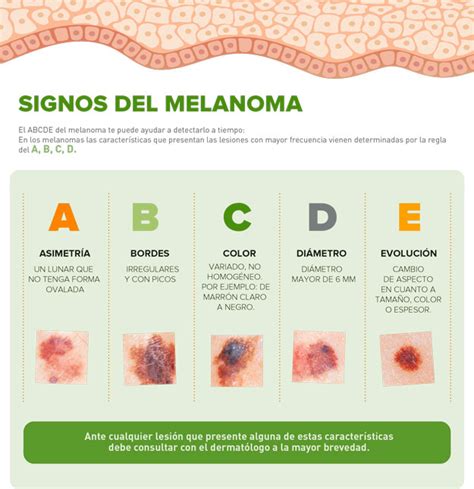
Signos ABCDE del melanoma.
Estadios del Melanoma
Los melanomas en etapas más tempranas se identifican como etapa 0 (melanoma in situ) y luego van desde etapas I (1) a IV (4). Algunas etapas se dividen aún más, usando letras mayúsculas (A, B, etc.). Por regla general, mientras más bajo sea el número, menos se ha propagado el cáncer. Un número más alto, como la etapa IV, significa una mayor propagación del cáncer. Además, dentro de una etapa, una letra menor significa una etapa menos avanzada.
Los médicos utilizan el sistema TNM, desarrollado por el Comité Conjunto Estadounidense sobre el Cáncer (AJCC), para comenzar el proceso de estadificación.
- La extensión del tumor principal (T): ¿Cuán profundo ha invadido el cáncer en la piel?
- Grosor del tumor: al grosor del melanoma se le llama medición de Breslow. Por lo general, los melanomas con un grosor de menos de un milímetro (aproximadamente 1/25 de pulgada) tienen una probabilidad muy pequeña de propagarse.
- Ulceración: la ulceración es una ruptura en la piel que se encuentra sobre el melanoma.
- La propagación (metástasis) a sitios distantes (M): ¿Se ha propagado el cáncer a ganglios linfáticos distantes o a órganos distantes?
Los números y las letras después de la T, N y M proporcionan más detalles sobre cada uno de estos factores. Los números más altos significan que el cáncer está más avanzado.
Una vez que se han determinado las categorías T, N y M de una persona, esta información se combina en un proceso llamado agrupación por etapas para asignar una etapa general. El sistema de estadificación en la tabla que sigue utiliza la etapa patológica (también llamada la etapa quirúrgica). Esta se determina mediante el examen del tejido extraído durante una operación.
A menudo, si no es posible realizar una cirugía de inmediato (o en absoluto), en su lugar, al cáncer se le asignará una etapa clínica. Esto se basa en los resultados obtenidos del examen físico, las biopsias y los estudios por imágenes (como se describe en Pruebas para el cáncer de piel tipo melanoma). La etapa clínica se usará para ayudar a planear el tratamiento. Sin embargo, algunas veces el cáncer se ha propagado más de lo que se estimó basándose en la etapa clínica, de modo que tal vez no proporcione el pronóstico de una persona con tanta precisión como con la etapa patológica.
Melanoma In Situ: Etapa 0
En Fase 0 melanoma, maligno todavía está confinada a la capa superior de la piel, la epidermis, lo que significa que células cancerosas Las células están solo en la capa exterior de la piel y no han crecido hasta la segunda capa de piel, llamada dermis.
El melanoma en estadio 0 no se considera melanoma invasivo; los otros estadios (I, II, III y IV) son invasivos. En el melanoma en estadio 0, no hay evidencia de que el cáncer se haya propagado al la linfa nodos o a sitios distantes (metastásica). El estadio 0 es un melanoma local, lo que significa que no se ha propagado más allá del tumor primario.
En melanoma en estadio 0, el tumor maligno aún está confinado a las capas superiores de la piel (epidermis). Esto significa que las células cancerosas se encuentran sólo en la capa externa de la piel y no han crecido más profundo. El término para esto es in situ, lo que significa «en lugar de» en idioma Latin. Tis (tumor in situ): las células cancerosas se encuentran sólo en la capa externa de la piel (epidermis) y no han crecido en otras capas.
Riesgo: Los pacientes con melanoma en estadio 0 se consideran estar en riesgo muy bajo de recidiva local o metástasis distante y regional.
En este estadio hay células precancerosas que solo afectan la piel o epidermis. Pueden presentarse como un lunar o peca de forma irregular, borde desigual o mezcla de colores (rojo, pardo y castaño). También pueden ser lunares que se encogen y crecen, que cambian de color, y que sangran o rascan. Es importante examinarse todo el cuerpo una vez al mes.
El cáncer está confinado en la epidermis, la capa más externa o superficial de la piel (Tis).
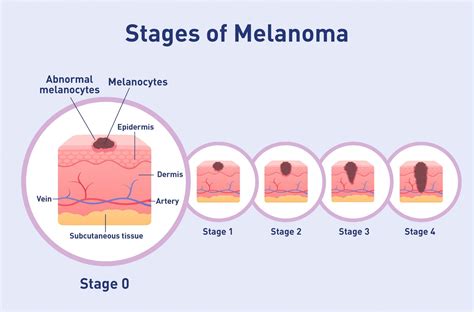
Melanoma in situ.
Causas del Melanoma In Situ
Si bien la causa exacta del melanoma in situ no siempre está clara, varios factores de riesgo pueden aumentar las probabilidades de desarrollarlo:
- Exposición a la radiación ultravioleta: La exposición frecuente a los rayos ultravioleta (UV) del sol o de las camas solares puede dañar el ADN de las células de la piel y provocar melanoma.
- Piel blanca: Las personas con piel clara, cabello claro y ojos claros son más susceptibles al melanoma.
- Historia familiar: Tener antecedentes familiares de melanoma puede aumentar el riesgo.
- Lunares Múltiples: Tener muchos lunares o lunares inusuales, conocidos como nevos displásicos, puede aumentar el riesgo.
- Sistema inmunológico debilitado: Las condiciones o tratamientos que debilitan su sistema inmunológico pueden hacerlo más vulnerable al melanoma.
- La exposición a la luz ultravioleta: en la mayoría de melanomas, la exposición a la luz ultravioleta es el principal factor de riesgo, y es que, pese a que representan solo una pequeña parte de los rayos solares, es la responsable de los principales daños de la luz solar a la piel, ya que dañan el ADN de las células de la piel.
- Los lunares: tener muchos lunares o presentar lunares atípicos (nevos displásicos), aumenta el riesgo de padecer melanoma.
- Color de la piel y del pelo: dependiendo del tipo de color de la piel, el pelo y los ojos son factores de riesgo relacionados a este tipo de cáncer.
🩺 "Melanoma: Claves para la Detección Temprana" 🔍
Síntomas del Melanoma In Situ
El melanoma in situ suele aparecer como una lesión cutánea nueva o cambiante. Estos son algunos signos a los que hay que prestar atención:
- Asimetría: La mitad del lunar no coincide con la otra mitad.
- Borde: Los bordes son irregulares, dentados o borrosos.
- Color: El color no es uniforme y puede incluir tonos de marrón, negro, rosa, rojo, blanco o azul.
- Diámetro: La mancha suele ser más grande que 6 mm (aproximadamente el tamaño de una goma de borrar de lápiz).
- Evolucionando: El lunar cambia de tamaño, forma o color con el tiempo.
Si nota alguno de estos signos, es fundamental acudir a un dermatólogo para que le realice un examen exhaustivo.
Un lunar sospechoso detectado por la misma persona, por un familiar o por el médico suele ser la primera señal de alarma. En la exploración has de fijarte si tu lunar responde a la regla ABCDE, que nos pone en la pista de estar ante una lesión pigmentada.
Diagnóstico del Melanoma In Situ
El diagnóstico del melanoma in situ suele implicar varios pasos:
- Examen de la piel: Un dermatólogo examinará su piel para detectar cualquier lunar o lesión sospechosa.
- Biopsia: Si una lesión parece sospechosa, una biopsia Se realizará una biopsia para extraer una pequeña muestra de tejido, que luego se examinará con un microscopio para detectar células cancerosas. La biopsia es empleada para determinar si el tejido biopsiado es positivo en melanoma.
- Análisis histopatológico: Este examen detallado ayuda a confirmar el diagnóstico y determinar el estadio del melanoma.
Tratamiento del Melanoma In Situ
El tratamiento del melanoma in situ generalmente implica la extirpación de la lesión cancerosa. Estos son los métodos estándar:
- Escisión quirúrgica: Este es el tratamiento más común para el melanoma in situ. El cirujano extirpa la lesión cancerosa junto con un margen de piel sana para eliminar todas las células cancerosas. Luego se cierra la herida con puntos de sutura. El propósito de la transformacion es eliminar cualquier cáncer que quede después de la biopsia. Este procedimiento se denomina procedimiento local amplio. excisiónEl cirujano elimina cualquier tumor restante del sitio de la biopsia, la cirugía margen (una zona circundante de piel de aspecto normal) y el tejido subcutáneo subyacente, para asegurarse de que se haya extirpado todo el tumor. Este procedimiento puede realizarse en el consultorio de un médico bajo supervisión médica local. anestésicoEl ancho del margen tomado depende de la grosor del tumor primario.
- Cirugía de Mohs: La cirugía de Mohs es una técnica especializada que se utiliza a menudo para los melanomas en la cara u otras zonas sensibles. El cirujano elimina el tejido canceroso capa por capa, examinando cada capa bajo un microscopio hasta que no queden células cancerosas. Este método preserva la mayor cantidad posible de tejido sano.
- Tratamientos tópicos: En algunos casos, se pueden utilizar tratamientos tópicos como la crema de imiquimod. Esta crema ayuda a estimular el sistema inmunológico para que ataque y destruya las células cancerosas.
Tratamiento para estadio O (melanomas in situ): cuando el tumor se localiza íntegramente en la epidermis, la capa más superficial de la piel, se dice que el melanoma está in situ.
Prevención del Melanoma In Situ
Para prevenir el melanoma in situ, es fundamental proteger la piel de los rayos ultravioleta nocivos. Esto incluye aplicar protector solar con un FPS alto, usar ropa protectora y evitar las camas solares. Los controles cutáneos periódicos y la detección temprana son fundamentales, ya que el melanoma in situ se puede tratar si se detecta a tiempo.
- La prevención primaria, es decir, aquella actitud a desarrollar para evitar la aparición de un MM incluye fundamentalmente evitar una excesiva irradiación ultravioleta tanto solar como artificial (rayos UVA), sobretodo evitar las quemaduras solares. Es muy importante evitar esta irradiación durante la infancia.
- La prevención secundaria consiste en realizar un diagnóstico precoz. Por esto, es recomendable que las personas que tengan "pecas" que hayan hecho alguna clase de cambio, tengan alguna peca que sea completamente diferente del resto o cumplan la denominada regla ABCD pidan consulta al médico.
Estadificación del Melanoma
La estadificación del melanoma puede resultar muy compleja.
La estadificación del melanoma es compleja, pero crucial.
El melanoma está en el estadio IIIB cuando: Los melanomas en estadio IIIB varían en tamaño, ubicación y si se han diseminado. No podemos ver el tumor primario o no sabemos dónde comenzó. La profundidad de Breslow del tumor es de 1 milímetro o menos (con ulceración) o de 2 milímetros o menos (sin ulceración). La profundidad de Breslow del tumor es de 1.1 a 2 milímetros (con ulceración) o de 2.1 a 4 milímetros (sin ulceración).
El melanoma está en el estadio IIIC cuando: Los melanomas en estadio IIIC varían en tamaño y ubicación, y si se han diseminado. No podemos ver el tumor primario o no sabemos dónde comenzó. La profundidad de Breslow del tumor es inferior a 2 milímetros (con o sin ulceración) o no superior a 4 milímetros (sin ulceración). El cáncer está en 1 ganglio linfático. Hay tumores satélite, tumores en tránsito o ambos. Está en 2 o más ganglios linfáticos, en ganglios linfáticos que están unidos, o ambos. Hay tumores satélite, tumores en tránsito o ambos. La profundidad de Breslow del tumor es de 2.1 milímetros, pero menos de 4 milímetros (con ulceración) o más de 4 milímetros (sin ulceración). Hay cáncer en 4 o más ganglios linfáticos, en ganglios linfáticos que están unidos, o ambos. Hay tumores satélite, tumores en tránsito o ambos. La profundidad de Breslow del tumor es mayor a 4 milímetros (con ulceración). O bien, hay tumores satélite, tumores en tránsito o ambos. La profundidad de Breslow del tumor es mayor a 4 milímetros (con ulceración).
Cuando su médico le dice que tiene melanoma en etapa 0, puede ser aterrador. Sin embargo, es importante que aproveche el tiempo que pase con su médico para aprender todo lo que pueda sobre su cáncer. Las siguientes preguntas son las que puede hacerle a su médico. Recuerde que SIEMPRE está bien pedirle a su médico que repita o aclare algo que dijo para que pueda comprenderlo mejor.
El contenido que se proporciona en este documento es información general. CÓDEX: ES-NON-03584.