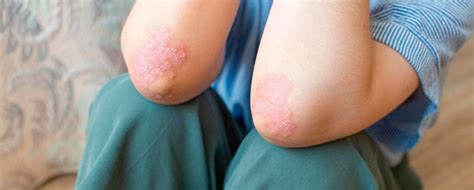
La psoriasis es una enfermedad inflamatoria crónica de la piel que afecta a millones de personas en todo el mundo. Se manifiesta en forma de placas de distinto grosor y tamaño rojizas, con descamación en superficie que pueden tener picor asociado. Es una enfermedad crónica de causas inmunológicas que físicamente se caracteriza por la aparición en la piel de unas placas rojas y descamativas.
La psoriasis es una patología frecuente que afecta a la piel y en ocasiones también a las articulaciones (artritis psoriásica). Se trata de una enfermedad crónica que cursa en brotes, por lo que el objetivo de los diferentes tratamientos son el control de dichos brotes y de la inflamación para que afecte e impacte en la menor medida posible a la calidad de vida del paciente que la sufre.
La enfermedad y sus estigmas visibles pueden coartar la vida social y privada. Desde el punto de vista emocional, la visibilidad de las lesiones cutáneas puede generar incomodidad, afectando la autoestima y provocando estrés emocional. Esta carga psicológica puede influir en las relaciones personales y sociales, intensificando el impacto global de la enfermedad.
Es fundamental buscar atención médica y tratamiento adecuado para controlar los síntomas de la psoriasis y minimizar tanto las consecuencias físicas como emocionales de esta condición cutánea crónica.
¿A qué especialista debo acudir?
Lo mejor es acudir a tu dermatólogo especialista en psoriasis. El dermatólogo es el especialista adecuado para diagnosticar y gestionar las enfermedades que afectan a la piel. Te explicará las recomendaciones generales, de hidratación y cuidado de la piel que conseguirán que mejores, además de pautarte tratamiento en caso de ser necesario.
Debido a que es una enfermedad multisistémica y a que la puerta de entrada al sistema sanitario suele ser a través de Atención Primaria, se requieren buenas destrezas del médico de familia para su correcto y temprano abordaje y la detección de las comorbilidades asociadas, así como tener criterios claros de derivación a Dermatología y de interconsulta entre ambos.
Causas y factores de riesgo
La causa de la aparición de lesiones de psoriasis es muy compleja. Aunque la psoriasis puede parecer que aparece de forma repentina, en realidad suele haber una predisposición genética que se activa por factores como el estrés, infecciones o cambios hormonales. Esto es especialmente notorio en las formas bruscas como la psoriasis en gotas o cuando la psoriasis se inestabiliza.
No es hereditaria directa, esto es que porque tu padre o tu madre estén afectados de la enfermedad no significa que va vayas a padecer. Se puede heredar genéticamente la predisposición a tener placas de psoriasis, pero el mecanismo no es tan sencillo.
Las principales causas que pueden desencadenar esta enfermedad son genéticas, inmunológicas, medioambientales o psicológicas. En los últimos años se ha descubierto que lo más importante en el desarrollo de las lesiones de psoriasis son los fenómenos inflamatorios mediados por los linfocitos T.
Tipos de psoriasis
Existen diferentes tipos de psoriasis, cada uno con características y síntomas específicos:
- Psoriasis en placas: Es el tipo más común, afectando a 8 de cada 10 casos. Las placas de color rojo o rosáceo aparecen en cualquier área del cuerpo y están cubiertas por escamas blancas.
- Psoriasis en el cuero cabelludo: También muy común, presenta síntomas idénticos a la psoriasis en placas.
- Psoriasis guttata (en gotas): Afecta sobre todo a niños y adolescentes, manifestándose en forma de pequeños puntos rojos escamosos que se asemejan a gotas de agua salpicadas por el tronco y extremidades.
- Psoriasis invertida o flexural: Menos común, aparece en las axilas, las ingles, o en los pliegues de la piel alrededor de los genitales y los glúteos. Se presenta con placas de color rojo intenso alrededor de los pliegues de la piel, y aunque apenas tiene escamas si pueden aparecer grietas en sus bordes.
- Psoriasis pustulosa: Afecta a menos de un 5% de los casos y suele aparecer como consecuencia de la ingesta de determinados fármacos o por haber interrumpido de forma brusca el tratamiento de la enfermedad.
- Psoriasis ungueal: Afecta a las uñas, tanto de las manos como de los pies que sufren alteraciones.

Diagnóstico
Lo primero que nos hace pensar que sufrimos psoriasis son los síntomas anteriormente señalados. Al ser una enfermedad de diagnóstico eminentemente clínico, nos fijaremos en las características de las lesiones: color, forma y palpación. No olvidaremos la inspección de toda la superficie corporal, incluidas las uñas y el cuero cabelludo; si hay molestias en la región anogenital, también se debe explorar.
El diagnóstico generalmente se realiza mediante observación clínica. Ante cualquier alteración en tu piel o síntoma de los citados debes acudir a la consulta de un dermatólogo para que pueda realizarte una valoración y diagnosticar la posible enfermedad y en qué fase se encuentra.
Tratamientos disponibles
La psoriasis en sentido estricto no se cura, se trata. La psoriasis no tiene cura definitiva, pero sí se puede controlar muy bien. Los tratamientos y recomendaciones del dermatólogo ayudan a reducir los brotes y a mejorar el estado de la piel a largo plazo. El tratamiento se adapta a cada paciente según el tipo y la gravedad de la enfermedad.
Respecto al tratamiento de la psoriasis, contamos con diversas herramientas terapéuticas que van orientadas a disminuir la inflamación de la piel y el grosor o infiltración de las placas, a través bien de tratamiento tópico cuando la extensión no es muy grande o los brotes no son muy frecuentes, o bien oral en casos más extensos o más graves.
El tratamiento de la psoriasis (ya sea tópico, sistémico o biológico) debe ser personalizado para cada paciente. Deben tenerse en cuenta distintos aspectos del paciente como la edad, el sexo, los hábitos, los antecedentes patológicos, el tipo de psoriasis y los tratamientos realizados previamente.
No existe un tratamiento para curar la psoriasis y tampoco para prevenirla, pero sí que existen fármacos y técnicas complementarias como la fototerapia (Láser Exciplex) que han resultado muy beneficiosas para el control de la enfermedad.
Tratamientos tópicos: Estos incluyen cremas y ungüentos con corticosteroides, vitamina D o retinoides.
Medicamentos sistémicos: En casos más graves, los medicamentos orales o biológicos pueden ser necesarios.
Algunos tratamientos naturales, como el uso de aloe vera, baños de avena o aceites esenciales, pueden aliviar temporalmente los síntomas. Sin embargo, siempre es recomendable consultar a un dermatólogo antes de probar estos tratamientos para evitar reacciones adversas.
Adicionalmente, la fototerapia está basada en la fotobiología que es el estudio y análisis de la interacción de la luz sobre los tejidos cutáneos. La acción directa sobre las zonas de piel afectadas con luces ultravioleta A y B y la radiación de una plataforma médica-láser específica producen una disminución de la inflamación de la placa psoriásica. Con una serie de sesiones pautadas y un tratamiento reglado conseguiremos el blanqueamiento de las placas de psoriasis.
Estos medicamentos se denominan terapias biológicas. El efalizumab actúa inhibiendo la activación del linfocito T. El infliximab es otro medicamento biológico con accion anti-TNF para el tratamiento de la psoriasis moderada y grave. Es el fármaco biológico más efectivo para la psoriasis.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
Recomendaciones generales y cuidados
Existen muchas aproximaciones para hidratar la piel con psoriasis. Si lo que buscamos es comodidad, aliviar el picor e hidratar la piel podemos utilizar bases de petrolatum, ceramidas o vaselinas. Si las placas están muy gruesas o con escamas se puede añadir urea entorno al 10% o salicílico al 5%. Se llaman queratolíticos y buscan retirar las escamas.
Una duda frecuente, el lavado debe ser diario, para retirar las escamas con suavidad y sin frotar las lesiones. Lo ideal es no frotar las lesiones ya que podrían irritarse o inflamarse. Puedes utilizar geles o jabones hidratantes o en bases oleosas, llamados syndets. Lava las placas con suavidad para retirar las escamas sin traumatizarlas.
No todas las formas de psoriasis mejoran en verano, aunque sí la mayoría. Los baños de mar son beneficiosos en la mayoría de los pacientes con psoriasis, se conoce como climatoterapia, ya que influye la humedad, las sales del mar y la exposición al sol en una combinación beneficiosa.
En muchas personas, una exposición moderada al sol mejora las lesiones de psoriasis. El Sol es nuestro gran aliado para combatir el Psoriasis.
Fumar empeora la psoriasis, y dejar de fumar la mejora. Disponemos de evidencias de que el ejercicio aeróbico moderado, al menos 30 minutos 3 veces en semana es beneficioso para los pacientes con psoriasis.
Hay estudios de la dieta en la psoriasis, resumiría las recomedadiones de forma general en la dieta Mediteranea, rica en frutas, verduras y pescados, especialmente los azules. La dieta mediterránea es la que más evidencias tiene de mejorar la psoriasis como patrón dietario global. Una dieta equilibrada, rica en frutas, verduras y ácidos grasos omega 3, puede contribuir al bienestar general de la piel. Evitar alcohol y ultraprocesados también puede ser beneficioso en algunos pacientes.
Además, se ha identificado una alta proporción de factores de riesgo cardiovascular en adultos con psoriasis: hipertensión arterial, hipercolesterolemia, diabetes y enfermedad renal crónica.
Abordar los factores de riesgo cardiovascular y otras patologías asociadas: se ha identificado una alta proporción de factores de riesgo cardiovascular en adultos con psoriasis: hipertensión arterial, hipercolesterolemia, diabetes y enfermedad renal crónica13.
El 30 % de los pacientes con psoriasis pueden padecer artritis psoriásica y se han identificado incluso características clínicas que podrían identificar a los pacientes con mayor riesgo de padecerla, como la afectación de las uñas; los pliegues cutáneos; el cuero cabelludo; el subtipo eritrodérmico, en placas o pustuloso; la afectación de codos y rodillas; la mayor gravedad; la hipertensión arterial; la diabetes de tipo 2; la enfermedad coronaria; y la edad temprana o avanzada14.
La psoriasis tiene un fenómeno que los dermatólogos llamamos Koebner. Este fenómeno consiste en que, no siempre, pero en las zonas de piel lesionada, por un traumatismos o una herida, pueden al curar, aparecer lesiones de psoriasis.
Conceptos importantes
- ¿La psoriasis es contagiosa? No, la psoriasis nunca es contagiosa. Las personas del entorno del paciente deben saber que no pueden contraer la enfermedad en contacto con un psoriásico. No, no lo es. La psoriasis no es infecciosa ni es contagiosa.
- ¿Puedo ir a la piscina si tengo psoriasis? Si, si puedes acudir a la piscina si tienes psoriasis.
- Curso de la enfermedad: La psoriasis en sentido estricto no se cura, el paciente puede mantener la predisposición a tener lesiones. Puede seguir un curso en brotes, con épocas de empeoramiento y etapas de remisión. La predisposición a tener placas de psoriasis es persistente, la psoriasis pasa por épocas de empeoramiento y de remisión. La evolución de la psoriasis es imprevisible, caprichosa y caótica, aunque siempre es benigna. Evoluciona en forma de brotes cuya duración varía de algunas semanas a algunos meses. Entre los brotes, las placas desaparecen total o parcialmente, e incluso a veces parece que la persona se ha curado completamente.
Es importante recordar que cada caso de psoriasis es único, por lo que el tratamiento debe ser personalizado. La psoriasis es una enfermedad inflamatoria crónica de la piel de etiología actualmente poco conocida, asociada con frecuencia a otras enfermedades autoinmunes ―principalmente artritis― y a otras comorbilidades y estilos de vida.