El eczema es un concepto genérico que engloba una serie de afecciones cutáneas que se presentan en la piel con hinchazón, acompañadas de enrojecimiento, irritación y picazón. La piel parece hervir, significado etimológico de la palabra eccema, que procede del griego y cuyo significado es “ebullición”.
El eczema es un tipo de afección no contagiosa, por lo que no puede transmitirse de unas personas a otras. Existen varios tipos de eczemas que pueden clasificarse por sus diferentes formas, siendo los síntomas generales los mencionados en líneas anteriores: rojeces, picazón, aparición de zonas escamosas e hinchazón.
Ya en papiros del Antiguo Egipto se han encontrado referencias de esta enfermedad, así como en textos del imperio Chino. Posteriormente se han descrito en la historia casos en relación con el uso de remedios naturales a base de plantas medicinales.
Remedios caseros para la dermatitis
Síntomas Principales del Eczema
Cada piel reacciona a los agentes externos de una manera muy diferente, por ello, los síntomas de los eczemas pueden ser muy variados. Los más comunes suelen ser:
- Piel seca.
- Picazón, que puede agravarse por la noche.
- Manchas de color rojo o marrón grisáceo.
Al tratarse de una afección crónica que aparece normalmente en la infancia y puede durar hasta la edad adulta, las personas que lo sufren suelen tener la piel más sensible a los agentes externos.
La primera manifestación clínica del eccema es el prurito, de intensidad variable, desde un ligero escozor o quemazón a un picor intensísimo. En cuanto a las lesiones, su morfología va depender del momento evolutivo.
En las formas agudas predomina la vesiculización y exudación. El comienzo suele ser un eritema y edema, localizado en forma de máculas o pápulas aisladas más o menos difuso. Vesículas pequeñas y agrupadas es la forma más frecuente de presentación de éstas, aunque en ocasiones también aparecen ampollas grandes, incluso con contenido hemático. En otras ocasiones no aparecen vesículas o éstas son tan pequeñas que no se aprecian a simple vista y es necesario utilizar una lupa para verlas. La rotura de las vesículas, dará lugar a un exudado y a la formación de costras.
En las formas crónicas hay más descamación y liquenificación con engrosamiento de la piel. En las placas de liquenificación pueden apreciarse pliegues cutáneos marcados y formarse fisuras o grietas. En las formas crónicas son también frecuentes las lesiones por rascado, el eritema y alteraciones en la pigmentación.
Aunque todas las lesiones, en mayor o menor grado, pueden presentarse simultáneamente, desde un punto de vista práctico, se pueden diferenciar tres fases o estadios: eccema agudo, subagudo o crónico, que en la clínica se corresponden con la forma de presentarse algunos de los eccemas más frecuentes.
Posteriormente, las vesículas se pueden romper y dejar fluir un contenido pegajoso que llegará a formar costras al secarse. En la forma subaguda las lesiones tienen una mayor duración temporal.
¿Dónde aparece el eczema?
Las zonas afectadas por el eczema son diferentes en niños (pliegues de codos y rodillas, mejillas...) y adultos (rostro y manos).
Todas las partes del cuerpo pueden verse afectadas por un eczema.
- El eczema en el vientre puede desarrollarse durante los primeros meses de vida y a menudo se extiende por toda la zona. También puede quedarse muy localizado, en el ombligo por ejemplo.
- En los brazos, el eczema afecta a las caras externas y curvadas o, por contra, puede afectar a todas las zonas de pliegue, especialmente en el codo y la muñeca.
- Otras zonas, como la espalda, los pies o las piernas, pueden verse afectadas por el eczema. Aunque las placas son menos perceptibles en estas zonas, el picor y las molestias siguen estando presentes.
- En caso de eczema en los párpados o palpebral, así como de eczema de las manos, la superficie afectada es muy pequeña, pero resulta muy visible y resulta difícil convivir con él a diario.
- El eczema afecta habitualmente al rostro y el cuello, en especial en los adultos. En estos casos la desazón es muy grande y a veces cuesta sostener la mirada de los demás. La nuca y las orejas también pueden verse afectadas.
- El eczema alrededor de la boca es muy común, tanto en niños como en adultos.
- Por último, el eczema del cuero cabelludo debe examinarse en busca de afecciones asociadas, como la dermatitis seborreica o la psoriasis.
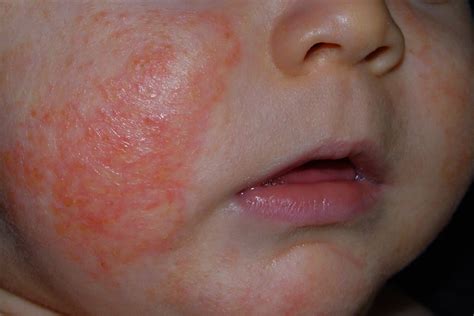
Tipos de Eczemas
La clasificación habitual de los tipos de eczema se relaciona con las causas y mecanismos que los producen. Los eccemas considerados de origen alérgicos son la dermatitis atópica y la dermatitis de contacto. Hay dos tipos principales:
- Eczemas atópicos
- Eccemas de causa alérgica
Eccemas Atópicos
El eczema atópico es una afección cutánea de origen genético que aparece con brotes de eccema causando rojeces y lesiones descamativas, localizadas normalmente entre las zonas donde se flexionan las articulaciones, es decir, donde se flexiona el codo, tobillos, muñecas o en las piernas en la parte de detrás de las rodillas. También se puede dar en el cuero cabelludo.
Este tipo de eczema es una forma de expresión cutánea de la piel atópica, es decir una piel hipersensible al medio que le rodea. Suele asociarse a episodios de rinitis o asma.
La dermatitis atópica es una enfermedad que afecta directamente a la capa superior de la piel, causando una extrema deshidratación acompañada de enrojecimiento, mucha picazón y a veces hasta descamación.
El eccema atópico puede aparecer a los pocos meses de vida y en estos casos lo hace en el cuero cabelludo, la cara y la zona del pañal.
En la mayoría de los casos, cuando llega la pubertad el eccema atópico desaparece quedando únicamente sequedad cutánea, y en alguna ocasión otras manifestaciones de atopia -urticaria, rinitis alérgica, asma, etc.-.
¿De dónde viene el eczema atópico?
Las causas de la dermatitis atópica son genéticas y, casi siempre, hereditarias. La disfunción de la piel (barrera cutánea) provoca sequedad cutánea (xerosis) e inflamación. Menos protegida, la piel es más reactiva al entorno. Además, los factores externos (estrés, alérgenos, etc.) pueden debilitar la piel atópica y desencadenar un brote.
¿Quiénes son los más afectados?
La dermatitis atópica evoluciona con la edad. En el 85 % de los casos, comienza antes de los 5 años. Se observa con mayor frecuencia en bebés de tan solo 3 meses de edad, y persiste hasta los 7 años, con una posibilidad de mejora en torno a los 2 o 3 años de edad. Los brotes desaparecen después de los 7 años en la mayoría de los casos. Los brotes son cada vez menos graves y frecuentes, y terminan por cesar... A los 10-11 años, muchos niños ya no sufren eczema. A veces, en el mismo periodo, pueden aparecer otras reacciones atópicas, como el asma.
La dermatitis atópica en adultos es poco común, pero puede persistir desde la infancia.
Eccemas de Causa Alérgica
Los eccemas de causa alérgica son las dermatitis atópica y la dermatitis de contacto. Es una reacción inflamatoria producida por agentes externos que contactan con la piel, habitualmente por contacto directo, aunque también se puede desencadenar por contactos indirectos.
Por el contrario, el eccema alérgico de contacto aparecerá solamente en aquellos pacientes sensibilizados -alérgicos- a una sustancia concreta -alergeno-, que presentarán las lesiones cutáneas cada vez que se expongan a él. Es necesario un periodo de sensibilización previo -contacto con la sustancia problema- antes de desarrollar el eccema alérgico de contacto.
En el control de estas dermatitis es muy importante evitar aquellas sustancias responsables de la reacción.
La dermatitis de contacto afecta más a las mujeres cuando se asocia a una mayor exposición desde la infancia a sustancias u objetos de uso externo (bisutería, -que incluye pendientes-, cosméticos y perfumes), así como a sustancias utilizadas por motivos culturales y profesionales (peluquería, enfermería, personal de limpieza).
La afectación de la dermatitis alérgica de contacto es menor durante la infancia debido a que la piel es menos reactiva y su exposición a los agentes externos es menor. A partir de los 10 años, se produce un incremento de casos debido al uso de ropa, calzado, cosméticos, perfumes y tatuajes temporales.
La forma más habitual de desarrollo de una dermatitis de contacto es la exposición directa sobre la piel de la sustancia alergenizante, que produce una reacción inflamatoria en la zona afectada y que, en ocasiones, puede sobrepasar esa zona inicial al extenderse la lesión. Asímismo y de forma simultánea y ocasional, aparecen lesiones en zonas donde anteriormente ya se había producido una reacción frente a la misma sustancia, a modo de recuerdo (memoria) que la piel guarda de ello.
Es difícil distinguir una dermatitis de contacto irritativa de una de tipo alérgico, ya que en muchas ocasiones, las sustancias que desencadenan estas reacciones lo hacen a través de ambos mecanismos.
En determinadas ocasiones se producen reacciones cutáneas generalizadas relacionadas con las comidas que contienen la sustancia a la que un individuo es alérgico o asociadas a medicamentos administrados por vía oral o inyectados.
En ocasiones el eccema no se relaciona directamente por el contacto directo con la sustancia que lo causa. Puede ser debido a que con las manos, y sin darnos cuenta de ello, nos tocamos accidentalmente otras zonas del cuerpo (cara, cuello, zona genital) y es justamente en estas zonas donde se produce la reacción.
La dermatitis connubial o parental se produce cuando la fuente de exposición es por el contacto con la pareja o hijos que han estado en contacto con la sustancia a la que el individuo es alérgico y por la proximidad inducen la reacción alérgica.
La fotodermatitis es otra variante en donde, además del contacto de la sustancia alérgica con la piel, precisa para desencadenarse una exposición a la luz solar que lo estimule. Es frecuente asociarla al hecho de tocar algunas plantas, cremas con filtros solares y algunos medicamentos, especialmente los antiinflamatorios.
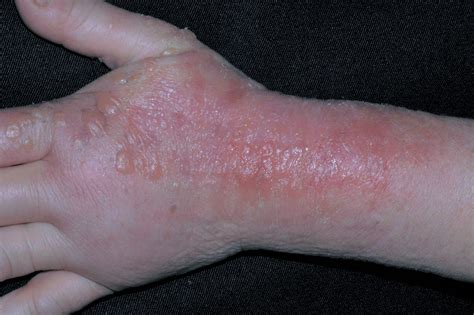
Sustancias que pueden provocar dermatitis de contacto
Las sustancias que pueden provocar una dermatitis de contacto son innumerables. Se han conseguido estudiar unas 5.000 sustancias diferentes.
- El níquel es, con diferencia, la sustancia que más causa estas alergias de contacto, tanto en niños como en adultos, y afecta, principalmente, al sexo femenino debido al uso precoz de pendientes y bisutería, aunque en los últimos años esta cifra se ha incrementado en el hombre por las perforaciones corporales (piercing).
- El cobalto es otro metal de relativa importancia como causante de dermatitis de contacto. Suele ir con mucha frecuencia asociado al níquel en las aleaciones.
- El cromo es un metal muy ubicuo y una causa importante de dermatitis de contacto asociado con el trabajo en la construcción y en especial con el manejo de cemento que contiene cromo como impureza.
- El mercurio es otro metal importante asociado a las dermatitis de contacto. Fue el primero que se estudió en las pruebas de parches en 1896.
- Los cosméticos son compuestos utilizados sobre la superficie corporal y el cuero cabelludo cuyo objetivo es limpiar, embellecer, aumentar el atractivo o modificar la apariencia.
- Los conservantes son sustancias químicas que se añaden a los cosméticos y otros productos y cuya finalidad es inhibir el crecimiento de microorganismos o retrasar la degradación química del producto.
- Parafenilendiamina (PPD): es una sustancia química sintética empleada principalmente en los tintes oscuros para el cabello y en prendas de vestir.
- Goma natural: además del látex, llevan otra serie de sustancias químicas que pueden producir dermatitis; se denominan acelerantes del caucho y le aportan resistencia y elasticidad.
- Medicamentos: los fármacos que se aplican sobre la piel (tópicos) como cremas, pomadas, ungüentos, lociones o que pueden entrar en contacto accidentalmente con ella, como los colirios, pueden producir eccemas.
- Plantas: son una causa poco frecuente de dermatitis, aunque los datos al respecto varían según los diferentes países europeos.
- Metacrilatos y acrilatos: son sustancias químicas de uso muy habitual. Se ha registrado un incremento en reacciones con ellos en relación con su uso en uñas artificiales tanto en clientes como en esteticistas que los manejan.
- Colorantes derivados en gran parte de la PPD, son una causa emergente de dermatitis de contacto.
Diagnóstico del Eczema
El diagnóstico de sospecha de cada uno de los eccemas se tiene que hacer mediante la historia clínica. En la mayoría de los casos, el diagnóstico es clínico, es decir, el dermatólogo diagnostica la enfermedad después de observar las lesiones.
En primer lugar, se hará una historia clínica detallada intentando encontrar pistas sobre los causantes en relación con el trabajo, las aficiones, medicación empleada u otros posibles desencadenantes, los sitios de afectación y la evolución de las lesiones en el tiempo y en diferentes localizaciones.
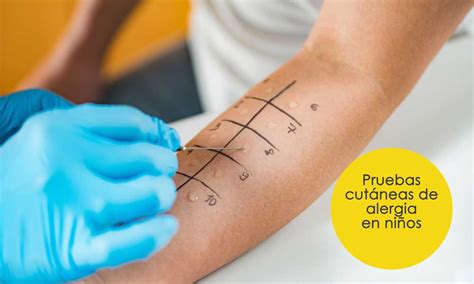
En caso de sospecha de una dermatitis alérgica de contacto se realizarán pruebas con las sustancias que con mayor frecuencia producen alergia (batería estándar) y que varían según el país donde se realizan.
Para su realización se diluyen las sustancias objeto de estudio a una baja concentración y en un medio idóneo (vehículo) que permita su distribución homogénea y una buena penetración en la piel.
Los parches se suelen colocar en la parte superior de la espalda y ocasionalmente en los brazos. La oclusión del parche se mantendrá durante 48 horas. Se debe evitar que se mojen, así como la sudoración profusa, el rascado y la exposición solar.
Al cabo de estas 48 horas se retiran y se comprobará si se ha producido alguna reacción, tras lo cual se dejará la piel sin cubrir otras 24-48 horas. Se volverá a revisar la piel, para comprobar si alguna sustancia ha producido una reacción cutánea de tipo eccematoso.
Existen productos químicos que detectan la presencia de metales (níquel, cobalto) en bisutería, herramientas u otros objetos sospechosos que lo puedan contener.
Tratamiento del Eczema
Una vez que se ha realizado el estudio y se han detectado algunas pruebas positivas, se deberían evitar las sustancias implicadas. Se explicarán de forma verbal y por escrito el nombre de estas, así como aquellos otros nombres con los que pueden figurar en las etiquetas. Se informará de aquellos productos en los que es más habitual que estén presentes, así como productos alternativos en cosméticos y medicamentos que se precisase en un futuro. Hay que valorar los componentes que figuran en las etiquetas, puesto que pueden variar en el tiempo, o la información suministrada tanto por escrito como por vía informática no ser correcta o no estar actualizada.
Es importante mantener nuestra piel hidratada para que cumpla correctamente su función protectora ante los agentes externos y evitemos con ello los molestos síntomas que acompañan la piel seca, los brotes de piel atópica y otro tipo de eczemas. Para eso debemos incluir en nuestra rutina cremas emolientes que nos ayuden a prevenir o tratar la atopía. Es esta una práctica que debe hacerse a cualquier edad, pero si hablamos de piel atópica hay que decir que los bebés suelen ser los más afectados: la gran sensibilidad que presenta su piel les hace vulnerables ante cualquier agente externo.
Para tratar la inflamación se emplean los corticoides tópicos, ajustando su potencia antiinflamatoria según las regiones anatómicas afectadas y la gravedad de los síntomas. Se administrarán una o dos veces al día, durante un tiempo, sin que se superen los 15 días, y se aplicará una pequeña cantidad que forme una capa fina y dando un pequeño masaje que favorezca su penetración en la piel. En las fases agudas se emplearán formulaciones de crema, gel y espuma; en las fases subagudas pomadas, y en los casos de intensa liquenificación (engrosamiento de la piel quedando una superficie áspera y seca) son útiles los ungüentos.
El cuidado de la piel, cambiar tus hábitos y la paciencia son un buen aliado para ayudar a cuidar la piel con eczema o dermatitis, ya que es una condición crónica y difícil de combatir que puede causar problemas con frecuencia. Para este último consejo lo recomendable es usar jabones suaves o neutros.
Además de los emolientes, existen otras formas de tratamiento de la dermatitis atópica.
Tratamientos tópicos: Uso de corticosteroides sobre la piel durante un periodo limitado de tiempo.
Tratamiento sistémico: Consiste en tomar corticosteroides por vía oral en los casos graves. Cuando hay eccemas sobreinfectados, a veces se debe tomar un tratamiento antibiótico.
Emolientes: Un aliado en el tratamiento del Eczema
Los emolientes son un tipo de sustancias compuestas por moléculas lipofílicas e hidrofílicas que puedes aplicar para recuperar la función de barrera de la piel. Los tratamientos con emolientes aportan flexibilidad y sensación de confort, reforzando la suavidad y calmando molestos síntomas como las rojeces, descamación, sarpullidos e incluso quemaduras.
Por ello, en situaciones en las que la barrera cutánea se ve afectada, una crema para la dermatitis atópica formulada con ceramida, sustancia natural emoliente, puede ayudar a aliviar síntomas como el picor, la irritación y la hinchazón.

¿Cómo Convivir con el Eczema a Diario?
Vivir con el eczema a diario no es fácil. Algunos sencillos hábitos pueden mejorar el estado de la piel y, al mismo tiempo, la calidad de vida. Por ejemplo, hay una serie de trucos que permiten reducir el picor: se basan principalmente en el uso del frío, pero también pueden consistir en mantener las manos ocupadas, entre otras cosas, con una pelota de espuma. Es importante evitar rascarse para reducir el riesgo de sobreinfección y cicatrices.
La higiene y el cuidado de la piel, es decir, lavar suavemente la zona y luego hidratarla, debe convertirse en un acto cotidiano. La adaptación del entorno no debe convertirse en algo demasiado estricto o costoso, pero hay que usar el sentido común: pasar el aspirador regularmente, usar ropa con fibras naturales, elegir un detergente hipoalergénico y reducir el uso de suavizantes.
El tratamiento médico y la aplicación de sencillas medidas de higiene permiten limitar el número de episodios y mejorar la calidad de vida.
Tabla Resumen de Tipos de Eccema y sus Características
| Tipo de Eccema | Causa Principal | Síntomas Comunes | Tratamiento |
|---|---|---|---|
| Atópico | Genética, factores ambientales | Rojez, picazón, descamación en pliegues | Emolientes, corticoides tópicos, evitar irritantes |
| De Contacto Alérgico | Reacción a alérgenos (níquel, cosméticos) | Rojez, picazón, vesículas en contacto con alérgeno | Evitar alérgenos, corticoides tópicos |
| De Contacto Irritativo | Irritantes (químicos, jabones) | Rojez, escozor, sequedad en contacto con irritante | Evitar irritantes, emolientes |