Una queratosis actínica es una mancha áspera y escamosa en la piel que se presenta después de años de exposición al sol. También conocida como queratosis solar, una queratosis actínica se desarrolla lentamente y, por lo general, aparece por primera vez en personas mayores de 40 años.
Puedes reducir el riesgo de padecer esta afección de la piel minimizando tu exposición al sol y protegiendo la piel de los rayos ultravioleta (UV). Si no se trata, el riesgo de que las queratosis actínicas se conviertan en un tipo de cáncer de piel llamado carcinoma de células escamosas es aproximadamente del 5 al 10 por ciento.

¿Qué es la Queratosis Actínica?
La queratosis actínica (QA) o queratosis solares son lesiones que aparecen en la piel como consecuencia de la exposición frecuente o intensa a los rayos UV procedentes del sol o de fuentes artificiales como las cabinas de bronceado. Estas manchas son una de las manifestaciones típicas del fotoenvejecimiento cutáneo.
La queratosis actínica es una de las lesiones cutáneas precancerosas más frecuentes que nos encontramos en consulta dermatológica. Aparece como consecuencia del efecto que produce la acumulación del daño celular inducido por la radiación ultravioleta en la piel a lo largo de los años.
En la clínica abordamos este tipo de lesiones desde una perspectiva integral: diagnóstico precoz, tratamiento individualizado y, sobre todo, un enfoque en la prevención, que incluye también el seguimiento y la educación del paciente. Con el fin de que sepas identificarlo a tiempo, en este artículo te cuento todo lo que necesitas saber.
La queratosis actínica puede ser la primera etapa en el desarrollo de un cáncer de la piel y, por consiguiente, se la considera una condición precancerosa de la piel. La queratosis actínica evoluciona lentamente, durante años, y suele aparecer en la cara, las orejas, cuero cabelludo, el cuello, dorso de las manos y de los antebrazos, y en los labios. Su aspecto es plano en la piel de la cabeza y del cuello, y un poco abultado en los brazos y las manos. A menudo, la persona presenta más de una lesión de queratosis actínica. Las lesiones no suelen poner a riesgo la vida si se las detecta y trata en las primeras etapas.
La exposición al sol es la causa de casi todas las queratosis actínicas. El daño que provoca el sol en la piel es acumulativo, de modo que la más breve exposición se suma a todas las que se experimenten en la vida desde la infancia.
Algunos cálculos indican que una de cada seis personas desarrollará una queratosis actínica a lo largo de su vida.
Síntomas de la Queratosis Actínica
La queratosis actínica varía en el aspecto. Suele manifestarse como pequeños parches de piel seca, ásperos y rugosos al tacto, cubiertos por escamas o costras, cuyas dimensiones oscilan desde un simple punto hasta los dos centímetros y medio de diámetro. El color puede ser muy variado, desde un tono rojizo, tostado, plateado, rosa, carne o mostrar una combinación de colores.
Igualmente, la queratosis actínica puede aparecer como una mancha plana ligeramente elevada o como un cuerno o protuberancia en la capa superior de la piel. En ocasiones, puede formarse una superficie dura, similar a una verruga, y también es posible que aparezca prurito, ardor y, en raras ocasiones, sangrado espontáneo.
Es una afección que puede manifestarse de formas muy diversas y, en fases iniciales, sus síntomas pueden pasar fácilmente desapercibidos. Muchos pacientes acuden a consulta después de meses -o incluso años- conviviendo con estas lesiones. De hecho, es muy común caer en el error de confundirla con “piel seca”, “caspa en el cuero cabelludo” o pequeñas irritaciones.
En fases avanzadas, lesiones más gruesas o de superficie costrosa. Las queratosis actínicas pueden tener una superficie hiperqueratosica, e incluso convertirse en verdaderos cuernos cutáneos (superficie muy gruesa de queratina que se ve a simple vista). Las queratosis actínicas no suelen producir síntomas importantes, por ello las lesiones dolorosas suelen asociar un peor pronóstico.
Signos comunes de la queratosis actínica:
- Placas ásperas o rugosas.
- Manchas rosadas, rojizas o marrones de pequeño tamaño.
¡¡IMPORTANTE!! Si una lesión cutánea presenta sangrado, ulceración, rápido crecimiento o cambio de color, podría indicar que está evolucionando a un carcinoma de células escamosas. En este caso, es imprescindible acudir al dermatólogo para una evaluación.
Causas y Factores de Riesgo
La queratosis actínica se produce a causa de la exposición frecuente o intensa a los rayos ultravioleta del sol o a las camas solares. Con el tiempo, la radiación UV provoca alteraciones en el ADN de las células que se encuentran en la epidermis, comenzando estas a crecer de manera anómala.
Tal y como hemos mencionado anteriormente, la exposición al sol es la causa principal. Pero, ¿qué factores nos hacen sospechar que tengamos más riesgo de padecerlas?
- Exposición repetida sin protección solar adecuada (actividades profesionales o de ocio). No es necesario haber tenido quemaduras graves para desarrollarlas. La realidad es que incluso pequeñas exposiciones diarias -caminar, conducir, o practicar deporte al aire libre- pueden generar daño actínico si la piel no está adecuadamente protegida.
- Piel clara. La genética tiene un papel determinante. Las personas con piel clara (fototipos I y II) presentan menor producción de melanina, pigmento que actúa como barrera natural frente a la radiación UV.
- Edad avanzada.
- Inmunosupresión.
- Residencia en zonas de alta irradiación.
- Consumo de fármacos fotosensibilizantes.
Este conjunto de circunstancias fomenta la aparición del “daño actínico”. Esto es la presencia de células anómalas en áreas cutáneas expuestas de forma crónica.
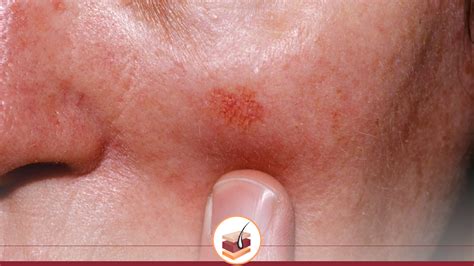
Ejemplo de queratosis actínica en la piel.
Todos podemos desarrollar queratosis actínica.
Evolución de la Queratosis Actínica
Su evolución no es lineal en todos los pacientes. Su comportamiento dependerá de los factores anteriormente mencionados.
- Permanecer estable durante meses o años. En muchas situaciones, la afección se mantiene durante largos periodos de tiempo. Es posible que esto genere una falsa sensación de seguridad.
- Crecimiento o desarrollo de lesiones nuevas sobre ella. Estos cambios indican que la lesión está progresando.
Solo en un pequeño porcentaje, las queratosis actínicas evolucionan hacia un carcinoma epidermoide. Esta es la razón por la que dicha afección se considera una lesión precancerosa. Aunque no con todas pasa, existe un porcentaje -variable según el paciente y su riesgo individual- que puede transformarse en un carcinoma epidermoide (CEC).
Durante mucho tiempo, se han considerado estas manchas como lesiones precancerosas que, si no se tratan, pueden evolucionar en algunos casos a un carcinoma escamoso invasivo. Sin embargo, durante los últimos años, los avances en la investigación han llevado a muchos expertos a considerar las queratosis actínicas como carcinomas escamosos in situ por sí mismos. Esto significa que hay células cancerosas, pero que se encuentran solamente en la capa más superficial de la piel.
Las lesiones pueden desaparecer espontáneamente, persistir sin cambios, o, como se ha comentado, evolucionar a carcinoma invasivo. Según datos publicados por la Sociedad Española de Medicina de Familia y Comunitaria en la revista Atención Primaria, esto último puede ocurrir entre el 5% y el 20% de los casos si no hay un tratamiento. En cambio, si se trata a tiempo, la queratosis actínica puede extirparse o resolverse y así prevenir el carcinoma de células escamosas. No olvidemos que cuanto más nos expongamos al sol o UV, más lesiones pueden aparecer y, por tanto, con el tiempo, evolucionar.
En cualquier caso, el carcinoma escamoso invasivo es un tipo de cáncer de piel que generalmente no pone en riesgo la vida del paciente siempre que se detecte y trate a tiempo. Sin embargo, sí que requiere de tratamientos más agresivos en comparación con los de las queratosis actínicas.
Diagnóstico de la Queratosis Actínica
Es importante acudir al médico ante la sospecha de una QA y de forma regular (al menos una vez al año) si se han superado los 50 años de edad o se ha padecido QA con anterioridad. El médico llevará a cabo el diagnóstico con un examen en la piel e, incluso, una biopsia.
El diagnóstico de la queratosis actínica es clínico y suele realizarse en la consulta dermatológica mediante la evaluación visual y táctil de la piel. Dado que estas lesiones pueden confundirse con otras afecciones cutáneas, es fundamental que un dermatólogo determine si se trata de una queratosis actínica o de otro tipo de lesión.
El dermatólogo puede analizar la lesión a simple vista y mediante el tacto, ya que la queratosis actínica suele tener una superficie áspera o escamosa. Además, solemos emplear un dermatoscopio para observar la lesión en detalle y evaluar patrones característicos que ayuden a confirmar el diagnóstico.
En casos donde haya sospecha de progresión a carcinoma de células escamosas o cuando la lesión presenta características atípicas, se puede realizar una biopsia para su análisis en laboratorio.
Queratosis actínicas: causas, diagnóstico y tratamiento
Tratamientos Disponibles
Si se trata a tiempo, la queratosis actínica se puede resolver o extirpar. El tratamiento debe ser individualizado, ya que no todas las lesiones presentan el mismo riesgo ni se encuentran en la misma fase evolutiva. Los distintos tratamientos de la queratosis actínica dependen de la cantidad de lesiones, su localización, su distribución, la edad del paciente y su estado general de salud.
El tratamiento de la queratosis actínica tiene como objetivo eliminar las lesiones y prevenir su posible evolución a carcinoma de células escamosas. La elección del tratamiento dependerá del número de lesiones, su ubicación y las características del paciente.
Algunos de los tratamientos más comunes son:
- Crioterapia: Aplicación de nitrógeno líquido sobre la lesión para destruirla. Es el tratamiento más común y consiste en la congelación de la zona con nitrógeno líquido, lo que provoca la descamación de la piel. Posteriormente, las células dañadas se desprenden y emerge piel sana.
- Terapia fotodinámica (TFD): Ideal para campos amplios de daño actínico. Puede provocar enrojecimiento o sensación de quemazón temporal en la zona tratada, el cual irá disminuyendo de forma progresiva durante los días posteriores. Se aplica un agente fotosensibilizante sobre la piel y posteriormente se expone a una luz especial que destruye las células afectadas. Es útil para tratar múltiples lesiones en una misma área.
- Fármacos tópicos (como 5-fluorouracilo, imiquimod o diclofenaco): Existen varios fármacos que han demostrado ser capaces de eliminar las células alteradas y ser eficaces tanto sobre la lesión como sobre la piel adyacente para eliminar células aisladas y reducir el riesgo de aparición de nuevas lesiones. Se emplean cremas o geles con principios activos como 5-fluorouracilo, Imiquimod o diclofenaco en gel, que actúan eliminando las células anormales o estimulando la respuesta inmunitaria para combatir la lesión. Son especialmente útiles en pacientes con queratosis actínicas múltiples o en áreas extensas.
- Láser dermatológico: Existen diferentes tipos de láser según el tipo de lesión y el estado de la piel. Elimina las lesiones mediante vaporización controlada, siendo una opción eficaz para queratosis actínicas más extensas.
- Curetaje o eliminación mecánica: Consiste en raspar suavemente la lesión con una cureta. De esta forma extraemos el tejido alterado. Es un procedimiento rápido que se realiza con anestesia local. Se raspa la lesión con una cureta y se cauteriza la zona para evitar el sangrado. Se usa en lesiones gruesas o queratosis actínicas hipertróficas.
- Exfoliación química: Se aplica una sustancia química en la cara que hace que las capas superiores de la piel se desprendan y regeneren al cabo de unas semanas.
Tras el tratamiento, el paciente requerirá un seguimiento médico y revisiones periódicas, ya que la queratitis actínica se considera crónica y es muy probable que las lesiones vuelvan a aparecer.
En determinados casos, la queratosis actínica no precisa de tratamiento ya que puede desaparecer por sí sola. Esta regresión puede darse, sobre todo, si se reduce la exposición a los rayos UV y se protege la piel con un filtro solar, lo que no evita que se deba vigilar su evolución con consultas periódicas hasta constatar su desaparición.
Prevención de la Queratosis Actínica
La protección solar ayuda a prevenir la queratosis actínica. La prevención es una de las herramientas más efectivas para evitar la aparición de este tipo de afecciones y de reducir el riesgo de cáncer cutáneo. Adoptar hábitos adecuados no sólo previene lesiones futuras, sino que también mejora la salud general y el aspecto de la piel.
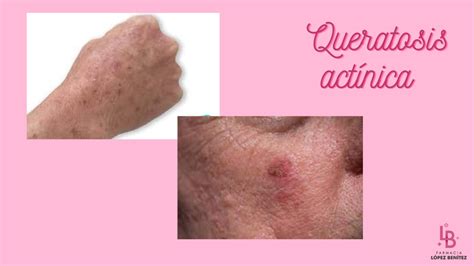
Sigue estos consejos para proteger tu piel:
- Reduce la cantidad de tiempo que pasas al sol: Evita exponerte al sol, especialmente entre las 10:00 y las 14:00. Además, evita permanecer mucho tiempo al sol, ya que esto podría ocasionarte una quemadura por el sol o un bronceado excesivo.
- Usa protector solar: Antes de pasar tiempo al aire libre, aplica un protector solar de amplio espectro resistente al agua con un factor de protección solar (FPS) de al menos 30, como recomienda la American Academy of Dermatology (Academia Estadounidense de Dermatología). Hazlo incluso en los días nublados. Usa protector solar en toda la piel expuesta y usa bálsamo labial con protector solar en los labios. Aplica protector solar al menos 15 minutos antes de salir y vuelve a aplicarlo cada dos horas, o con más frecuencia si estás nadando o sudando. No se recomienda el uso de protectores solares en bebés menores de 6 meses. Es preferible mantenerlo alejados del sol, si es posible, o protegerlos con sombra, sombreros, y ropa que les cubra los brazos y las piernas.
- Cúbrete: Para protegerte mejor del sol, usa prendas de tejido ajustado que te cubran los brazos y las piernas. Usa también un sombrero de ala ancha, que brinda mayor protección que una gorra de béisbol o que una visera.
- Evita las camas solares: La exposición a los rayos ultravioleta de la cama solar puede causar el mismo daño en la piel que un bronceado adquirido al sol.
- Revísate la piel regularmente e informa los cambios al proveedor de atención médica: Examina la piel con regularidad para comprobar si hay crecimientos nuevos o cambios en lunares, pecas, protuberancias y marcas de nacimiento existentes. Con la ayuda de espejos, revísate el rostro, el cuello, las orejas y el cuero cabelludo.
Seguir las siguientes recomendaciones puede contribuir a prevenir y detectar de manera precoz la queratosis actínica:
- Protégete adecuadamente de los rayos ultravioleta: Es la forma más eficaz de reducir el riesgo de desarrollar queratosis actínica y, si ya ha aparecido, de que desaparezca por sí sola. Sea cual sea tu fototipo, debes aplicar las medidas de fotoprotección adecuadas cuando te expongas al sol. Es importante emplear como mínimo factores de protección 30 e incluso superiores en caso de piel clara. Si ya has sufrido con anterioridad estas lesiones, deberías optar por la protección total. Reduce la exposición al sol todo lo que puedas y usa gafas de sol dado que esta patología también puede afectar al área de piel que rodea al ojo.
- Revisa tu piel mensualmente: Sobre todo, si en tu caso existen factores de riesgo como tener la piel y/o los ojos claros o vivir en un lugar soleado. A menudo, la queratosis actínica es más fácil de sentir que de ver: la piel puede estar seca o áspera y puede haber dolor, sensibilidad, sensación de ardor, picor o pinchazos.
- Acude una vez al año a tu dermatólogo: El especialista revisará tu piel minuciosamente en busca de manchas o lesiones sospechosas que puedan revelar un crecimiento anormal de la piel. Es importante esta revisión especialmente si tienes un tipo de piel muy clara o antecedentes personales o familiares de lesiones dermatológicas por el sol.
tags: #queratosis #actinica #en #jovenes