Las afecciones dermatológicas en los dedos de las manos y los pies, como la queratosis actínica y la queratolisis punctata, son problemas comunes que pueden causar molestias significativas. Comprender las causas, síntomas y tratamientos disponibles es fundamental para manejar estas condiciones de manera efectiva y mejorar la calidad de vida.
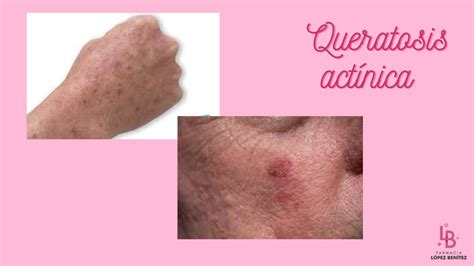
¿Qué es la Queratosis Actínica?
Las queratosis actínicas (QA), también conocidas como queratosis solares, son lesiones que aparecen en la piel como consecuencia de la exposición frecuente o intensa a los rayos UV procedentes del sol o de fuentes artificiales como las cabinas de bronceado. Por esa razón, suelen aparecer en las zonas que han estado expuestas al sol como la cara (en cualquier zona de ésta incluso en los párpados), las orejas, los labios -queilitis actínica, si aparece en el inferior-, el cuello, los hombros, los antebrazos, el dorso de las manos, las piernas, el escote o las zonas del cuero cabelludo afectadas por la alopecia.
Aspecto de la Queratosis Actínica
El aspecto de la queratosis actínica es variable. Suele manifestarse como pequeños parches de piel seca, ásperos y rugosos al tacto, cubiertos por escamas o costras, cuyas dimensiones oscilan desde un simple punto hasta los dos centímetros y medio de diámetro. El color puede ser muy variado, desde un tono rojizo, tostado, plateado, rosa, carne o mostrar una combinación de colores.
Igualmente, la queratosis actínica puede aparecer como una mancha plana ligeramente elevada o como un cuerno o protuberancia en la capa superior de la piel. En ocasiones, puede formarse una superficie dura, similar a una verruga, y también es posible que aparezca prurito, ardor y, en raras ocasiones, sangrado espontáneo.
Evolución de la Queratosis Actínica
Durante mucho tiempo, se han considerado estas manchas como lesiones precancerosas que, si no se tratan, pueden evolucionar en algunos casos a un carcinoma escamoso invasivo. Sin embargo, durante los últimos años, los avances en la investigación han llevado a muchos expertos a considerar las queratosis actínicas como carcinomas escamosos in situ por sí mismos. Esto significa que hay células cancerosas, pero que se encuentran solamente en la capa más superficial de la piel.
Las lesiones pueden desaparecer espontáneamente, persistir sin cambios, o, como se ha comentado, evolucionar a carcinoma invasivo. Según datos publicados por la Sociedad Española de Medicina de Familia y Comunitaria en la revista Atención Primaria, esto último puede ocurrir entre el 5% y el 20% de los casos si no hay un tratamiento. En cambio, si se trata a tiempo, la queratosis actínica puede extirparse o resolverse y así prevenir el carcinoma de células escamosas. No olvidemos que cuanto más nos expongamos al sol o UV, más lesiones pueden aparecer y, por tanto, con el tiempo, evolucionar. De ahí la importancia de que una vez diagnosticadas se haga una prevención rigurosa para evitar la aparición de más lesiones.
En cualquier caso, el carcinoma escamoso invasivo es un tipo de cáncer de piel que generalmente no pone en riesgo la vida del paciente siempre que se detecte y trate a tiempo. Sin embargo, sí que requiere de tratamientos más agresivos en comparación con los de las queratosis actínicas.
¿A quién afecta?
La queratosis solar afecta con mayor frecuencia a personas de raza blanca, cabello y ojos claros y/o que se exponen al sol durante periodos prolongados sin protegerse adecuadamente. También es más frecuente por encima de los 40 años de edad precisamente por esa exposición continuada a lo largo de la vida.
Es uno de los motivos de consulta más frecuentes en las consultas de dermatología y casi toda la población puede manifestar alguna lesión compatible a partir de los 50 años. Durante los últimos diez años se ha observado un aumento de su prevalencia y, dado el incremento de la esperanza de vida y los nuevos hábitos de exposición solar que se han extendido desde mediados del siglo XX, se prevé que siga creciendo. En Europa, el 34% de los hombres y el 18% de las mujeres mayores de 70 años tienen QA. En nuestro país, un estudio realizado recientemente en el que están representadas las diferentes áreas geográficas sobre una población de 3.877 personas, refleja que la tasa de prevalencia fue del 28,6%, incrementándose al 60,4% en los mayores de 80 años. Esta prevalencia fue mayor en hombres que en mujeres. La región geográfica donde se observó una mayor incidencia fue la costa mediterránea, seguido de la región Sur y el Norte. La ubicación más común para QA fue la cara (77,3%), por delante del cuero cabelludo (32%).
A pesar de estos datos, actualmente se cree que la QA continúa siendo una patología infradiagnosticada.
Factores de Riesgo
Existen diferentes factores de riesgo a la hora de desarrollar queratosis actínicas:
- Edad: tener más de 40 años.
- No protegerse adecuadamente del sol.
- Ser pelirrojo o rubio y tener los ojos azules o verdes.
- Tener la piel clara -fototipo I o II- y tendencia a las pecas o a las quemaduras.
- Trabajar o practicar deporte de manera habitual al aire libre o vivir en un lugar soleado.
También influye en la probabilidad de padecer esta patología el tener un sistema inmunológico debilitado debido a enfermedades como la leucemia, el linfoma o el VIH, a un trasplante de órganos o al uso de algunos medicamentos inmunosupresores. A su vez, aquellas personas con antecedentes personales de queratosis actínica o cáncer de piel tienen más probabilidades de volver a padecerla.
Diagnóstico y Tratamiento
Es importante acudir al médico ante la sospecha de una QA y de forma regular (al menos una vez al año) si se han superado los 50 años de edad o se ha padecido QA con anterioridad. El médico llevará a cabo el diagnóstico con un examen en la piel e, incluso, una biopsia.
Los distintos tratamientos de la queratosis actínica dependen de la cantidad de lesiones, su localización, su distribución, la edad del paciente y su estado general de salud. Si las lesiones son numerosas o están muy dispersas, puede ser necesario aplicar medicamentos tópicos -cremas, geles y soluciones tópicas- conteniendo activos específicamente dirigidos al tratamiento local. Estos fármacos son capaces de destruir el área de la piel afectada con un riesgo mínimo de cicatrización.
En el caso de que haya una o más lesiones aisladas, pueden llevarse a cabo los siguientes tratamientos para extirpar la lesión cutánea o una combinación de alguno de ellos:
- Crioterapia: Es el tratamiento más común y consiste en la congelación de la zona con nitrógeno líquido, lo que provoca la descamación de la piel. Posteriormente, las células dañadas se desprenden y emerge piel sana.
- Cirugía con láser: Esta técnica consiste en la aplicación de un rayo láser que vaporiza la lesión y permite que aparezca la piel sana.
- Raspado (legrado): Este procedimiento requiere anestesia local, ya que el especialista utiliza un dispositivo llamado legra para raspar la lesión. Posteriormente, puede llevarse a cabo una electrocirugía en la que se corta y destruye el tejido afectado con una corriente eléctrica.
- Terapia fotodinámica: Esta terapia se utiliza para las lesiones ubicadas en el rostro o el cuero cabelludo. Se aplica una sustancia química sensible a la luz y después se expone la piel a una luz especial azul o roja que destruye la queratosis.
- Exfoliación química: Se aplica una sustancia química en la cara que hace que las capas superiores de la piel se desprendan y regeneren al cabo de unas semanas.
Tras el tratamiento, el paciente requerirá un seguimiento médico y revisiones periódicas, ya que la queratitis actínica se considera crónica y es muy probable que las lesiones vuelvan a aparecer. En determinados casos, la queratosis actínica no precisa de tratamiento ya que puede desaparecer por sí sola. Esta regresión puede darse, sobre todo, si se reduce la exposición a los rayos UV y se protege la piel con un filtro solar, lo que no evita que se deba vigilar su evolución con consultas periódicas hasta constatar su desaparición.
Consejos para prevenir la queratosis actínica
Seguir las siguientes recomendaciones puede contribuir a prevenir y detectar de manera precoz la queratosis actínica:
- Protégete adecuadamente de los rayos ultravioleta. Es la forma más eficaz de reducir el riesgo de desarrollar queratosis actínica y, si ya ha aparecido, de que desaparezca por sí sola. Sea cual sea tu fototipo, debes aplicar las medidas de fotoprotección adecuadas cuando te expongas al sol. Es importante emplear como mínimo factores de protección 30 e incluso superiores en caso de piel clara. Si ya has sufrido con anterioridad estas lesiones, deberías optar por la protección total. Reduce la exposición al sol todo lo que puedas y usa gafas de sol dado que esta patología también puede afectar al área de piel que rodea al ojo.
- Revisa tu piel mensualmente. Sobre todo, si en tu caso existen factores de riesgo como tener la piel y/o los ojos claros o vivir en un lugar soleado. A menudo, la queratosis actínica es más fácil de sentir que de ver: la piel puede estar seca o áspera y puede haber dolor, sensibilidad, sensación de ardor, picor o pinchazos.
- Acude una vez al año a tu dermatólogo. El especialista revisará tu piel minuciosamente en busca de manchas o lesiones sospechosas que puedan revelar un crecimiento anormal de la piel. Es importante esta revisión especialmente si tienes un tipo de piel muy clara o antecedentes personales o familiares de lesiones dermatológicas por el sol.
Las queratosis actínicas, lesiones provocadas por le exposición al sol
Queratolisis Punctata
La Queratolisis punctata es una afección dermatológica que afecta principalmente a las capas más superficiales de la piel. Suele aparecer en las zonas de presión de la huella plantar, como la almohadilla, zona de talón y entre los dedos del pie. Esta afección es más común en personas que usan calzado cerrado por largos períodos y en aquellos que tienen una sudoración excesiva o hiperhidrosis.
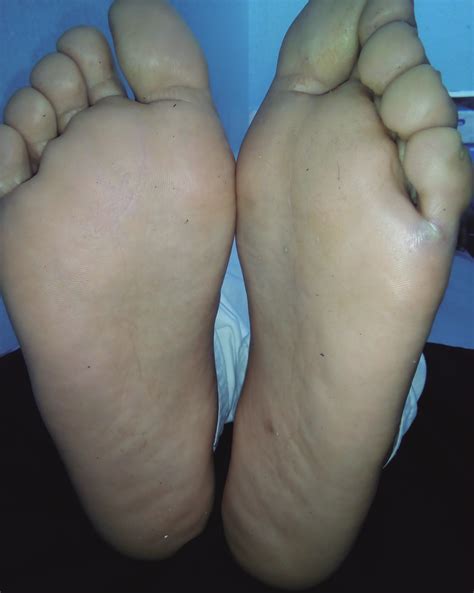
Síntomas
Los síntomas de la Queratolisis punctata pueden variar en severidad. Esta condición se caracteriza por la aparición de pequeñas erosiones o puntos en las plantas de los pies. Estas lesiones suelen ser dolorosas y, aunque no son graves, pueden ser molestas y afectar la calidad de vida de quienes las padecen. Pueden ser blancas, marrones o negras. Además de las lesiones visibles, los pacientes pueden experimentar una sensación de ardor o picazón en las áreas afectadas. También, viene acompañada de mal olor y de unas depresiones en la piel en forma de cráter que en casos más graves pueden llegar a generar dolor.
El mal olor se debe a la infección bacteriana subyacente y puede ser bastante pronunciado. En casos severos, el dolor al caminar o al aplicar presión sobre los pies puede ser significativo, lo que afecta la capacidad de la persona para realizar actividades diarias normales. Es crucial identificar estos síntomas temprano para evitar complicaciones y buscar el tratamiento adecuado.
Causas
La Queratolisis punctata es causada por una infección bacteriana, generalmente por bacterias del género Corynebacterium. Estas bacterias proliferan en ambientes húmedos y cálidos, sobre todo en verano, lo que explica por qué la afección es común en personas que sudan mucho en los pies o usan calzado cerrado por períodos prolongados. Las bacterias producen enzimas proteolíticas que degradan la queratina de la piel, formando las características lesiones puntiformes.
Una higiene inadecuada de los pies también puede contribuir a la aparición de Queratolisis punctata. El uso de calcetines y zapatos que no permiten la ventilación adecuada crea un ambiente propicio para el crecimiento bacteriano. Además, la exposición prolongada a la humedad, como el uso de calzado mojado o sudoroso durante mucho tiempo, puede exacerbar la condición.
Factores adicionales que pueden aumentar el riesgo de desarrollar Queratolisis punctata incluyen:
- Uso frecuente de calzado de material sintético que no permite la transpiración.
- Actividades que aumentan la sudoración de los pies, como el ejercicio físico intenso.
- Climas cálidos y húmedos que favorecen la proliferación bacteriana.
Tratamiento
El tratamiento de la Queratolisis punctata se centra en eliminar la infección bacteriana y mejorar la higiene de los pies. Los métodos de tratamiento incluyen el uso de antibióticos tópicos como clindamicina o eritromicina, que son efectivos para combatir las bacterias responsables de la afección. La aplicación de soluciones antisépticas también puede ser beneficiosa para reducir la carga bacteriana en la piel.
Para el tratamiento es necesario usar unas correctas medidas higiénicas, como un buen lavado y secado de pies, cambio de calcetines varias veces al día, airear el calzado y en pies que suden mucho controlar esa sudoración con polvos talco. Puede implicar cambios en el estilo de vida, como evitar el uso prolongado de calzado cerrado y optar por zapatos que permitan la circulación de aire.
Prevención
Algunas recomendaciones para prevenir la Queratolisis punctata incluyen lavar y secar los pies diariamente, prestando especial atención a los espacios entre los dedos. Teniendo en cuenta, además, las recomendaciones para el tratamiento, es aconsejable evitar caminar descalzo en áreas húmedas públicas, como duchas y vestuarios. Esto siempre aumentará el riesgo de infecciones bacterianas y fúngicas.
Si sospechas que puedes tener Queratolisis punctata, consulta a un dermatólogo para obtener un diagnóstico y tratamiento adecuado.
Hiperqueratosis: Causas, síntomas y tratamiento
La hiperqueratosis es un engrosamiento en la parte más externa de la piel. Se llama así porque esta capa está compuesta de queratina, que es una proteína protectora. La hiperqueratosis puede surgir por la fricción constante, lo que promueve la aparición de callos, eccema, inflamación crónica y piel extremadamente seca, entre otras. La queratina se acumula en exceso para proteger a la piel de la fricción, la irritación y la presión en la zona. Sin embargo, cuando la acumulación de queratina es muy excesiva, la piel aumenta su grosor y, en consecuencia, no puede adaptarse a la elasticidad natural de la piel. Es por esto que la piel con exceso de queratina es mucho más densa y rígida que el resto de la dermis.
Causas
- Caminar descalzo.
- Realizar un trabajo manual intenso.
- Psoriasis.
Síntomas
La piel se muestra endurecida, de color amarillo (producido por la queratina) y la textura es áspera y seca al tacto.
Tratamiento
Es posible aliviar los molestos síntomas de este trastorno tomando ciertas precauciones y cuidando mucho la piel:
- Utilizar calzado adecuado.
- Usar calcetines.
- Mantener una higiene adecuada.
- Exfoliación.
Dermatosis Palmoplantares (DPP)
Las dermatosis palmoplantares (DPP) representan un espectro amplio de patologías cutáneas comunes en la práctica diaria que pueden compartir sintomatología y morfología, por lo que pueden resultar particularmente complejas durante la aproximación diagnóstica. Estas pueden tener repercusiones tanto a nivel funcional, afectando las actividades de la vida diaria, como a nivel psicológico, debido a la apariencia y a los síntomas que pueden acompañar al cuadro, lo que resulta en un gran impacto en la calidad de vida de los pacientes.
Clasificación etiológica
Etiológicamente, las DPP se pueden clasificar en:
- Inflamatorias infecciosas.
- Inflamatorias no infecciosas, que incluyen patologías papuloescamosas, trastornos de la queratinización, reacciones a drogas, trastornos de las glándulas sudoríparas y paraneoplásicas.
- Heredables.
Mientras que muchas dermatosis afectan palmas y plantas, pocas son específicas de esta zona sin comprometer otras zonas corporales. Dentro de las principales DPP inflamatorias no infecciosas destacan la pustulosis palmoplantar, la dishidrosis, el eritema pernio y el síndrome de Bazex o acroqueratosis paraneoplásica.
| Dermatosis Palmoplantar | Características |
|---|---|
| Pustulosis palmoplantar | Brotes de pústulas estériles en palmas y plantas. |
| Dishidrosis | Erupciones vesiculares profundas en palmas y dedos. |
| Eritema pernio | Pápulas o nódulos eritrocianóticos en zonas acrales. |
| Síndrome de Bazex | Lesiones psoriasiformes asociadas a neoplasias malignas. |
Las patologías infecciosas asociadas a compromiso palmoplantar específico incluyen la sífilis secundaria y exantemas virales como la enfermedad de pie-mano-boca y el síndrome papulopurpúrico en guante y calcetín. Además, existe un grupo de condiciones heredables, conocidas como queratodermias palmoplantares, que se caracterizan por presentar un trastorno de la queratinización de la zona palmoplantar.
Importancia del conocimiento en APS
Resulta imprescindible el conocimiento de las principales DPP a nivel de atención primaria de salud (APS), pues esta representa el primer nivel de atención del sistema de salud para la mayor parte de los pacientes. Además, los motivos de consulta dermatológicos en APS son sumamente frecuentes, alcanzando un 5,5-22,5% del total de las consultas, de las cuales una gran parte pueden ser resueltas por médicos no dermatólogos. En este sentido, el profesional de APS juega un rol fundamental en el diagnóstico, manejo y derivación oportuna de estas patologías.
tags: #queratosis #en #dedos #delas #manos