La querilitis actínica, también conocida como queilitis actínica, es una afección cutánea que afecta principalmente los labios. Es causada por la exposición prolongada a la radiación ultravioleta del sol, lo que provoca cambios en la piel de los labios y puede llevar a problemas de salud más graves si no se trata adecuadamente. En este artículo, exploraremos en detalle qué es la querilitis actínica, sus síntomas y opciones de tratamiento.
¿Qué es la Queilitis Actínica?
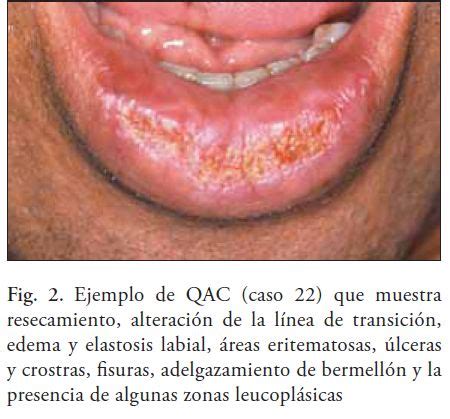
La queilitis actínica es una forma de queratosis actínica que afecta específicamente los labios. Es una lesión premaligna, lo que significa que si no se trata, existe el riesgo de que se desarrolle en un carcinoma de células escamosas, un tipo de cáncer de piel. Se presenta generalmente como parches rojos o escamosos en los labios y puede ser dolorosa o causar molestias al hablar o comer.
Causas de la Queratosis Actínica
La principal causa de la queilitis actínica es la exposición excesiva y repetida a los rayos ultravioleta del sol. Las personas que pasan mucho tiempo al aire libre sin proteger sus labios con bálsamos labiales con protección solar, sombreros o sombras para la boca, tienen un mayor riesgo de desarrollar querilitis actínica. Además, aquellos que viven en áreas con una alta radiación ultravioleta, como regiones tropicales o de gran altitud, también están más expuestos a este problema.
Síntomas de la Queratosis Actínica
Los síntomas más comunes de la querilitis actínica incluyen:
- Labios enrojecidos o inflamados.
- Sequedad y descamación de la piel en los labios.
- Formación de costras o fisuras en la superficie de los labios.
- Sensación de ardor o picazón en los labios.
- Sensibilidad aumentada al calor y al frío.
Si notas alguno de estos síntomas persistentes en tus labios, es importante buscar atención médica para un diagnóstico adecuado.
Diagnóstico de la Queratosis Actínica
Es probable que el proveedor de atención médica logre determinar si tienes queratosis actínica simplemente con mirarte la piel. Si tiene dudas, puede hacerte otras pruebas, como una biopsia de piel. Durante una biopsia de piel, se toma una pequeña muestra de piel para que la analicen en un laboratorio. Por lo general, una biopsia puede hacerse en una clínica después de aplicar una inyección para adormecer la zona. Incluso después del tratamiento de la queratosis actínica, el proveedor de atención médica puede recomendar que te examinen la piel al menos una vez al año para detectar signos de cáncer de piel.
Tratamiento de la Queratosis Actínica
La queratosis actínica a veces desaparece sola, pero puede regresar luego de una nueva exposición solar. Es difícil asegurar qué queratosis actínicas se convertirán en cáncer de piel, por lo que generalmente se extraen por precaución. El tratamiento de la querilitis actínica tiene como objetivo eliminar las lesiones y prevenir su progresión hacia el cáncer de piel. Algunas opciones de tratamiento incluyen:
- Crioterapia: Las queratosis actínicas se pueden extirpar mediante un enfriamiento con nitrógeno líquido. El proveedor de atención médica aplica la sustancia en la piel afectada, lo que provoca la formación de ampollas o descamación de la piel. A medida que la piel sana, las células dañadas se desprenden y permiten que aparezca piel nueva. La crioterapia es el tratamiento más común. Solo dura unos minutos y se puede hacer en el consultorio del proveedor de atención médica. Los efectos secundarios pueden comprender ampollas, formación de cicatrices, cambios en la textura de la piel, infección y cambios en la coloración de la piel en la zona afectada.
- Raspado (legrado): En este procedimiento, el proveedor de atención médica utiliza un dispositivo llamado legra para desprender las células dañadas. El raspado puede estar seguido de una electrocirugía, en la que se usa un instrumento con forma de lápiz, que corta y destruye el tejido afectado con una corriente eléctrica. Este procedimiento requiere anestesia local. Los efectos secundarios pueden incluir infección, formación de cicatrices y cambios en la coloración de la piel en la zona afectada.
- Terapia con láser: Esta técnica se usa cada vez más para tratar la queratosis actínica. El proveedor de atención médica usa un dispositivo de ablación con láser para destruir la mancha y permitir que aparezca la piel nueva. Los efectos secundarios pueden incluir la formación de cicatrices y la decoloración de la piel afectada.
- Terapia fotodinámica: El proveedor de atención médica puede aplicar una sustancia química sensible a la luz sobre la piel afectada y luego exponerla a una luz especial que destruirá la queratosis actínica. Varios autores han empleado la terapia fotodinámica como una alternativa a los tratamientos habituales. Presentamos a tres pacientes con queilitis actínica confirmada histológicamente que fueron tratados con terapia fotodinámica utilizando ácido metilaminolevulínico como fotosensibilizante y luz roja de 630 nm. La respuesta clínica fue buena, con ausencia de recidiva al cabo de 3 a 6 meses de seguimiento. Nuestra experiencia avala el empleo de la terapia fotodinámica como una buena alternativa terapéutica para la queilitis actínica.
- Medicamentos: Si tienes mucha queratosis actínica, el proveedor de atención médica te puede recetar una crema o un gel medicinales para extraerla, como fluorouracilo (Carac, Efudex, otros), imiquimod (Aldara, Zyclara), o diclofenaco.
La revisión bibliográfica muestra 6 estudios que han empleado TFD en el tratamiento de queilitis actínicas. Un total de 51 pacientes han sido tratados con esta técnica. La respuesta fue completa en 36 casos (70,5 %) y parcial en 10 (19,6 %), lo que supondría una eficacia similar a la establecida para las queratosis actínicas cutáneas que según las series oscilan entre un 70 y un 90 %.
El procedimiento básico en todos los casos es semejante, pero existen ciertas diferencias. El fotosensibilizante empleado fue ácido 5-aminolevulínico (ALA) en 33 pacientes, mientras que en 18 se empleó MAL. El tiempo que se mantuvo el fotosensibilizante hasta la realización de la sesión fue de tres horas en todos los casos en los que se empleó MAL, mientras que en los pacientes a los que se les aplicó ALA el tiempo varió entre dos y tres horas. La heterogeneidad es máxima en cuanto a la fuente de luz empleada.
A pesar de las diferencias referidas, la eficacia y tolerancia de la TFD fue similar en todos los casos. El tratamiento fue en general bien tolerado. Los pacientes refieren dolor de leve a moderado durante la sesión. Sólo en uno de los estudios se incluyó en el protocolo la anestesia local previa con mepivacaína al 1 %, y analgesia oral una hora antes de la sesión con 1 g de paracetamol. En el resto de los casos publicados no fue precisa la infiltración anestésica y sólo en un caso, tras una primera sesión con mala tolerancia, se administró metamizol magnésico previo a las siguientes sesiones. Todos los pacientes referían una sensación de ardor durante la sesión y se observó eritema hasta una semana tras la sesión. Ocasionalmente se produjo tumefacción y formación de ampollas. El tiempo máximo de seguimiento ha sido de 13 meses.
Nuestra experiencia confirma los resultados de la bibliografía. Nuestros pacientes fueron tratados con la lámpara Omnilux, cuyo empleo no ha sido comunicado por ningún otro autor, por lo que carecemos de una referencia para establecer una comparación adecuada. Aunque la longitud de onda es de 630 nm como la lámpara Aktilite, los fabricantes de Omnilux recomiendan como dosis estándar 70 J/cm2. Iniciamos el tratamiento con una dosis conservadora y decidimos mantener o elevar la dosis, siempre en el entorno de la dosis recomendada para esta lámpara, en función de la respuesta y hasta que haya un consenso en el protocolo de tratamiento. El número de sesiones osciló entre 1 y 3, en función del grado de respuesta que observamos en cada paciente. La tolerancia fue buena, sin que fuera preciso realizar infiltración local ni regional ni administrar analgesia oral antes del procedimiento. La remisión fue completa al finalizar el tratamiento, sin observarse recidiva tras un periodo de seguimiento que osciló entre 3 y 6 meses.
Prevención de la Queratosis Actínica
La prevención es clave para evitar la queilitis actínica. Es importante tomar medidas preventivas y buscar tratamiento temprano para evitar complicaciones más graves. Si sospechas que podrías tener querilitis actínica, no dudes en consultar a un dermatólogo para recibir un diagnóstico y plan de tratamiento adecuados. Cuida tus labios y protege tu piel del sol para mantener una piel sana y prevenir problemas futuros.
Es evidente que si la principal causa que provoca esta lesión es el daño solar, la mejor forma de prevenirla es reducir y protegerse de la exposición solar. Para ello, es importante seguir estas recomendaciones:
- Usar protector solar diariamente: Aplicar un fotoprotector con SPF 50+ en las zonas expuestas al sol, incluso en invierno o en días nublados. Reaplicar cada dos horas si hay exposición prolongada.
- Protegerse con ropa y accesorios: Utilizar ropa de manga larga, sombreros de ala ancha y gafas de sol con filtro UV para minimizar la exposición directa.
- Evitar la exposición solar en horas de máxima radiación: Entre las 12:00 y las 16:00 horas, la radiación UV es más intensa y dañina. Siempre que sea posible, buscar sombra y limitar la exposición.
- Realizar revisiones dermatológicas periódicas: Especialmente en personas con piel clara, antecedentes de queratosis actínica o exposición solar prolongada. La detección temprana es clave para evitar complicaciones.
Preparación para la Consulta Médica
En primer lugar, puedes consultar a tu proveedor principal de atención médica. En algunos casos, es probable que cuando llames para pedir una cita médica, te remitan directamente a un dermatólogo, que es un especialista en enfermedades de la piel.
Lo que puedes hacer
La consulta médica dura poco, por lo que preparar una lista de preguntas te ayudará a aprovechar al máximo la cita médica.
- ¿Se necesitan pruebas para confirmar el diagnóstico?
- ¿Cuáles son mis opciones de tratamiento, y cuáles son las ventajas y las desventajas de cada una?
- ¿Cuánto costarán los tratamientos? ¿El seguro médico cubre los costos?
- ¿A qué cambios sospechosos en la piel debo prestar atención?
- ¿Cuándo notaste por primera vez las manchas?
- ¿Has notado más de una mancha? ¿Has notado más cambios en la piel afectada?
- ¿La afección te resulta molesta?
- ¿Has tenido muchas quemaduras por el sol o algunas muy graves?
- ¿Con qué frecuencia te expones al sol o a la radiación ultravioleta?
¿Cuándo Acudir a un Dermatólogo?
La detección temprana y el tratamiento adecuado son fundamentales para evitar complicaciones y mantener la salud de la piel. Si notas alguna lesión áspera, escamosa o persistente en tu piel, especialmente en zonas expuestas al sol, acude a un dermatólogo para una evaluación profesional.
Las queratosis actínicas, lesiones provocadas por le exposición al sol
tags: #queratosis #labial #tratamiento