La psoriasis es una enfermedad inflamatoria de la piel de base inmunológica que produce, en su forma más habitual, lesiones en forma de placas eritematosas y descamativas. Según explica el doctor Rubén Queiro, reumatólogo del Hospital Universitario Central de Asturias en Oviedo, la artritis es una manifestación más de lo que se denomina enfermedad psoriásica.
Es una enfermedad que todavía hoy plantea dudas diagnósticas por su variada expresión clínica. Es seguramente la enfermedad más heterogénea de nuestra práctica clínica habitual, y por ello a lo largo de la historia de la reumatología ha habido interés en diversas ocasiones en definirla y en intentar consensuar criterios de clasificación precisos.
La AP se define como la artritis que se asocia a psoriasis, y la mayoría de los pacientes son seronegativos para el factor reumatoide (FR). En definitiva, y simplificando, el diagnóstico de AP se realiza cuando un paciente con psoriasis presenta artritis. El diagnóstico es más fácil si el FR es negativo.
A continuación, exploraremos en detalle los síntomas, causas, tratamientos y consejos para el cuidado de la piel relacionados con el reumatismo psoriásico.
Tipos de Psoriasis y su Relación con la Artritis
Se reconocen dos tipos de psoriasis según su aparición en una u otra etapa de la vida. La psoriasis de tipo I aparece pronto, en la segunda o tercera década de la vida y tiene una importante carga hereditaria asociada al gen HLA-Cw6. En promedio, unos diez años tras su aparición es cuando aparece también la artritis, hacia los 35-45 años.
Existen cuatro formas de psoriasis: la psoriasis en placas, la psoriasis guttata, la psoriasis pustulosa y la psoriasis eritrodérmica.
La psoriasis en placas, la forma más común de psoriasis, se caracteriza por placas rojas bien definidas cubiertas de escamas blanquecinas o de una fina película plateada que se desprende fácilmente. Las manchas aparecen en varias partes del cuerpo, sobre todo en los codos, las rodillas y el cuero cabelludo, y dejan la piel roja. Esta enfermedad crónica se desarrolla en un ciclo con períodos de remisión. No es contagiosa y puede controlarse bien con tratamiento.
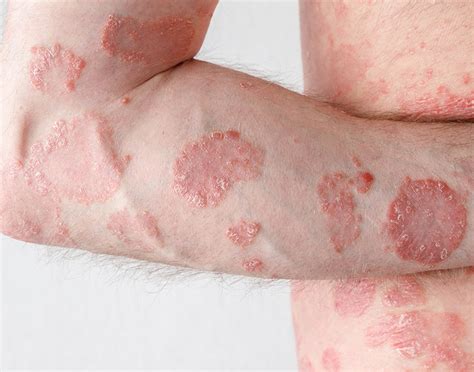
Las articulaciones también pueden verse afectadas por la enfermedad. Los pacientes con psoriasis corren el riesgo de desarrollar un tipo de artritis llamada artritis psoriásica. Se trata de una enfermedad crónica que se caracteriza por un dolor inflamatorio en las articulaciones, los tendones y los huesos, y cuyos síntomas varían de una persona a otra. Se caracteriza por la hinchazón de las articulaciones (sobre todo en las manos y los pies), dolor en el talón y, a veces, algo de dolor pélvico y espinal. En algunos casos, puede haber afectación extra-articular del ojo (uveítis), del tracto gastrointestinal (enfermedad de Crohn o colitis ulcerosa) y el 80% de los pacientes tienen afectación de las uñas (decoloración o descamación). La artritis psoriásica suele ser una consecuencia de la psoriasis, pero el 20% de las personas con artritis psoriásica no presentan signos de psoriasis.
Prevalencia y Factores de Riesgo
Se cree que el 2,3% de la población española padece psoriasis, es decir, más de 1 millón de personas. Hasta el 30% de los pacientes de psoriasis pueden experimentar dolor articular (artralgia) o inflamación articular real (artritis). La artritis psoriásica suele aparecer después de la psoriasis. Esta condición puede causar daños irreparables en las articulaciones.
Un síntoma común en las personas con psoriasis (70-80% de los casos) es la psoriasis ungueal (la presencia de muchos cráteres pequeños en las uñas).
Los factores patológicos de la artritis psoriásica son genéticos, ambientales e inmunológicos. Afecta tanto a hombres como a mujeres, con un pico de manifestaciones clínicas entre los 30 y los 50 años. Los síntomas de la artritis psoriásica suelen comenzar alrededor de los 40 años y son poco frecuentes en los niños. El 40% de los pacientes tienen antecedentes familiares de psoriasis o artritis, lo que sugiere un riesgo de herencia del 5-10% si uno de los padres está afectado.
La obesidad, como la diabetes de tipo 2, la hipertensión, el VIH y el síndrome metabólico, se asocian a un mayor riesgo de psoriasis. La artritis psoriásica puede ser el resultado de infecciones que provocan una respuesta inmunitaria o de una infección estreptocócica. El estrés físico o psicológico también es un desencadenante muy habitual de una recaída de psoriasis o de artritis psoriásica.
Similitudes y Diferencias entre Psoriasis y Artritis Psoriásica
La psoriasis y la artritis psoriásica son enfermedades crónicas, las lesiones cutáneas pueden ser permanentes o intermitentes. Las placas pueden crecer y empeorar, o disminuir o desaparecer temporalmente hasta la siguiente recaída; lo mismo ocurre con los síntomas articulares.
La localización de la psoriasis puede afectar a las posibilidades de desarrollar artritis psoriásica, y el riesgo es mayor si se extiende al cuero cabelludo o al pliegue del glúteo. Si las uñas están afectadas y los dedos están inflamados (dactilitis), también existe un mayor riesgo de desarrollar una inflamación articular.
Por desgracia, la gravedad de los síntomas de la psoriasis no indica necesariamente la gravedad del reumatismo que puede desarrollarse. Aproximadamente un tercio de las personas con artritis psoriásica tienen una psoriasis bastante leve.
La artritis psoriásica suele aparecer entre 5 y 10 años después de la aparición de los síntomas cutáneos de la psoriasis, pero a veces no hay relación entre ambas enfermedades. En estos casos se busca la afectación individual de la enfermedad (detrás de las orejas, pliegues de las nalgas, cuero cabelludo y uñas) o los antecedentes familiares de psoriasis. La psoriasis puede aparecer antes o después de la aparición del reumatismo.
Las personas con artritis psoriásica sufren una dolorosa inflamación de las articulaciones o de la columna vertebral. Algunos pacientes también padecen fibromialgia, que provoca dolor muscular, rigidez articular y malestar.
El diagnóstico de la artritis psoriásica se basa en la identificación de la inflamación articular característica de las personas que padecen tanto artritis como psoriasis.

La psoriasis articular se traduce básicamente en dos tipos de dolor articular. Cuando la enfermedad afecta a la columna vertebral, el dolor es intenso y difuso a lo largo del eje, especialmente por la noche, y en ocasiones resulta difícil levantarse por la mañana. Cuando la enfermedad afecta a las articulaciones más pequeñas situadas en la periferia del cuerpo (dedos de las manos y los pies, tobillos, rodillas, etc.), el dolor es más localizado, los dedos de las manos y los pies se hinchan, y las tendinitis son más frecuentes, por ejemplo en el tendón de Aquiles o el codo.
¡Atención! Que nos duela simplemente la espalda no tiene por qué ser el signo de que estamos desarrollando una psoriasis reumatoide. Puede deberse a una mala postura, un movimiento en falso, transportar demasiado peso… Si los signos persisten o aumentan entonces hay que hablar con el médico, que podrá diagnosticar o no un reumatismo psoriásico.
Tratamiento de la Artritis Psoriásica
El tratamiento de la artritis psoriásica suele variar en cada paciente, ya que depende en gran medida de la intensidad y extensión de las articulaciones inflamadas, la gravedad de las lesiones cutáneas y la posible aparición de otras manifestaciones. Con todo, su fin principal es reducir la inflamación para disminuir el dolor y el daño articular, así como prevenir o controlar las lesiones cutáneas.
El tratamiento va dirigido a frenar el proceso inflamatorio con la finalidad de evitar el daño derivado de la AP. No se debe perder de vista que hay que sincronizar el tratamiento dirigido a resolver la enfermedad cutánea y articular. Los antiinflamatorios no esteroideos y un tratamiento tópico para la piel suelen bastar en la mayoría de casos leves. Son útiles los glucocorticoides por vía oral y por vía local. Cuando la artritis es persistente se añaden tratamientos modificadores de la enfermedad, como antipalúdicos, metotrexato, sulfasalazina y ciclosporina A. Hoy se dispone además de tratamientos con antagonistas del factor de necrosis tumoral alfa que se utilizan frecuentemente en casos rebeldes al tratamiento convencional: infliximab, etanercept y adalimumab. Estos tratamientos son también útiles en el tratamiento de la psoriasis cutánea.
Es importante que el paciente con artritis psoriásica mantenga un estilo de vida saludable para mejorar su condición y prevenir otras enfermedades.
Para paliar los síntomas y controlar la enfermedad, es crucial que el afectado sea constante con el tratamiento farmacológico recetado por su médico. Si no se medica, una persona que empieza una manifestación leve de la enfermedad puede evolucionar hacia un estado más grave.
Para prevenir posibles rebrotes de la enfermedad que sigan afectando a las articulaciones, el tratamiento debe ser continuado, si bien el reumatólogo podrá modificarlo en función de cómo evolucione el grado de inflamación.
Tratamiento Farmacológico
Existen diferentes grupos de fármacos que pueden ser útiles en el tratamiento de la artritis psoriásica:
- Antiinflamatorios no esteroideos (AINE): Inicialmente, la artritis psoriásica se trata con este tipo de fármacos para mejorar la inflamación sin empeorar la psoriasis. La dosis y el tipo de antiinflamatorio se debe adecuar a cada persona, procurando elegir el que cause el menor número de efectos adversos. Los AINE no causan habituación ni adicción, pero especialmente las personas con antecedentes de úlcera de estómago o duodeno, o quienes tengan la tensión arterial mal controlada o problemas de riñón, deben tener más precaución con su uso. Aunque a menudo se confunden, los analgésicos no son antiinflamatorios, ya que no actúan directamente sobre la inflamación. Sin embargo, los analgésicos también pueden recomendarse si el paciente no puede tomar antiinflamatorios o si el médico considera que ayudarán a controlar mejor el dolor.
- Corticosteroides: Actúan sobre la inflamación de manera efectiva. Se administran por vía oral o mediante inyecciones dentro de las articulaciones. Aunque pueden ser de gran utilidad, han de administrarse en la menor dosis y durante el menor tiempo que sea posible, ya que pueden causar efectos adversos como osteoporosis, diabetes, facilidad de que se produzcan hematomas, adelgazamiento de la piel, predisposición a infecciones e incluso rebrotes de psoriasis cuando se retira su uso.
- FAME sintéticos tradicionales: Los fármacos modificadores de la enfermedad (FAME) son un grupo diverso de medicamentos que pueden reducir e incluso a veces suprimir la actividad inflamatoria de la artritis psoriásica, mejorando los síntomas tanto articulares como de la piel de los pacientes.
- FAME biológicos: Son fármacos que evitan que el sistema inmunitario cause inflamación. Son muy efectivos para mejorar las manifestaciones articulares y cutáneas. Suelen emplearse cuando la enfermedad no se puede controlar con los AINE o los FAME sintéticos. Como actúan modulando el sistema inmunitario, puede verse elevado el riesgo de padecer infecciones, por lo que es necesario consultar con el médico si aparecen síntomas como fiebre, dolor de garganta, escalofríos o tos. Se pueden administrar de diversas maneras, la mayoría por vía subcutánea (que se puede inyectar el paciente), aunque también puede hacerse por vía intravenosa en algunos casos.
- Inhibidores JAK: Este tipo de fármacos está teniendo un creciente papel en el tratamiento de enfermedades inmunomediadas. Su principal función es modular de manera selectiva el sistema inmunitario.
Es importante tener en cuenta que, cuando se afectan varias articulaciones, en muchos casos se precisará del uso crónico de los llamados fármacos antirreumáticos modificadores de la enfermedad (FAME), bien sean los clásicos como el metotrexato y/o los más modernos fármacos biológicos.
Cirugía
Es probable que la mayoría de las personas con artritis psoriásica nunca tengan que someterse a cirugía. Sin embargo, en determinadas situaciones de afectación grave de la enfermedad, puede ser necesario recurrir a la cirugía. La intervención quirúrgica suele estar indicada cuando alguna articulación, especialmente en la cadera o la rodilla, estén muy dañadas por la enfermedad, pudiendo necesitarse su reemplazo por una prótesis artificial. Con la cirugía, se pretende mejorar el dolor y la movilidad articular.
Otros Tratamientos y Recomendaciones
Además del tratamiento farmacológico, es importante tratar de llevar un estilo de vida saludable. Para ello, se pueden seguir algunas pautas de actuación:
- Cuidar la piel diariamente, con una correcta higiene e hidratación. El uso de lociones adecuadas puede mejorar el aspecto y reducir los síntomas psoriásicos.
- Realizar ejercicio, incluso desde el inicio de la enfermedad, para mantener la movilidad completa de las articulaciones. La actividad física dentro del agua (natación, acuagym) pueden ser una buena opción porque ejercen menos presión en las articulaciones.
- Mantener bajo control los factores de riesgo. Por ejemplo, con una dieta variada y equilibrada, se pueden promover los valores adecuados de glucosa y triglicéridos en sangre.
Cuidado de la Piel
Tanto la correcta higiene de la piel como el seguimiento del tratamiento farmacológico harán que los síntomas cutáneos disminuyan considerablemente e incluso desaparezcan en muchos casos. Estos son algunos consejos que pueden ayudar a mejorar la salud cutánea de la persona con artritis psoriásica:
- Usar jabones que no sean demasiado abrasivos.
- Bañarse mejor que ducharse: el baño favorece la hidratación de la piel. Para mayor hidratación, es buena idea mezclar aceite de bebé en el agua.
- Utilizar un humidificador en ciudades con climas muy secos para evitar que la piel se deshidrate.
- Tomar el sol con protección durante periodos cortos de tiempo.
El Ejercicio Físico como Aliado
La actividad física es una parte fundamental del tratamiento para la artritis psoriásica. Es crucial que el paciente se mantenga activo, pues mejorará la movilidad de sus articulaciones. Los especialistas recomiendan ejercicio aeróbico: correr, caminar, ir en bicicleta o natación. Los ejercicios dentro del agua son una buena opción porque ejercen menos tensión en las articulaciones.
Sin embargo, el paciente ha de tener en cuenta cuáles son los mejores momentos para hacer ejercicio. Si está atravesando una fase inflamatoria no quiere decir que no vaya a poder ejercitarse, pero tendrá que mantener bajo control la articulación afectada para no forzar los movimientos. Además, es importante que no abandone su tratamiento farmacológico.
Una vez superada esta fase, cuando la inflamación y el dolor hayan desaparecido (es decir, se encuentren en remisión), el ejercicio aeróbico cobra más protagonismo. El ejercicio físico puede ser un gran aliado para las personas con artritis psoriásica. Además de contribuir a una mejora en la movilidad y flexibilidad de las articulaciones, podemos contar muchos más beneficios:
- Es analgésico: ayuda a controlar el dolor.
- Es bueno para controlar el peso: el sobrepeso y la obesidad son factores de riesgo que empeoran la enfermedad.
- Contribuye a reforzar los huesos y su densidad.
- Mejora la función cardiovascular, lo cual es beneficioso, ya que las personas con artritis psoriásica son más propensas a sufrir problemas de corazón.
- Produce endorfinas que ayudan a controlar el estrés, algo sumamente importante para evitar brotes causados por el estrés emocional.
Descansar lo Suficiente
Conviene que la persona con artritis psoriásica se mantenga activa, pero también que descanse adecuadamente. Dormir un número adecuado de horas al día contribuirá a disminuir su sensación de cansancio o fatiga. Además, cuando las articulaciones se encuentran muy inflamadas, el reposo es aún más importante.
Una Buena Alimentación
Aunque las recomendaciones dietéticas para las personas con artritis psoriásica son las mismas que para el resto de la población, es importante que tengan en cuenta que una correcta rutina alimentaria reducirá mucho el riesgo de tener otras enfermedades o de que surjan complicaciones. Por ejemplo, se sabe que el sobrepeso favorece que se dañen más las articulaciones.
Conviene que se mantenga una dieta equilibrada, evitando alimentos con mucho colesterol como la mantequilla, los quesos muy grasos, la bollería, etc., así como el consumo excesivo de alcohol.
Estas son algunas recomendaciones alimentarias idóneas para el paciente con artritis psoriásica:
- Incluir frutas y verduras en la dieta. Los antioxidantes y vitaminas que contienen ayudan a mejorar la piel con psoriasis.
- Omega 3: este ácido graso esencial es el antiinflamatorio por excelencia. Podemos encontrarlo en el pescado azul, los frutos secos, las semillas...
- Vitamina D: su poder antiinflamatorio es altamente beneficioso para la artritis psoriásica.
Conocer la Enfermedad
Es importante que la persona con artritis psoriásica se convierta en un “paciente experto” de la enfermedad para que ella misma pueda reconocer sus rebrotes psoriásicos, qué los causa, qué empeora los síntomas, qué ayuda con ellos... porque, debido al desconocimiento, muchos pacientes pueden cometer errores como automedicarse o no cumplir con su tratamiento adecuadamente.
Ejercicio físico y artritis psoriásica: sí se puede
tags: #rhumatisme #lie #au #psoriasis