La psoriasis es un proceso inflamatorio crónico y sistémico que se asocia a numerosas comorbilidades, entre ellas la artropatía psoriásica. A pesar de no ser una comorbilidad frecuente, la afección oftalmológica merece especial atención por las consecuencias derivadas de un manejo inadecuado. En la práctica clínica diaria, los síntomas oculares, sobre todo si son leves, pueden pasar desapercibidos y, por ello, ser infradiagnosticados y poco reportados. No obstante, existen complicaciones oftalmológicas que pueden ser potencialmente graves, y un diagnóstico y tratamiento precoz pueden evitar consecuencias fatales.
En este artículo, se revisarán los datos que existen sobre psoriasis y enfermedad ocular, y se comentarán los efectos secundarios que los tratamientos utilizados para tratar la psoriasis pueden tener en el sistema ocular.
¿Qué síntomas ocasiona la artritis psoriásica?
Psoriasis y Enfermedad Ocular
Los datos epidemiológicos sobre hallazgos oculares son imprecisos y variables, ya que los estudios de incidencia y prevalencia son escasos. Los estudios disponibles parecen coincidir en que las manifestaciones oftalmológicas son más frecuentes en los pacientes con psoriasis que en la población general. La tasa de afectación ocular en los pacientes con psoriasis se ha situado clásicamente en torno al 10%; no obstante, esta cifra parece estar más basada en la experiencia clínica que en estudios epidemiológicos.
Estudios observacionales retrospectivos más recientes encuentran una mayor frecuencia: entre el 81,4 y el 58% de los pacientes. Estos estudios excluyen aquellos pacientes con enfermedad autoinmune, antecedentes de cirugía ocular, infección o trauma, así como aquellos en tratamiento con retinoides y/o fototerapia. Coinciden en que las alteraciones oftalmológicas no parecen incidentales y que existe una asociación entre psoriasis y oftalmopatía. Se postula que las diferencias en la prevalencia, con respecto a publicaciones más antiguas, podrían deberse a una mejora en los procedimientos y las técnicas diagnósticas, así como al uso de aparataje más preciso.
En cuanto a los factores que podrían estar relacionados con el desarrollo de alteraciones oculares, ni la edad, el sexo o la duración media de la psoriasis parecen implicar un mayor riesgo. En cuanto a la gravedad y extensión de la psoriasis, valoradas con la escala PASI, existen resultados contradictorios: algunos autores encuentran que a mayor gravedad de la clínica cutánea, mayor frecuencia de manifestaciones oculares; sin embargo, otros grupos no encuentran diferencias estadísticamente significativas. Ello implicaría que todos los pacientes con psoriasis tienen un riesgo aumentado y por ello, el dermatólogo debería buscar activamente manifestaciones clínicas oculares en todos sus pacientes.
Parece que las complicaciones oftalmológicas, especialmente las uveítis, son más frecuentes en los pacientes con artropatía psoriásica. No obstante, no todos los estudios encuentran esta asociación. En ocasiones, los brotes de psoriasis coinciden con la aparición de clínica oftalmológica, por tanto, el dermatólogo debe incluir en su exploración una búsqueda dirigida a los síntomas oculares.
Las alteraciones oculares reportadas en la literatura son muy variadas. Se podría diferenciar entre aquellas manifestaciones derivadas de la propia enfermedad, las asociadas a mecanismos inmunológicos y las que resultan de complicaciones del tratamiento. Desde el punto de vista anatómico, la afectación ocular puede ocurrir en cualquier estructura del ojo, por lo que se utilizará esta clasificación para revisar las distintas alteraciones que pueden aparecer en los pacientes con psoriasis.

Párpados
La afectación palpebral es frecuente y puede manifestarse de distintas formas. La blefaritis se ha reportado como el hallazgo más frecuente. La irritación y blefaritis crónicas pueden conducir a complicaciones como ectropión (eversión palpebral), madarosis (pérdida de pestañas) o triquiasis (crecimiento de las pestañas en dirección al globo ocular). Se ha propuesto como mecanismo etiopatogénico la disfunción de las glándulas de Meibomio que podría deberse a una obstrucción mecánica del conducto de salida de dichas glándulas, favorecido por el aumento de recambio celular epidérmico presente en la psoriasis.

Es posible encontrar placas de psoriasis en párpados, aunque las localizaciones más frecuentes en la cara son la región frontal y auricular, así como dermatitis eccematosa palpebral. Fernandes et al. describieron el caso de una paciente con psoriasis pustulosa y síndrome de Sjöegren, cuya manifestación inicial fue la aparición de pústulas sobre una base eritematosa en los párpados, que posteriormente se generalizaron al resto de la superficie corporal.
Conjuntiva
Respecto a la afectación conjuntival, el hallazgo más frecuente son las conjuntivitis no específicas y el ojo seco. Los resultados del estudio prospectivo realizado por Campanati et al. demuestran que los pacientes con psoriasis obtienen peores resultados en los test oftalmológicos que miden la estabilidad de la película lagrimal y el funcionamiento de las glándulas de Meibomio (tiempo de rotura lagrimal, test de Schirmer y test de Jones) con respecto al grupo control, siendo estas diferencias estadísticamente significativas. Coinciden con otros autores en el mecanismo patogénico, que podría deberse a la obstrucción mecánica de los conductos de salida de las glándulas de Meibomio y/o de las glándulas lagrimales.

La presencia de test oftalmológicos patológicos no parece tener relación con el PASI, no obstante, al analizar al subgrupo de pacientes con sebo-psoriasis, estos obtienen peores resultados en los test con respecto a otros subtipos de psoriasis (placas, palmoplantar, en gotas, pustulosa o invertida). Es interesante mencionar que en este estudio, tras 12 semanas de tratamiento sistémico, no solo se observa mejoría de la piel, sino también mejoras en los resultados de dichas pruebas oftalmológicas.
En cuanto a las complicaciones derivadas de la conjuntivitis o el ojo seco destacan la triquiasis, el simbléfaron (adherencia entre la cara interna del párpado y la conjuntiva) y/o la enfermedad corneal.
Córnea
La afectación corneal en los pacientes con psoriasis suele ser secundaria a complicaciones palpebrales o conjuntivales, siendo la más frecuente la queratitis punctata por sequedad ocular. Lee et al., en su estudio de casos y controles, encontraron que la psoriasis es un factor de riesgo independiente para desarrollar queratopatía, y a mayor duración de la psoriasis, mayor riesgo de desarrollar enfermedad corneal.

Investigaciones recientes demuestran que los pacientes con enfermedades inflamatorias sistémicas, incluyendo la psoriasis, presentan niveles elevados de interleucinas y niveles de TNF en la película lagrimal. Este desequilibrio inmunológico, junto con la inestabilidad de la película lagrimal, podría aumentar el riesgo de queratopatía. Además, el factor de resistencia corneal está disminuido en pacientes con psoriasis, lo que supone una fragilidad córnea aumentada.
También se han descrito otros tipos de alteraciones corneales, como las opacidades corneales superficiales y profundas, infiltrados corneales, neovascularización, erosiones e incluso queratitis ulcerativa periférica. La queratitis ulcerativa periférica es una queratopatía muy infrecuente de etiología autoinmune que cursa con necrosis de la porción más periférica de la córnea, pudiendo llegar a la perforación y a la consiguiente pérdida de visión. Son escasos los reportes de queratólisis ocular asociada a psoriasis, pero debido a que su pronóstico puede ser ominoso, es fundamental un diagnóstico y tratamiento precoces.
Restrepo et al. reportaron una paciente con psoriasis y artropatía psoriásica que desarrolló una queratitis ulcerativa periférica con excelente respuesta cutánea y ocular a adalimumab. La patogénesis de esta entidad no es bien conocida, pero se han encontrado niveles elevados de metaloproteasas en córneas afectadas. Por otro lado, la terapia anti-TNF-alfa ha demostrado disminuir los niveles de metaloproteasas en la piel y el suero de los pacientes con psoriasis y artropatía psoriásica, por lo que parece razonable que los pacientes con estas enfermedades se beneficien con este tratamiento.
Tracto Uveal
Las uveítis constituyen una complicación ocular potencialmente grave. Se han reportado en un 7-20% de los pacientes con psoriasis. Durrani et al. llevaron a cabo un estudio de casos y controles en el que compararon las características de las uveítis idiopáticas o asociadas a HLA B27 con las de los pacientes con psoriasis, encontrando que estas últimas son con mayor frecuencia bilaterales, de duración más prolongada y requieren mayor uso de AINE para conseguir su control sintomático.

Varios autores señalan como factores de riesgo para el desarrollo de uveítis, especialmente anteriores: la presencia de artropatía psoriásica, sobre todo si existe compromiso axial, y la presencia de HLA B27, que además conferiría una mayor gravedad a la clínica ocular. La relación entre la gravedad de la psoriasis y el riesgo de uveítis es controvertida. Hay trabajos que no encuentran correlación y otros que sí sugieren esta asociación.
Egeberg et al. realizaron un estudio de cohorte en la población danesa con psoriasis desde 1997 hasta 2011, encontrando una relación bidireccional entre psoriasis y uveítis, concluyendo que los pacientes con psoriasis y artropatía psoriásica presentan mayor riesgo de uveítis y que aquellos con historia de uveítis poseen un riesgo aumentado de desarrollar psoriasis y artropatía psoriásica. Además, la respuesta de los linfocitos T colaboradores de perfil Th1 y Th17 parece estar implicada en la patogenia de ambos procesos.
Es importante distinguir entre la artropatía psoriásica y la artritis reactiva, aunque en ocasiones es difícil, ya que ambas son enfermedades sistémicas que pueden cursar con artritis, uveítis y manifestaciones cutáneas psoriasiformes.
Cristalino
Los hallazgos en el cristalino de los pacientes con psoriasis se han considerado clásicamente hallazgos incidentales. No se ha podido establecer una clara asociación entre psoriasis y cataratas, ni que sean secundarias a tratamientos como la fototerapia.
Tratamientos Utilizados en la Psoriasis y sus Potenciales Efectos Secundarios Oftalmológicos
Los corticoides administrados tanto por vía sistémica como tópica periocular poseen 2 potenciales efectos secundarios oftalmológicos: el glaucoma y las cataratas. El glaucoma corticoideo es un glaucoma de ángulo abierto y la catarata corticoidea es del tipo subcapsular posterior. El riesgo de desarrollar estas complicaciones dependerá de la potencia del corticoide utilizado, el vehículo, la dosis y la duración del tratamiento.
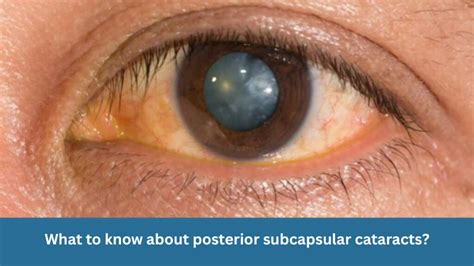
Se han descrito efectos secundarios transitorios tras las sesiones de terapia PUVA, como dolor ocular, hiperemia conjuntival, ojo seco, queratitis e incluso metaplasia escamosa. Por ello se aconseja protección ocular con gafas que posean filtros UV durante las sesiones de fototerapia y las 12-24 h siguientes. Sin embargo, el efecto secundario más discutido de esta terapia es el desarrollo de cataratas. Ha sido motivo de estudio en numerosos trabajos sin haberse podido establecer una relación causal en los pacientes que utilizan una adecuada protección ocular. En el estudio prospectivo de mayor duración y número de casos, de 1.237 pacientes con psoriasis tratados con PUVA seguidos durante 10 años, ninguno desarrolló complicaciones en el cristalino. En cuanto a la ausencia de protección ocular, Calzavara-Pinton et al. estudiaron a 82 pacientes que rechazaron realizarla y recibieron fototerapia durante 2-4 años y ninguno de ellos presentó opacidades corneales.
Los posibles efectos secundarios de los retinoides incluyen: blefaroconjuntivitis, ojo seco, queratitis punteada, fotofobia, intolerancia a los lentes de contacto y, de forma infrecuente, cambios refractivos, opacidades corneales, papiledema o ceguera nocturna.
El metotrexato posee efectos secundarios oftalmológicos, pero son infrecuentes. Se han descrito: edema periorbitario, visión borrosa, fotofobia, blefaritis, conjuntivitis y neuropatía óptica asociada a deficiencia de folato.
Está muy discutido el posible efecto que tendría el etanercept, causando inflamación ocular en los pacientes con o sin historia de afectación ocular previa. Por lo que la mayoría de los autores recomienda no utilizar este fármaco cuando existan antecedentes de uveítis u otro tipo de afectación ocular inflamatoria.
Preguntas Frecuentes
¿Con qué frecuencia la psoriasis causa problemas oculares?
No, solo el 10-20% de pacientes con psoriasis desarrollan manifestaciones oculares. Sin embargo, el riesgo aumenta significativamente en pacientes con artritis psoriásica (hasta 30%) o psoriasis severa extensa.
¿Cómo diferenciar la psoriasis del eccema en los párpados?
La psoriasis produce placas bien delimitadas con escamas gruesas blanco-plateadas, mientras el eccema causa zonas menos definidas con piel enrojecida, supurante y con picazón intensa. La psoriasis raramente supura.
¿Puedo usar corticoides para tratar la psoriasis en los párpados?
Solo corticoides de baja potencia (hidrocortisona 1%) y por períodos cortos (1-2 semanas). El uso prolongado de corticoides en párpados causa adelgazamiento cutáneo, telangiectasias y aumenta riesgo de cataratas y glaucoma.
¿Quiénes tienen mayor riesgo de complicaciones oculares por psoriasis?
Mayor riesgo tienen pacientes con artritis psoriásica, psoriasis severa extensa, larga evolución de la enfermedad (>10 años), y aquellos con gen HLA-B27 positivo.
¿Cuáles son los tratamientos para problemas oculares relacionados con la psoriasis?
Depende del tipo de afectación. Para lesiones palpebrales: inhibidores de calcineurina (tacrolimus). Para ojo seco: ciclosporina tópica y lágrimas sin conservantes. Para uveítis: corticoides tópicos intensivos inicialmente, y agentes biológicos anti-TNF (adalimumab, infliximab) para casos moderados-severos o recurrentes.
¿La psoriasis ocular es contagiosa?
No, la psoriasis es una enfermedad autoinmune, no infecciosa. No es causada por bacterias ni virus.
¿Existe alguna vitamina que ayude con la psoriasis ocular?
No hay una deficiencia vitamínica específica que cause psoriasis. Sin embargo, muchos pacientes tienen niveles bajos de vitamina D, y la suplementación puede beneficiar. Los ácidos grasos omega-3 (no vitaminas) han demostrado reducir inflamación en psoriasis y mejorar ojo seco.
¿Es segura la vaselina para tratar los párpados con psoriasis?
Sí, la vaselina oftálmica (no la industrial) es segura y efectiva como emoliente para lesiones psoriásicas palpebrales. Hidrata y protege la piel sin causar irritación. Aplícala después de limpiar párpados, especialmente antes de dormir.
¿La psoriasis en los párpados puede causar ceguera?
La psoriasis en párpados raramente causa ceguera. Sin embargo, la uveítis no tratada o tratada inadecuadamente puede causar pérdida visual permanente por cataratas complicadas, glaucoma secundario, edema macular o daño del nervio óptico. Con tratamiento oportuno y adecuado, la mayoría de pacientes mantienen buena visión.
¿Con qué frecuencia debo hacerme revisiones oculares si tengo psoriasis?
Si tienes psoriasis sin síntomas oculares: revisión anual. Con artritis psoriásica: cada 6-12 meses. Si has tenido uveítis previa: cada 3-6 meses o según indicación de tu oftalmólogo.
¿Los medicamentos biológicos para la psoriasis también ayudan con los problemas oculares?
Sí, especialmente los anti-TNF (adalimumab, infliximab, etanercept) han demostrado reducir significativamente la incidencia de uveítis en pacientes con artritis psoriásica. También reducen recurrencias de uveítis en pacientes que ya la han tenido.
¿Puedo usar maquillaje si tengo psoriasis en los párpados?
Puedes usar maquillaje pero con precauciones: elige productos hipoalergénicos, sin fragancias, probados oftalmológicamente. Evita delineadores en línea de agua. Desmaquilla completamente cada noche. No uses maquillaje durante brotes activos con lesiones abiertas o infectadas. Si notas empeoramiento con algún producto, suspéndelo inmediatamente.
tags: #rhumatisme #psoriasique #et #yeux