La rosácea es una dermatosis inflamatoria crónica que afecta aproximadamente al 10% de la población. Es una enfermedad muy conocida que recibió primero el nombre de acné rosácea por la similitud de sus lesiones a las del acné. No obstante, este término ha quedado obsoleto por su falta de relación con la glándula sebácea, fundamental en la producción del acné.
Aunque no tiene graves repercusiones en la salud del paciente, tiene un componente estético que puede suponer una importante carga emocional. Por todo ello, el médico de familia debe estar familiarizado con esta entidad y con los diferentes tratamientos disponibles, así como conocer la posibilidad de derivar a los pacientes con determinadas características al dermatólogo para beneficiarse de la aplicación de técnicas con láser.
Aparece sobre todo en personas de raza blanca y de forma más habitual en aquellas con un color de piel más clara. Puede surgir a cualquier edad, aunque suele iniciarse a partir de los 30 años, siendo más frecuente entre los 40 y 50 años de edad. Es de evolución crónica y afecta sobre todo a zonas convexas de la cara: mejillas, cuello, nariz y frente.
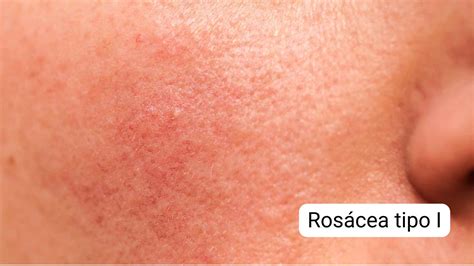
Subtipos de Rosácea
Etiopatogenia y Factores Desencadenantes
La causa de la rosácea es desconocida, probablemente debida a múltiples factores. La mayoría de los autores la consideran como una enfermedad de origen vascular que se caracteriza por una reacción exagerada de la circulación facial frente a diversos estímulos. En concreto se produce un aumento del flujo sanguíneo y una dilatación de las luces vasculares.
En mayor o menor grado, en el desarrollo de la rosácea pueden influir diferentes factores:
- Alimenticios: alimentos calientes, salados, alcohol, café, té...
- Infecciosos: Demódex folliculorum, Helicobacter pylori.
- Psicológicos: estrés, ansiedad.
- Ambientales: cambios de temperatura, ambientes secos.
¿Qué es la rosácea y qué la causa?
Entre los desencadenantes se han identificado los cambios de temperatura, así como temperaturas extremas, factores alimentarios, la ingesta de alcohol, cosméticos, situaciones de mayor estrés emocional, ejercicio físico, etc.
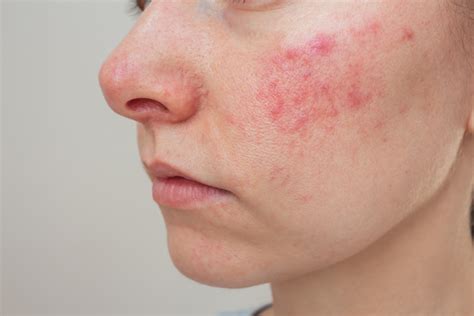
Rosácea en la piel
Subtipos de Rosácea
La rosácea cursa en brotes y presenta uno o más signos de distribución centrofacial. La rosácea se divide en diferentes subtipos. Los diferentes subtipos son:
- Rosácea eritemato-telangiectásica (subtipo I): En la fase preliminar hay eritema transitorio, más tarde telangiectasia y eritema persistente con ardor, escozor, picor y sequedad. Predominan el flushing, el eritema y las telangiectasias.
- Rosácea papulopustulosa (subtipo II): También existen en su mayoría pápulopústulas inflamatorias no foliculares dispuestas simétricamente. Cuando la enfermedad está más avanzada pueden aparecer pápulas rojas, con o sin componente de pus, que recuerdan a las lesiones de acné. Forma clásica más frecuente en mujeres de mediana edad.
- Rosácea glandular-hiperplásica (subtipo III): Además de la seborrea, la hiperplasia del tejido conjuntivo y de las glándulas sebáceas es característica. Los cambios fimatosos consistentes en engrosamiento de la piel, le dan un aspecto nodular irregular. Se deben a una hiperplasia sebácea con fibrosis y a la palpación tienen una consistencia gomosa. Aparecen en nariz (rinofima), párpados (blefarofima), barbilla (gnatofima), frente (metofima).
- Rosácea ocular: Cursa con molestias oculares tipo sensación de cuerpo extraño, hipersensibilidad lumínica, irritación con hiperemia conjuntival, blefaritis. Puede observarse en, al menos, el 50% manifestaciones oculares. Hasta un 60% de los pacientes presentan afectación ocular (oftalmorosazea), normalmente en forma de blefaroconjuntivitis con sensación de cuerpo extraño y ojo seco.
Se han descrito lesiones de rosácea en otras localizaciones como el cuello, zona del escote y parte alta de la espalda. Con el paso del tiempo, se produce una importante hiperplasia de las glándulas sebáceas e inflamación profunda, constituyendo masas que se denominan "fimas".
Los solapamientos de los subtipos son frecuentes. También existen varias formas especiales. El linfedema es particularmente típico en la forma especial de la enfermedad de Morbihan. Los nódulos inflamatorios, las placas y la induración son típicos de la rosácea conglobata. A diferencia del acné conglobata, éstos suelen aparecer sólo en la cara; los comedones están ausentes.
La rosácea fulminans, caracterizada por papulopústulas inflamatorias, nódulos fluctuantes, fístulas, eritema, edema y seborrea, sólo se da en mujeres jóvenes, agrupadas en y después del embarazo. A diferencia del acné fulminans, no suele haber fiebre ni artritis.
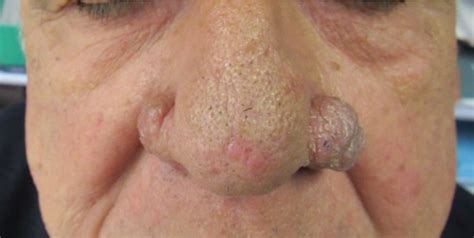
Rinofima, una manifestación de la rosácea
Tratamiento de la Rosácea
Actualmente ninguno de los tratamientos disponibles está considerado como curativo. La finalidad de la terapia será disminuir la sintomatología, alargar los periodos intercrisis y mejorar el aspecto estético. El tratamiento se ha de planificar de manera individualizada en cada paciente.
El tratamiento dependerá del tipo de lesiones predominantes. Disponemos de tratamientos tópicos, que pretenden reducir las lesiones inflamatorias (pápulas y pústulas), disminuir la intensidad del eritema, minimizar el número y gravedad de los brotes y aliviar los síntomas como picor o la quemazón. Si la enfermedad está más avanzada utilizamos antibióticos por vía oral, como las tetraciclinas, metronidazol y la eritromicina.
En general, deben evitarse los factores desencadenantes en todos los subtipos de rosácea. La terapia depende del subtipo o forma especial y de la gravedad de la rosácea. Medidas generales: Deben evitarse los factores provocadores individuales como las sustancias limpiadoras agresivas, la radiación UV, la comida picante o caliente, el alcohol y los cambios de temperatura, así como los cosméticos grasos y resistentes al agua, el jabón y los productos limpiadores que contengan jabón.
Tratamiento Tópico
Útil sobre todo en rosácea con predominio de componente eritematoso. Se debe mantener el tratamiento unas 8-12 semanas (incluso hasta 6 meses en algunos casos)2,3.
- Metronidazol 0,75% gel o crema, 2 aplicaciones al día. Entre los agentes tópicos, el metronidazol ha sido mejor evaluado y suele ser la primera elección. Se recomienda una terapia de mantenimiento durante un periodo de tiempo más largo. Tiene efectos antiinflamatorios e inmunosupresores en la rosácea. El metronidazol es igual de eficaz que el ácido azelaico.
- Ácido azelaico 15% gel o 20% crema, 2 aplicaciones al día. El ácido azelaico tiene efectos antiinflamatorios y normaliza la queratinización, posiblemente a través de la supresión de la expresión del ARN inducido por los rayos UV y la liberación de las citocinas Il-1β, Il-6 y TNF-α. También aumenta la expresión de la molécula de señalización antiinflamatoria PPARγ e inhibe los péptidos antimicrobianos catelicidina y calicreína, así como la actividad de una serina proteasa.
- Clindamicina 1% gel o emulsión, 2 aplicaciones al día.
- Eritromicina 2% gel o solución, 2 aplicaciones al día.
- Brimonidina: Desde 2014 se ha aprobado un gel de brimonidina al 0,33% (Mirvaso®, Galderma) para el tratamiento del eritema subyacente, que hasta ahora ha sido difícil de influenciar. El agonista α2-adrenorreceptor tiene un fuerte efecto vasoconstrictor, antiinflamatorio y reductor del edema. El efecto se manifiesta después de 30 minutos, alcanza un máximo después de cuatro a seis horas y dura hasta doce horas.
La terapia tópica suele ser suficiente para la rosácea eritemato-teleangiectásica y las formas más leves de rosácea papulopustulosa. Están permitidos el metronidazol al 0,75% (crema, gel, loción, emulsión), el ácido azelaico al 15% en forma de gel y la brimonidina al 0,33% en forma de gel. Otros tópicos sólo pueden utilizarse fuera de indicación.
Una crema de ivermectina al 1% ya ha demostrado su eficacia en lesiones inflamatorias en ensayos, y se espera su aprobación a mediados de 2015. La permetrina (5%) también resultó eficaz en los informes de casos. El tacrolimus y el pimecrolimus tienen efectos antiinflamatorios. Son especialmente eficaces en la rosácea inducida por esteroides y en el eritema de la rosácea papulopustulosa.
Tratamiento Sistémico
Tiene mínimos efectos sobre el eritema. Es un tratamiento efectivo en formas papulo-pustulosas, manteniendo el tratamiento un mínimo de 3-4 semanas1,2.
- Tetraciclinas: tetraciclina 250-500mg/12h, doxiciclina 100mg /24h. La terapéutica sistémica de primera elección suelen ser las tetraciclinas, especialmente la doxiciclina. Fuera de licencia se incluyen la doxiciclina a una dosis más alta (50-100 mg/d), la minociclina (50-100 mg/d) y la tetraciclina (250-1000 mg/d). La doxiciclina y la minociclina ofrecen varias ventajas sobre la tetraciclina “más antigua”, como una semivida más larga, una mejor biodisponibilidad y tolerabilidad, ya que deben tomarse sin productos lácteos pero no en ayunas. Las tetraciclinas tienen un efecto antiinflamatorio incluso a dosis subantimicrobianas, independientemente de su efecto antibiótico, presumiblemente al inhibir la angiogénesis, la quimiotaxis de los neutrófilos, las metaloproteinasas y las citocinas proinflamatorias.
- Macrólidos: eritromicina 500mg/12h claritromicina, azitromicina. La eritromicina, la azitromicina y la claritromicina pueden utilizarse fuera de indicación en contraindicaciones a las tetraciclinas como embarazo, edad ≤8 años o intolerancia así como resistencia a la terapia. La azitromicina y la claritromicina son preferibles debido a su perfil de efectos secundarios más favorable. La azitromicina y la claritromicina tienen un efecto similar sobre las lesiones inflamatorias que la doxiciclina. La oftalmorosazea también responde rápidamente a la azitromicina.
- Metronidazol: 500mg/24h. Para pacientes que no responden a tetraciclinas. El metronidazol 200 mg 2×/d tiene una eficacia similar a la oxitetraciclina 250 mg 2×/d.
- Isotretinoína: a dosis bajas, 5-10mg/24h de forma prolongada. Se suele usar en casos graves resistentes al tratamiento convencional. Tiene efecto importante sobre pápulas y pústulas y además mejora el eritema. Los efectos secundarios más frecuentes son queilitis, sequedad de piel y mucosas, cefalea y dolores musculoesqueléticos. Tiene efectos teratogénicos por lo que requiere la firma de un consentimiento informado en mujeres en edad fértil. La isotretinoína tiene efectos antiinflamatorios e inmunomoduladores, y también reduce el tamaño de las glándulas sebáceas y la producción de sebo. Reduce significativamente las papulopústulas, el eritema y la telangiectasia y también funciona bien en el rinofima y la rosácea extrafacial. Una dosis baja (0,3 mg/kgKG) es eficaz y bien tolerada.
En las formas graves y en las más leves resistentes al tratamiento, la terapia sistémica debe utilizarse como complemento. Se recomienda la doxiciclina 40 mg/día en combinación con metronidazol tópico.
Los glucocorticoides pueden inducir y empeorar la rosácea. A menudo se producen exacerbaciones, sobre todo después de dejar los esteroides. Por lo tanto, están contraindicados en la mayoría de los casos. La dapsona puede ser eficaz en la rosácea granulomatosa y la rosácea fulminans. Los betabloqueantes como el carvedilol provocan vasoconstricción y reducen la taquicardia y la ansiedad. Los síntomas de sofoco también pueden reducirse con carvedilol en dosis graduales hasta 25 mg/día. El carvedilol también tiene efectos antioxidantes y antiinflamatorios.
Laserterapia
El tratamiento con láser mejora de manera eficaz el componente vascular de la rosácea, reduciendo el eritema difuso y las telangiectasias (figs. 1 y 2) por lo que se ha demostrado especialmente útil en el tratamiento de la forma eritemato-telangiectásica.
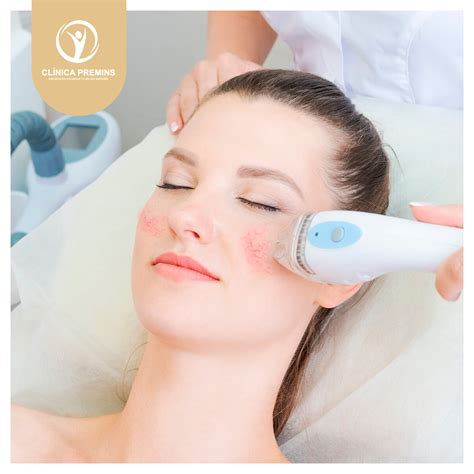
Tratamiento Láser para la Rosácea
Para la rosácea se utilizan diversos tipos de láser (láser de colorante pulsado, láser de vapor de cobre, láser de criptón, láser pulsado de neodimio YAG, láser de argón), así como la fuente de luz pulsada intensa. Funcionan muy bien en las telangiectasias, pero menos en el eritema areal.
Los procedimientos quirúrgicos son los más eficaces para el rinofima.
Conclusiones
La rosácea es una enfermedad fácilmente diagnosticable desde las consultas de atención primaria por lo que el médico de cabecera debe saber reconocerla y utilizar los diferentes tratamientos disponibles. Es muy importante individualizar el tratamiento en función del subtipo y la respuesta al mismo de cada paciente. El médico de familia debe conocer las múltiples opciones de tratamiento disponibles y derivar al paciente al dermatólogo a aquellos que se puedan beneficiar de nuevas terapias como la aplicación de sesiones de láser.
tags: #rosacea #tratamiento #pastillas