Los puntos rojos en las piernas pueden aparecer por diversos motivos, si bien es cierto que es más frecuente que con el paso de los años estas pequeñas marcas sean más proclives a mostrarse en nuestra piel. No son solo exclusivos de las piernas, ya que pueden aparecer en diferentes partes del cuerpo. Un sarpullido es un cambio que se produce en la piel causando irritación o inflamación en la misma.
Suele aparecer una mancha o erupción roja que además duele o pica y se irrita. En algunos casos más graves pueden incluso crear ampollas o dejar la piel en carne viva o descamarse. Las causas de esta enfermedad son diversas y su gravedad o sintomatología dependerá de cada una de ellas, que pueden ir desde una alergia hasta una infección.
SÚPER AYUDA #170 Acné, Un Síntoma De Un Grave Problema
Incluso hay ciertos genes que pueden hacer a algunas personas más propensas ante los sarpullidos. La dermatitis, por ejemplo, es una de las causas más comunes, haciendo que la persona que la padezca tenga la piel más delicada y con más tendencia a los sarpullidos.
Tipos de Puntos Rojos y Sarpullidos
De forma general, podemos decir que existen diversos tipos de puntos rojos. Por un lado, están aquellos que son producidos por diversas causas orgánicas que explicaremos a continuación. Por otro lado, existen puntos rojos que aparecen tras la depilación, la llamada foliculitis. Estos puntos se deben a la inflamación del folículo piloso tras la extracción del vello y aparecen en las pieles más sensibles.
Este tipo de puntos rojos se llaman petequias, y pueden salir en cualquier parte del cuerpo. Se suelen producir por una rotura de los capilares bajo la piel, y a diferencia de los hematomas, no se vuelven de color blanco cuando los presionas.
La aparición de granitos en la piel o granitos de agua en el cuerpo puede ser consecuencia de dermatitis y puede producir picor e inflamación.
Causas de las Petequias
- Un excesivo y prolongado esfuerzo físico.
- Sufrir trombocitopenia.
- Medicamentos. Algunos producen reacciones alérgicas con petequias.
- Sepsis. Así se llama la respuesta del cuerpo ante un proceso infeccioso.
- Enfermedades de tipo autoinmune.
- Deficiencias nutricionales.
Por tanto, es un síntoma que de producirse es conveniente que se acuda al médico para su valoración, ya que puede ser originado por enfermedades más importantes.
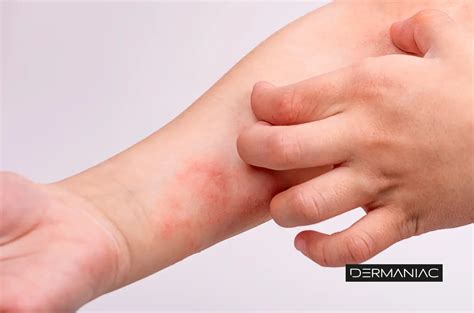
Dermatitis y Eczemas
SÚPER AYUDA #170 Acné, Un Síntoma De Un Grave Problema
La dermatitis o eczema es una enfermedad de la piel caracterizada por la inflamación y el picor. No tiene una única causa, y puede tener desencadenantes internos o externos. Es un problema muy frecuente, en especial en los países desarrollados. No es contagiosa.
Tipos de Dermatitis o Eczemas
En general, los eczemas se clasifican en endógenos (de causa interna o no identificable) y exógenos (debidos a causas externas).
Endógenos
- La dermatitis atópica o eczema atópico: Es un problema muy frecuente en el mundo desarrollado. Su frecuencia va en aumento en paralelo con otras enfermedades de naturaleza alérgica como la rinitis alérgica, el asma o las alergias alimentarias.
- El eczema dishidrótico o dishidrosis: Se manifiesta como vesículas o ampollas que pican mucho, y pueden aparecer en las palmas, en la cara lateral de los dedos de las manos y también en la planta de los pies. Sus desencadenantes no son únicos y no son del todo identificables. En algunos pacientes la dishidrosis aparece como reacción ante el sudor o el calor. En otros, los brotes ocurren en épocas de estrés emocional.
Exógenos
- La dermatitis irritante de contacto: Es un problema muy frecuente en profesiones que someten las manos a un continuo lavado con jabones o detergentes. Por ello se ha denominado también “dermatitis del ama de casa”. El eczema se produce por un daño químico directo en la piel, sin un mecanismo de alergia.
- La dermatitis alérgica de contacto: Está provocada por sensibilización alérgica en las personas predispuestas. Existen numerosas sustancias capaces de provocar alergia de contacto. El diagnóstico se realiza mediante pruebas de alergia específicas (pruebas epicutáneas).
- El eczema asteatósico o eczema craquelé: Está provocado por sequedad de la piel. La causa más frecuente es el uso de jabones o detergentes no adecuados y la falta de hidratación de la piel. Es especialmente frecuente en personas de edad avanzada.
La dermatitis atópica es la forma de dermatitis más frecuente. Afecta sobre todo a niños y sus causas descansan en dos alteraciones: por un lado, un defecto de hidratación de la piel que la hace más sensible, y por otro, un aumento de la sensibilidad alérgica manifestada en ocasiones también en los bronquios (asma alérgica), la mucosa de la nariz (rinitis alérgica) y el tubo digestivo (alergias alimentarias).
La dermatitis atópica es especialmente frecuente en la infancia, y se manifiesta por eczemas que afectan a los pliegues de los brazos y las rodillas, la cara y otras zonas del cuerpo. Por regla general, la dermatitis atópica mejora con la edad, excepto los casos de dermatitis atópica del adulto, una enfermedad que puede llegar a ser grave y extremadamente invalidante.
Síntomas de la Dermatitis
Todos los tipos de eczema tienen un síntoma común: el picor. Además, la piel muestra alteraciones variables que van desde la piel roja (eritema), a la descamación, la formación de zonas rugosas o rascadas y la aparición de granitos o ampollas con agua en su interior.
Tratamiento de la Dermatitis
En general un dermatólogo puede reconocer el eczema a simple vista, aunque a veces tenga que recurrir a una biopsia de la piel (toma de muestra cutánea y examen al microscopio) para diferenciarlo de otras enfermedades. En el caso de algunos eczemas exógenos como la dermatitis de contacto alérgica, el diagnóstico completo y la identificación de los desencadenantes se hace mediante pruebas de alergia.
La prueba se denomina prueba del parche o epicutánea, que consiste en provocar reacción ante diferentes sustancias pegando un parche con ellas en la piel. La batería de pruebas estándar, de 24 sustancias, incluye los desencadenantes más frecuentes en nuestro medio (metales, gomas, medicamentos, tintes, perfumes, conservantes, etc.). Existen además baterías de pruebas más específicas según la sospecha en cada caso individual.
Para los casos más graves o urgentes, el Seguro de Salud MAPFRE pone a tu disposición un servicio telefónico, tanto para orientación pediátrica como orientación médica. Un equipo de especialistas te informará sobre todo lo que necesites referente a enfermedades, tratamientos, centros, etc., para resolver tus dudas de la forma más rápida y eficaz.
Acné y Granos
Vivimos rodeados de imágenes de pieles impecables: en redes sociales, en campañas publicitarias, en la pantalla. Pero detrás de cada «perfección» hay filtros, maquillaje, luces… y mucha edición. Granitos, puntos negros, brotes hormonales o lesiones inflamadas: el acné tiene muchas formas, y conocer cada una es clave para entender qué necesita tu piel. Porque tratarlo no es solo una cuestión estética, es una forma de autocuidado.
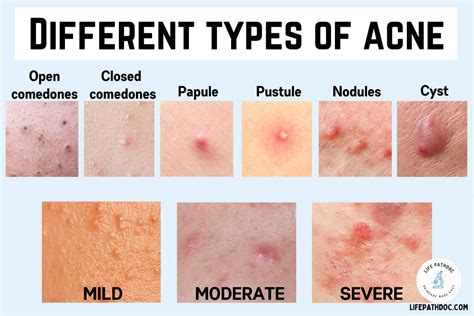
El acné es una afección común de la piel que puede afectar la espalda, especialmente en adolescentes y adultos jóvenes. El acné es una afección cutánea que se caracteriza por la aparición de puntos blancos, negros, granos, pápulas, quistes y nódulos en varias partes del cuerpo, siendo una de las más comunes y visibles la cara.
Cierra los ojos e imagina a alguien con acné. ¿Qué ves? Quizás una piel grasa o enrojecida, cubierta de granos e imperfecciones, pequeños bultos blancos o puntos negros. Pero lo cierto es que el acné no tiene una única cara. Es una afección compleja, causada por diversos factores, y puede presentarse de manera diferente en cada persona. Sin embargo, todos aparecen de la misma manera.
Tu piel experimenta cambios hormonales que, en muchas ocasiones, provocan un aumento en la producción de sebo. Cuando los poros están bloqueados, las bacterias que normalmente habitan en la piel pueden quedar atrapadas en su interior. Este crecimiento bacteriano puede dar lugar a una infección, que a su vez provoca inflamación.
Tipos de Acné
El acné se clasifica principalmente en dos tipos: comedoniano y no comedoniano.
- Acné comedoniano: Este tipo de acné es leve y lo verás cuándo los poros de tu piel estén obstruidos por una acumulación de sebo y células muertas.
- Puntos negros: Se forman cuando los folículos pilosos se bloquean por la acumulación de sebo y células muertas.
- Puntos blancos: Se presentan cuando el poro está obstruido de la misma manera, pero permanece cerrado.
- Acné no comedoniano: Se considera una forma más severa de acné. Se caracteriza por la aparición de granos en las capas medias o profundas de la piel, que suelen ser dolorosos al tacto. Este tipo de acné suele aparecer en pieles grasas o mixtas y es importante tratarlo con el enfoque adecuado para evitar complicaciones.
- Pápulas: Los conocemos como granos y son bultos rojos e inflamados. Cuando el poro se obstruye, la presión se acumula y puede hacer que las paredes del poro se rompan, propagando impurezas alrededor.
- Pústulas: Las conocemos como espinillas y son cavidades llenas de pus, debido al crecimiento de los gérmenes microbianos.
- Nódulos: Los nódulos son una forma más severa de acné. Se parecen a las pápulas, pero se forman en las capas más profundas de la piel y afectan a más de un folículo, siendo complicados de tratar.
- Quiste: Al igual que los nódulos, se localizan en las capas más profundas de la piel. Independientemente de su tonalidad, son la forma más grande de acné y resultan dolorosos al tacto. ¿Sabías que de todos los tipos de acné, los quistes son los que más probabilidades tienen de dejar una cicatriz?
Después de conocer los distintos tipos de acné, es normal preguntarse: ¿y ese grano puntual que aparece justo antes de una cita importante? Sí, también puede ser una forma de acné. Estos brotes ocasionales, aunque molestos, son normales en distintas etapas de la vida. En la adolescencia, pueden afectar la autoestima; en la adultez, frustran justo cuando creemos haber superado esa etapa. Lo importante es saber que, con una rutina adecuada, es posible mantener la piel equilibrada.
Ingredientes Clave para Tratar el Acné
- Niacinamida: Ayuda a reducir la apariencia de los poros y a equilibrar la producción de sebo.
- Ácido salicílico: Exfolia de manera natural la piel, eliminando las células muertas que provocan puntos negros y blancos.
- Peróxido de benzoilo: Es uno de los principios activos más recomendados por dermatólogos para tratar el acné moderado o severo. Ayuda a eliminar las bacterias causantes del brote y a reducir la inflamación.
- Ácido glicólico: Exfoliante que ayuda a eliminar las células muertas de la piel y destapar los poros.
- Ácido hialurónico: Aunque no trata el acné directamente, es fundamental para mantener la piel hidratada y protegida, especialmente cuando se usan ingredientes más agresivos como el peróxido de benzoilo o los ácidos exfoliantes.
Tu piel es tu historia. Y aunque el acné aparezca de vez en cuando, no tiene por qué marcarla. Establece una rutina diaria y cúmplela. Aprende a gestionar el estrés con ejercicio, descanso o meditación. Usa protección solar a diario. El sol puede agravar brotes y dejar marcas más visibles. Confía en el poder de una buena limpieza. Dedicarle unos minutos a este primer paso puede marcar una gran diferencia en cómo responde tu piel.
Foliculitis: Granos en las Piernas
Ya hemos hablado muchas veces de lo incómodo y antiestético que resulta el acné. Sin embargo, no molesta en todas zonas por igual, y cuando te salen granos en las piernas, solo puedes preguntarte. ¿¡Por qué?!
La foliculitis es una inflamación de los folículos pilosos que puede causar granos rojos, irritación y picazón en la piel.
Causas de los Granos en las Piernas
- Foliculitis.
- Piel seca. La piel seca puede causar picazón e irritación, lo que puede llevar a la formación de granos.
- Afeitado incorrecto.
- Sudoración excesiva. El sudor excesivo puede obstruir los poros y causar irritación en la piel, lo que puede provocar la aparición de granos.
- Contacto con productos irritantes.
- Exposición a alérgenos.
- Infecciones cutáneas.
En estos casos siempre conviene tener muy presente (y clara) la causa subyacente que ha provocado la aparición de estos granitos.
Tratamiento y Prevención de Granos en las Piernas
- Limpieza suave. Lava tus piernas con un jabón suave y agua tibia para eliminar la suciedad, el sudor y otras impurezas de la piel.
- Exfoliación. La exfoliación regular puede ayudar a eliminar las células muertas de la piel y destapar los poros, lo que puede prevenir la formación de granos.
- Hidratación. Mantén la piel de tus piernas bien hidratada usando una crema o loción hidratante después de la ducha.
- Evita el afeitado excesivo. Si te afeitas las piernas, asegúrate de hacerlo con cuidado y utilizando una cuchilla afilada y lubricante adecuado para evitar la irritación de la piel.
- Usa ropa suelta y transpirable. Evita usar ropa ajustada que pueda frotar contra la piel y causar irritación.
- Trata las infecciones.
- Evita los productos irritantes.
- Consulta a un dermatólogo. Si los granos persisten o empeoran a pesar de seguir estos consejos, o si experimentas otros síntomas como dolor, enrojecimiento o hinchazón, es importante consultar a un dermatólogo para obtener un diagnóstico y tratamiento adecuados.
Erupciones Cutáneas
Una erupción cutánea es una lesión producida en la piel, que implica un cambio de color, apariencia, forma o textura. Estas erupciones pueden aparecer en forma de manchas, enrojecimiento, sarpullido, granitos, nódulos, ronchas o ampollas. Asimismo, pueden causar comezón y ser escamosas, secas o húmedas.
Estas lesiones pueden salir por diversas causas, por lo que es importante que el especialista realice el diagnóstico en consulta. En ocasiones afectan a un área concreta y en otras a todo el cuerpo. También pueden desaparecer o ser permanentes. Aunque la mayoría de las veces no son graves, pueden llegar a indicar un problema más serio.
Tipos de Erupciones en la Piel
Una vez explicado qué es una erupción cutánea, hay que conocer que puede aparecer en el cuero cabelludo, la cara, el cuello, el pecho u otros lugares del cuerpo. La piel es una de las principales barreras que protegen de los patógenos. Por ese motivo es importante conocer qué puede dañarla.
Las erupciones en la piel más comunes son:
- Dermatitis atópica: Se trata de un proceso inflamatorio crónico de la piel. Es una afección que causa enrojecimiento, descamación y picazón en la piel. Aunque no se ha encontrado una cura, los tratamientos pueden aliviar los síntomas. Se sabe que los antecedentes familiares y el asma son factores de riesgo.
- Dermatitis de contacto: Es una erupción causada por el contacto directo con determinadas sustancias a las que la persona no responde bien. Puede ser de naturaleza irritante, la más común, o alérgica.
- Erupción por calor o miliaria: Se produce cuando el sudor se acumula en los conductos de la piel, sobre todo cuando el clima es muy caluroso. Se manifiesta en forma de pequeñas vesículas que producen mucho picor.
- Intertrigo: Inflamación muy común en las personas obesas. Se produce por el roce de pliegues de la piel, la humedad y el calor.
- Psoriasis: Es una enfermedad inflamatoria de la piel de origen autoinmune. Produce lesiones en placas eritematosas, escamosas y engrosadas. Aparecen fundamentalmente en tobillos, codos, espalda o diseminadas por el cuerpo.
- Herpes zoster o culebrilla: Causado por el virus de la varicela, aparece en el cuerpo como una erupción cutánea.
- Erupción cutánea por estrés: Es un síntoma físico habitual de esta patología.
Existen otros como la tiña corporal, la rosácea, el impétigo, el liquen plano o la pitiriasis rosada.
Causas de las Erupciones Cutáneas
Conocer los motivos por los que aparecen este tipo de afecciones es muy complicado. Pueden producirse por:
- Contacto directo de la piel con una sustancia externa que causa una reacción adversa. Esto ocurre en la dermatitis de contacto.
- Genética. Es el caso de la dermatitis atópica, muy influenciada por antecedentes familiares.
- Alergias.
- Picaduras de insectos.
- Toma de medicamentos.
- Factores ambientales.
- Infecciones virales, fúngicas o bacterianas.
Ejemplos de Erupciones Cutáneas Infecciosas
- El impétigo en los niños está causado por una infección de la bacteria Streptococcus Pyogenes.
- La causante de la tiña es un microorganismo, un hongo de tipo moho llamado dermatofito.
- El herpes Zoster está producido por el virus de la varicela.
- La erupción cutánea por VIH suele ocurrir a los dos meses de contraer el virus.
- La erupción cutánea por mononucleosis es un exantema morbiliforme.
- Exantema súbito.
Tratamiento de las Erupciones Cutáneas
El tratamiento de estas lesiones depende del agente que lo haya causado. El médico debe estudiar cuál es la naturaleza del patógeno invasor y establecer el protocolo a seguir. Es importante no automedicarse, ya que no todas las erupciones cutáneas son iguales.
Hay veces que el detonante de la erupción es una infección vírica, fúngica o bacteriana que requiere un tratamiento inmediato. Así, la tiña se trata con antimicóticos, el herpes zoster con antivirales y vacunas y el impétigo con antibióticos.
Por otro lado, enfermedades como la dermatitis atópica o la psoriasis son crónicas, pero se pone tratamiento para disminuir sus síntomas.
En general, se recomienda seguir las siguientes estrategias:
- No frotar la piel en exceso.
- Utilizar ropa cómoda con tejidos naturales.
- Usar cremas y lociones recetadas por el dermatólogo, para aliviar el picor.
- Dejar la zona afectada al aire libre.
- Evitar el uso de jabón y sustituirlo por geles de ph neutro.
Las cremas de hidrocortisona al 1% tratan de manera efectiva el enrojecimiento, la hinchazón y el dolor en la piel.
Cuándo Acudir al Médico
La erupción en la piel se cura en ocasiones sin necesidad de un tratamiento específico. No obstante, es importante consultar con un médico, sobre todo si hay otros síntomas como:
- Dolor en las articulaciones.
- Dificultad para respirar.
- Erupción en todo el cuerpo. Normalmente es una señal de algo más serio como alguna infección o reacción alérgica.
- Fiebre.
- Aparición repentina que se extiende rápidamente. Puede tratarse de una alergia.
- Líneas de enrojecimiento. Hay infección. Aparece líquido amarillo o verde, hinchazón, costra, dolor y calor en el área o veta roja saliendo de la erupción.
El profesional será el que evalúe las lesiones y determine qué opciones terapéuticas son las más adecuadas. Además puede orientar sobre los cuidados para evitar complicaciones.
Remedios Caseros para Aliviar el Sarpullido
Además del tratamiento que te indique el médico, se pueden seguir una serie de recomendaciones para que la piel se recupere y se eviten los síntomas en mayor medida.
- Compresas frías: Aplicar compresas frías sobre el sarpullido puede ayudar a reducir la inflamación, la picazón y el malestar.
- Baños de avena: Los baños de avena pueden ayudar a calmar la piel irritada y con picazón. Añade harina de avena molida al agua tibia de la bañera y sumérgete durante 15-20 minutos.
- Lociones o cremas calmantes: Aplica lociones o cremas específicas para piel sensible o con problemas cutáneos sobre el sarpullido en la espalda.
- Aceites naturales: Algunos aceites naturales como el aceite de coco, el aceite de jojoba o el aceite de caléndula pueden ayudar a hidratar y calmar la piel irritada.
- Bicarbonato de sodio: Prepara una pasta con bicarbonato de sodio y un poco de agua, y aplícala sobre el sarpullido en la espalda. Deja actuar durante unos minutos antes de enjuagar con agua tibia.
Consejos Adicionales
- Utilizar productos de limpieza suaves o incluso hipoalergénicos.
- Desodorantes, perfumes, lociones, aceites, cremas, maquillaje… son productos que podrían ser irritantes para tu piel. Comprueba si están afectándote y si es así cámbialos por otros. En las farmacias y parafarmacias hay muchos productos específicos para todo tipo de pieles.
- Utiliza jabón neutro para lavar tu piel.
- Usa ropa holgada para evitar lo más posible el roce con la piel afectada y, a poder ser, de algodón.
- Cuando te duches o te bañes evita secarte frotando la piel.
tags: #sarpullido #como #espinillas