Con el avance de la pandemia, se ha extendido el uso del término Long COVID o COVID persistente. Esta nueva afección nos presenta muchos interrogantes: ¿Qué es? ¿Qué síntomas presenta? ¿Se puede curar? ¿Tiene tratamiento? ¿Cuánto dura? ¿Puede afectar a bebés o a niños? Veamos de qué se trata y cuáles pueden ser sus síntomas o secuelas más frecuentes.
¿Qué es el COVID Persistente?
La infección por el virus SARS-CoV-2 puede producir, después del episodio agudo, un síndrome multiorgánico de larga duración llamado Long COVID o COVID persistente. El cuadro puede oscilar entre una afección leve a casos graves que pueden producir la incapacidad permanente. No se trata de una reinfección por el mismo virus sino de secuelas debidas al daño producido durante el episodio agudo. Por tanto, tampoco se contagia en sí mismo.
La prevalencia de síntomas continuos en personas que pasaron la infección oscila entre el 32.6% al 87% (no se excluyen las personas vacunadas). También se han descrito casos en niños y adolescentes, pero no se pueden extraer conclusiones en este sector de población debido a las limitaciones de los estudios. Si aproximadamente se han infectado hasta ahora 221 millones de personas y un 30% sufriría COVID persistente, habría 66 millones de personas afectadas, lo que supone un problema de salud mundial sin precedentes.
¿Cuánto Dura el Long COVID?
Si los síntomas permanecen durante un tiempo de más de tres semanas hablamos de COVID postagudo, si duran más de 12 semanas ya hablamos de COVID crónico, Long COVID o COVID persistente.
¿Por qué se Produce el COVID Persistente?
Principalmente por dos mecanismos:
- Daño tisular directo: El virus entra en las células a través del receptor de la enzima ACE2, que posee una amplia ubicación (a nivel nasal, páncreas, gastrointestinal, renal, en piel endotelio) y daña las células de los tejidos. A nivel del endotelio el virus produce un estado de pro-coagulación.
- Desregulación del sistema inmunitario: Aparición de células T autoreactivas con mecanismos similares a los de la enfermedad autoinmune.
¿Qué es la Covid Persistente? Lo explica Juan Ruiz Manzano
La gran variedad de secuelas producidas se pueden agrupar según el sistema fisiológico que está afectado.
COVID Persistente y Secuelas Dermatológicas
Pocos pacientes han continuado con manifestaciones dermatológicas a los 6 meses de haber sufrido la infección. El exantema maculopapular, las erupciones, urticaria, etc., que eran más frecuentes en niños que en adultos, normalmente se curan en su totalidad.
La caída del cabello o efluvio telógeno suele ocurrir dentro de los 6 meses post-infección y con el tiempo se recupera.
Manifestaciones Cutáneas en COVID-19
Información procedente de Asia, Europa y Estados Unidos evidencia que la infección por SARS-CoV-2 presenta una gran gama de manifestaciones dermatológicas, al comienzo consideradas inespecíficas; sin embargo, con el aumento en los reportes, se ha podido encontrar un aparente patrón de presentación, que incluso puede estar relacionado con el pronóstico de esta infección.
El primer reporte en la literatura en el cual se manifiesta algún hallazgo cutáneo en pacientes con COVID-19 fue la cohorte analizada por Guan et al., publicado en febrero del 2020. En esta cohorte de 1.099 pacientes con infección por SARS-CoV-2, 2 pacientes presentaron lesiones en la piel; los autores no especificaron qué tipo de exantema ni las características clínicas ni temporales de estas lesiones, por lo que este hallazgo pasó parcialmente desapercibido.
La primera gran descripción de pacientes con manifestaciones cutáneas se reportó en Italia; 88 casos de pacientes con COVID-19, de los cuales 18 tuvieron cualquier tipo de clínica en la piel (20,4%), 8 de ellos durante su hospitalización y 10 luego del egreso; 14 pacientes manifestaron un «exantema eritematoso»; 3 pacientes, lesiones clínicas de urticaria generalizada; y un paciente, hallazgos de erupción variceliforme. La gran mayoría de pacientes presentaron las lesiones en el tronco, una importante proporción de ellas asintomáticas, y curso benigno autorresolutivo, sin relación con la severidad del cuadro.
Con el pasar de los días, se describieron nuevos casos de pacientes con infección confirmada y con una amplia gama de manifestaciones: placas eritemo-amarillentas pruriginosas en talones, eritema morbiliforme que respeta zonas acrales, exantema morbiliforme maculopapular generalizado de progresión céfalo-caudal, lesiones urticariformes, exantemas que por su distribución recuerdan reacciones medicamentosas flexurales e intertriginosas, e incluso pacientes con lesiones de livedo reticularis en extremidades inferiores. Al igual que en los casos anteriores, no se realizaron biopsias, debido al seguimiento de protocolos sanitarios y por la evolución benigna y autorresolutiva.
Durante el mes de abril, la revista Journal of the American Academy of Dermatology comunicó una serie de 22 pacientes con diagnóstico de infección por SARS-CoV-2, quienes desarrollaron, aproximadamente 3 días después del inicio de los síntomas sistémicos, un exantema variceliforme, de curso benigno, con un lapso de 8 días desde el inicio hasta la resolución de los hallazgos cutáneos, sin cicatrices residuales. Con respecto a las características asociadas a los sujetos, la mayoría de los pacientes eran de sexo masculino (72,7%), con una edad media de 60 años; las lesiones variceliformes tenían predominio de vesículas, diseminadas en el 72,7% de los casos y difusas en el 27,3%, con compromiso constante en el tronco. En los resultados no se reportó compromiso facial o mucoso. El síntoma más común fue prurito leve en casi la mitad de los pacientes. Se realizó biopsia de piel en 7 pacientes, con hallazgos histopatológicos compatibles con una infección aguda viral. Los autores de este reporte de casos proponen este tipo de exantema como una manifestación específica de infección por SARS-CoV-2, lo cual puede servir al personal médico como un indicio para sospecha ante un paciente con síntomas leves de la infección.
Ulteriormente, se divulgó el caso de un hombre en la cuarta década de la vida, con prueba molecular positiva para SARS-CoV-2, con cuadro clínico consistente en picos febriles y aparición concomitante de placas fijas eritematoedematosas no pruriginosas anulares, circinadas y policíclicas en cuello, tórax, abdomen y miembros superiores, de manera simétrica; estas lesiones resolvieron después de 7 días. Se realizó biopsia de piel con hallazgos compatibles con exantema viral.
Manifestaciones Cutáneas Asociadas a Trombosis o Fenómenos Microangiopáticos y Lesiones Similares a Perniosis
El grupo de origen chino liderado por Zhang publicó una evaluación retrospectiva de 7 pacientes ingresados en la UCI de un hospital en Wuhan por neumonía crítica por SARS-CoV-2. Estos pacientes presentaron múltiples fenómenos isquémicos acrales, como acrocianosis, púrpura retiforme y gangrena. Se realizó la evaluación de paraclínicos al momento del ingreso hospitalario, cuando presentaron estos fenómenos cutáneos y luego del uso de terapia anticoagulante; se evidenciaron alteraciones en el dímero D, en el fibrinógeno y en los productos de este último, en relación con los eventos secuenciales descritos y con tasa de mortalidad del 71,42%. Desde ese momento se plantea la hipótesis de un estado hipercoagulable per se en los pacientes con infección por SARS-CoV-2.
Paralelamente en Europa, Oriente Medio y Estados Unidos, se estudiaron múltiples casos de pacientes con lesiones similares a perniosis, en personas jóvenes en contacto estrecho con pacientes con COVID-19 o con síntomas altamente sugestivos, sin la necesaria confirmación de infección por SARS-CoV-2. Los cuadros mencionados presentaban multitud de síntomas, entre los más importantes dolor y ardor cutáneo, con un curso autorresolutivo benigno y sin complicaciones por neumonía asociada a SARS-CoV-2.
Debido al gran impacto de la pandemia en el continente europeo, múltiples grupos reportan estudios con el objetivo de caracterizar las lesiones acrales similares a perniosis en contexto de COVID-19. En Italia, Recalcati et al. y Tosti et al. encontraron que estas lesiones son más comunes en población joven (78,5% ocurren en niños), con compromiso de los pies en un 71% de los casos, sin síntomas sistémicos, autorresolutivas con laboratorios normales.
El grupo de Magro et al. evaluó a pacientes con COVID-19 y manifestaciones cutáneas relacionadas con un estado procoagulante o microangiopático. A 3 pacientes que desarrollaron púrpura retiforme o livedo racemoso en el transcurso de su enfermedad respiratoria se les relacionó con niveles elevados de dímero D, por lo tanto, se les realizó biopsias de piel encontrando vasculopatía trombogénica pauciinflamatoria con depósitos de complemento C5b-9 y C4d. Así parte la hipótesis de una relación entre los mecanismos dependientes de vías de complemento alterna y dependiente de lectina y fenómenos trombóticos en pacientes con infección por SARS-CoV-2, con la subsecuente explicación del porqué existen fenómenos procoagulantes en otros órganos.
Son muchos los pacientes de COVID-19 que, tras haber sufrido la enfermedad, han notado diferentes secuelas que afectan tanto al pelo como a la piel. Estos daños pueden ir leves a moderados. Podemos encontrar:
- Sarpullido plano cubierto con pequeñas protuberancias
- Dedos covid (zonas descoloridas en los dedos de las manos y de los pies)
- Urticaria
- Caída extrema del cabello
Los dedos Covid aparecen con más frecuencia en niños y jóvenes y se caracteriza por hinchazón o decoloración en uno o en varios dedos de los pies o de las manos. Las manos, las muñecas o los tobillos también pueden verse afectados. Pueden aparecer ampollas, comezón, piel áspera o protuberancias dolorosas. Los síntomas pueden durar entre 10 y 14 días, o también durante meses.
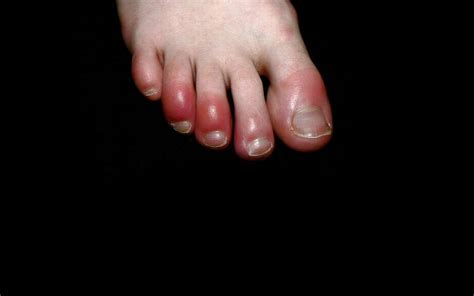
La caída exagerada de cabello también puede ser una secuela de la Covid-19.
Consenso Español para la Clasificación de las Manifestaciones Cutáneas de SARS-CoV-2
La British Journal of Dermatology entregó a la comunidad científica los resultados del estudio de 375 pacientes españoles con infección confirmada por SARS-CoV-2, o con sospecha de contagio con síntomas compatibles, y con manifestaciones cutáneas adicionales sin explicación clara sobre su causalidad. Los pacientes fueron evaluados en un lapso de 2 semanas y se consideraron las características clínicas encontradas, la temporalidad con respecto a los síntomas, las particularidades demográficas de los pacientes y su relación con el curso y pronóstico de la infección. A partir de estas evaluaciones, el grupo liderado por Galván Casas propone una clasificación de las manifestaciones cutáneas de COVID-19 organizada en 5 patrones clínicos:
- «Pseudochilblain» en un 19% de los pacientes
- «Vesicular» en un 9%
- «Urticariforme» en un 19%
- «Maculopapular» en un 47%
- «Vasculonecrótico» en un 6% del total de los pacientes
Se encontró que este último patrón, que engloba las lesiones livedoides y necróticas, aparece en pacientes ancianos (edad media de 63 años) con un curso severo de la infección (mortalidad del 10%), mientras que las lesiones eritematoedematosas con vesículas o pústulas en zonas acrales, «pseudochilblain», aparecen en su gran mayoría luego del inicio de los síntomas respiratorios, en un 59% de los casos, en pacientes jóvenes (edad media de 21,8 años), con un curso benigno de la infección por SARS-CoV-2, con una tasa de mortalidad del 0%, tasa igual a las reportadas en las variantes «vesicular» y «urticariforme», mientras que la tasa de sobrevida de los pacientes con lesiones «maculopapulares» fue del 98%. Los datos del estudio son concordantes con los publicados por otros autores, en especial con respecto al curso benigno de las lesiones «pseudochi...
COVID-19 y Vasculitis Cutánea de Vasos Pequeños
La infección por coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2, por sus siglas en inglés), el agente etiológico de la enfermedad por coronavirus 2019 (COVID-19, por sus siglas en inglés), está relacionada con manifestaciones cutáneas. Estas se han clasificado en seis patrones principales. La vasculitis cutánea de vasos pequeños inducida por COVID-19 se refiere a un subgrupo de vasculitis localizadas en la piel. El desarrollo de vasculitis cutánea de vasos pequeños puede ser inducido por fármacos o secundario a una infección.
Investigaciones recientes sugieren que existe una relación entre las manifestaciones cutáneas relacionadas con el COVID-19 y el síndrome inflamatorio multisistémico.
El presente estudio describe un caso de vasculitis cutánea de vasos pequeños posCOVID-19 aislada en la palma de las manos y la planta de los pies en asociación con el síndrome inflamatorio multisistémico. Paciente varón de 17 años sin antecedentes médicos de base que acude al servicio de dermatología para realizar una consulta. Dos meses antes, había acudido al servicio de urgencias con dificultad respiratoria aguda después de haber estado 5 días con síntomas virales leves. El paciente dio positivo para la prueba de SARS-CoV-2 y permaneció con soporte ventilatorio en la unidad de cuidados intensivos (UCI) durante un total de 12 días. Dos meses después del alta, desarrolló una erupción petequial aislada en las palmas de las manos y las plantas de los pies. Esta erupción inicialmente se desarrolló en las plantas de los pies y progresó lentamente hasta las palmas de las manos. El paciente había recibido un ciclo de inmunoglobulina intravenosa durante 5 días una semana antes de la aparición de las lesiones cutáneas. En la exploración presentaba un exantema purpúrico aislado que afectaba las palmas de las manos y las plantas de los pies de forma bilateral, con preservación de las superficies mucosas.
La afectación de pequeñas fibras sería el factor causante del continuo dolor neuropático. El paciente y su madre postergaron una biopsia de piel, como medio para establecer un diagnóstico definitivo. Esta decisión se tomó sobre la base de síntomas recientes de estrés postraumático, secundarios al ingreso inesperado en la UCI. Por lo tanto, se decidió que en este contexto, un enfoque de observación y espera era más apropiado.
Un mes después de la consulta dermatológica inicial, el paciente fue seguido con una consulta de teledermatología. La erupción palmoplantar no había progresado más y había comenzado a retroceder. Sin embargo, la neuropatía periférica sensoriomotora y el dolor neuropático seguían siendo problemáticos, pero mejoraban lentamente.
El paciente experimentó un nuevo episodio de dificultad respiratoria aguda, que requirió una evaluación urgente en el departamento de emergencias. Los síntomas respiratorios se consideraron secundarios a los efectos inflamatorios posvirales del COVID-19. En el contexto de un diagnóstico definitivo de neuropatía periférica sensitivomotora con afectación de fibras pequeñas y síntomas respiratorios posteriores a COVID-19, la presentación cutánea del paciente se consideró secundaria a vasculitis de vasos pequeños inducida por SARS-CoV-2.
La infección por SARS-CoV-2 puede provocar numerosas manifestaciones clínicas. Dentro de estas, las manifestaciones cutáneas tienen una apariencia similar y no reflejan típicamente el curso de la enfermedad. Una de las manifestaciones cutáneas vinculadas con el COVID-19 es el patrón vasculítico purpúrico. En general, se ubica en la palma de las manos y la planta de los pies y respeta la piel. El presente estudio reporta el primer caso de un patrón vasculítico aislado en la piel palmoplantar asociado con la infección por SARS-CoV-2 confirmada por laboratorio.
Es para desacatar que en todos de los casos descriptos en la bibliografía, las manifestaciones cutáneas aparecieron en las etapas sintomáticas agudas del COVID-19 y no en la fase posviral como en el presente caso. Además, los resultados del presente estudio no concuerdan con los informes que indican que la presentación de una erupción purpúrica o petequial junto con un resultado de SARS-CoV-2 positivo es una indicación de una forma más leve de COVID-19. Las manifestaciones cutáneas de COVID-19 pueden no equivaler a una forma leve de enfermedad. La erupción petequial palmoplantar en el presente caso se consideró secundaria a la infección por SARS-CoV-2 ya que no había otra causa razonable, especialmente porque el paciente presentaba neuropatía periférica sensoriomotora posterior al COVID-19 junto con secuelas respiratorias.
Se cree que el daño vascular junto con la infección por SARS-CoV-2 se debe a la respuesta inmune contra el depósito de antígeno viral. Es posible que los pacientes con COVID-19 puedan presentar inicialmente una erupción cutánea en la fase asintomática de la enfermedad y ser diagnosticados erróneamente con otra enfermedad de la piel. Por lo tanto, es imperativo que los médicos tengan cuidado con los pacientes que presentan una erupción aguda y se protejan adecuadamente con equipo de protección personal.
¿Cómo Saber si Tengo COVID Persistente? ¿Se Puede Curar?
Si después de la infección aguda por el virus SARS-CoV-2 los síntomas permanecen durante un tiempo prolongado, lo más adecuado es consultar con un profesional médico para que haga un seguimiento de la situación. Como hemos visto, los síntomas pueden variar mucho de persona a persona, igual que la gravedad de los mismos. Por ello es necesario analizar la situación de cada persona y que el profesional sanitario aconseje un plan de rehabilitación y recuperación adaptado al paciente en base a su sintomatología, su historial y sus analíticas. En ocasiones, existen en los centros médicos unidades de atención a pacientes con Long COVID formadas por un equipo de profesionales de distintas disciplinas para realizar una revisión completa de la persona.
¿Puede Ayudar la Microinmunoterapia en el Long COVID?
La microinmunoterapia es una terapia centrada en la restauración y normalización de la respuesta inmunitaria, que es central para ayudar al organismo a hacer frente tanto a una infección como a sus consecuencias y desequilibrios derivados.
Cabe destacar que síntomas como el cansancio, la fatiga crónica, así como varias de las alteraciones mencionadas en el Long COVID, pueden deberse a procesos inflamatorios subyacentes y a la desregulación de las vías y reacciones inmunitarias normales como consecuencia de la infección. El agotamiento inmunitario fruto de la defensa antiviral también puede ocasionar estados de inmunodeficiencia transitorios que a su vez pueden asociarse, entre otros, con la reactivación de virus latentes en el organismo, como el virus de la mononucleosis o un herpes zóster.
Las soluciones terapéuticas que existen en microinmunoterapia son amplias y variadas, y pueden ayudar tanto de forma más global a restaurar el equilibrio inmunitario como a hacer frente específicamente a procesos inflamatorios o a varios de los factores implicados en la progresión y persistencia del cuadro del Long COVID, como pueden ser las reactivaciones virales. En base al historial médico individual y los análisis de laboratorio, un profesional sanitario formado en el campo puede analizar cuáles son los desequilibrios inmunitarios que se están dando y aconsejar el tratamiento más adaptado al caso particular del paciente.
tags: #secuelas #dermatologicas #del #covid #19