La psoriasis es una enfermedad inflamatoria crónica de la piel que se presenta, en su patrón más frecuente, en forma de placas eritematodescamativas. Se estima que entre un 1 y un 3% de la población sufre de psoriasis. Afecta al 1,5-3,5% de la población, repercutiendo de forma importante en la calidad de vida de quien la padece. La psoriasis no es una enfermedad contagiosa. Afecta tanto a piel como a mucosas, y en ocasiones se asocia a artritis.
Puede aparecer a cualquier edad, suele hacerlo entre los 15 y los 35 años, con un pico máximo de incidencia en la segunda década. Afecta por igual a ambos sexos, aunque es más precoz en mujeres, y en personas con antecedentes familiares.
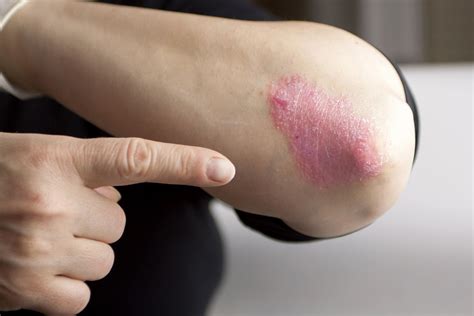
Etiología de la Psoriasis
La etiología de la psoriasis es desconocida. En su etiología se baraja una predisposición poligénica sobre la que actuarían factores desencadenantes: traumatismos físicos (fenómeno de Koebner), infecciones, estrés y fármacos, como por ejemplo litio, antipalúdicos y betabloqueantes. Se cree que es multifactorial en individuos con predisposición genética y desencadenada o exacerbada por diversos factores ambientales.
La sospecha de una predisposición genética se basa en:- La alta concordancia en gemelos monocigóticos.
- La alta frecuencia de antecedentes familiares.
- La asociación a determinados antígenos HLA, como antígenos HLA-CW6 y HLA-DR7.
Además, existe correlación entre el tipo clínico de psoriasis y otros antígenos HLA. También se sospecha una alteración inmunológica, habiéndose observado que la psoriasis aparece con frecuencia después de la suspensión de los corticoides (rebrote), que se ve agravada por el uso de algunos medicamentos, y que las lesiones de psoriasis se asocian con aumento de la actividad de las células T en la piel subyacente.
La respuesta inflamatoria es de tipo celular, frente a un autoantígeno aún desconocido, o frente a un superantígeno estreptocócico en el caso de la psoriasis en gotas post-infecciosa. Esta teoría viene avalada por los estudios anatomopatológicos de las muestras de biopsia, así como por la efectividad de los fármacos que inhiben la activación de los linfocitos T, su expansión clonal o la liberación de citocinas proinflamatorias. La inflamación viene mediada por linfocitos Th1 tipo CD4+, que liberan (junto al queratinocito) citocinas proliferativas, que estimulan la proliferación de las células epidérmicas.
Factores Desencadenantes
- Traumatismos: fenómeno de Koebner
- Infecciones: La psoriasis guttata se observa frecuentemente 2 ó 3 semanas después de una faringitis estreptocócica. Infección de vías aéreas superiores por estreptococos betahemolíticos
- Fármacos: Como se ha comentado como algunos farmacos, como sales de litio, betabloqueantes, antimaláricos o AINEs pueden exacerbar o agravar la psoriasis.
- Factores psicológicos: aunque no se asocia a ningún trastorno de la personalidad, el estrés emocional puede desencadenar o agravar la psoriasis.
- Factores climáticos: los climas fríos se asocian a empeoramientos de la enfermedad y los calurosos a mejoria.
- Factores metabólicos: La hipocalcemia y la ingesta excesiva de alcohol empeoran la enfermedad.
- Factores endocrinos: máxima incidencia en la pubertad y la menopausia, mejora con el embarazo y empeora tras el parto.
Patogenia y Anatomía Patológica
En la psoriasis se observan dos hechos básicos: A) Un aumento de la actividad mitótica de las células basales y suprabasales, con migración de las células de la capa basal a la capa córnea en pocos días (hiperplasia epidérmica). Hiperplasia epidérmica por un aumento de la población germinativa, y el infiltrado inflamatorio de la dermis. El FNT-alfa se encuentra elevado en el suero, en la membrana sinovial y en las placas psoriásicas.
La anatomía patológica muestra hiperqueratosis paraqueratósica de la epidermis, con acumulaciones de leucocitos polimorfonucleares (denominados abscesos de Munro-Saboureaud), así como el adelgazamiento de la epidermis suprapapilar con acantosis interpapilar. También hay papilomatosis dérmica, con capilares dilatados y tortuosos verticales en las papilas, además de infiltrados de linfocitos perivasculares.
Signos Característicos
La historia clínica y los hallazgos característicos en la exploración física suelen ser suficientes para establecer el diagnóstico de psoriasis. La biopsia de piel se reserva para casos atípicos y cuando la falta de respuesta al tratamiento nos hace cuestionarnos el diagnóstico.
La psoriasis suele comenzar con una o dos lesiones limitadas, eritematodescamativas, localizadas en los codos o el cuero cabelludo. Las erupciones tienen un curso fluctuante, con apariciones y remisiones, aunque rara vez desaparecen por completo, para meses o años más tarde hacerse más extensas, afectando a las extremidades y el tronco. En ocasiones las exacerbaciones se asocian a factores ambientales, emocionales, o enfermedades infecciosas.
Se debe realizar una anamnesis sobre los tratamientos previos utilizados y la eficacia de los mismos; la suspensión repentina del tratamiento con corticoides o la adición de un medicamento irritante conocido es frecuente que ocasione empeoramientos repentinos. La psoriasis es más común en la población blanca, los fumadores tienen un mayor riesgo de psoriasis y la mayoría de las personas con psoriasis tienen antecedentes familiares positivos.
El raspado de las lesiones permite observar tres signos característicos:
- Signo de la «mancha de cera» o de la «bujía»: al rascar la lesión se desprenden multitud de escamas similares a las que se desprenderían de una vela.
- Fenómeno de la membrana epidérmica o membrana de Duncan-Dulckley: tras desprenderse las escamas, aparece una película transparente que recibe este nombre.
- Signo del rocío sangrante o signo de Auspitz: al desprender la membrana de Duncan-Dulckley, aparecen petequias a consecuencia del daño vascular de las papilas dérmicas, por el desprendimiento de la epidermis que las recubre. Este signo no aparece en la psoriasis invertida, ni en la pustulosa.
- Halo de Woronoff: halo hipocrómico en torno a la placa, ligado al inicio de la regresión de la lesión. Es menos frecuente.
- Fenómeno de Koebner: en aproximadamente el 20% de los pacientes.
Las lesiones de las mucosas (labios y pene) no existe descamación.

Afectación de las Uñas
Entre un 20 y un 40% de los enfermos presentan alteraciones de las uñas, siendo más frecuentemente afectadas las de las manos que las de los pies, y también es mas frecuente la afectación de las uñas en pacientes con artropatía psoriásica. Aunque no es lo habitual, la afección de las uñas puede ser la única manifestación de la psoriasis.
Pueden presentarse tres alteraciones:
- Piqueteado de la lámina: aparecen unos hoyuelos o depresiones en la lámina ungueal (en inglés, pitting), por afección de la matriz ungueal.
- Decoloración de la uña «en mancha de aceite»: aparecen unas manchas amarillentas desde el inicio de la uña que se van extendiendo. Se producen por alteración del hiponiquio.
- Onicodistrofia: aparece onicolisis (destrucción de la uña) e hiperqueratosis subungueal, que dan a la uña un aspecto descrito como «en médula de saúco».
Artropatía Psoriásica
Un 7-11% de los pacientes con psoriasis presentan artropatía psoriásica. La edad de comienzo más frecuente es entre los 35 y los 45 años, generalmente en pacientes previamente diagnosticados de psoriasis.
- Forma oligoarticular asimétrica: afecta sobre todo a articulaciones intefalángicas proximales y distales (dedos).
- Forma similar a la artritis reumatoide seronegativa: con un pronóstico más benigno y remisiones más duraderas.
- Forma mutilante: muy grave e infrecuente.
- Forma interfalángica distal: casi patognomónica (exclusiva) de la psoriasis, pero muy infrecuente.
- Forma periférica, asociada o no a sacroileitis anquilosante.
- Sacroileitis o espondilitis anquilosante: asociada o no a artropatía periférica.
Remedios Naturales para la Psoriasis en la Piel | Tratamientos Naturales para Aliviar la Psoriasis!
Tipos de Psoriasis
Existen muchas variantes según la morfología de las lesiones:
- Psoriasis en placas o psoriasis vulgar: Es la forma más frecuente. Se caracteriza por placas simétricas de 1 a 30 centímetros, localizadas en cualquier zona de la piel, especialmente rodillas, codos, región lumbosacra y cuero cabelludo. Las lesiones pueden durar hasta meses, e incluso años, y en sucesivos brotes se van extendiendo al tórax y las extremidades. Cuando las lesiones confluyen en grandes placas con bordes geográficos, el cuadro se denomina psoriasis gyrata; otras veces, aparece una zona central más clara, y el cuadro de llama psoriasis anular.
- Psoriasis en gotas, psoriasis eruptiva o psoriasis guttatta: Lesiones en forma de gotas o pequeños puntos menores de 1 centímetro, a veces pruríticas, localizadas preferentemente en el tronco. Se da con más frecuencia en niños y en jóvenes, y suele aparecer bruscamente tras padecer una infección estreptocócica de las vías respiratorias superiores. Dura dos o tres meses y desaparece espontáneamente, salvo en algunos individuos que sufren brotes recurrentes. Suele reaparecer en la edad adulta como otro de los tipos de psoriasis.
- Psoriasis eritrodérmica: Lesiones generalizadas comprometiendo más del 90% de la extensión corporal llegando a afectar el estado de salud del paciente por presentar fiebre, leucocitosis, desequilibrio electrolítico, déficit proteico, etc. Puede aparecer a partir de una psoriasis vulgar (dejando alguna zona de piel sana), tras un brote de psoriasis pustulosa, o bruscamente tras un periodo de intolerancia al tratamiento.
- Psoriasis pustulosa generalizada o psoriasis de Von Zumbusch: Variante aguda infrecuente, que generalmente aparece en pacientes con otros tipos de psoriasis tras la aparición de factores desencadenantes (medicamentos, hipocalcemia, estrés, infecciones...). Las placas eritematosas confluyen en pocas horas en pequeñas pústulas estériles (llenas de pus no infectado), que rápidamente se secan, desaparecen y reaparecen en nuevos brotes. Por lo general, el cuadro se acompaña de fiebre, mal estado general, leucocitosis y aumento de la velocidad de sedimentación globular. Sin el tratamiento correcto, puede ser mortal, por hipoalbuminemia, hipocalcemia y las consiguientes deshidratación e infecciones.
- Psoriasis pustulosa localizada:
- Psoriasis palmoplantar o psoriasis tipo Barber: Se caracteriza por varios brotes de pústulas estériles sobre una base eritematosa, simétricamente en palmas y plantas, sobre todo en las eminencias tenar e hipotenar de la mano, y en los talones. Las pústulas pueden confluir en grandes lagos de pus, que se secan en 8 a 10 días formando escamas y costras marrones. Este proceso se cronifica, produciendo callosidades amarillentas que pueden dar fisuras extremadamente dolorosas e invalidantes. Ocasionalmente, esta forma de psoriasis se asocia a dolor torácico medio por osificación del cartílago en la zona de contacto entre la clavícula y la primera costilla, y el esternón.
- Psoriasis acral o acrodermatitis continua de Hallopeau: Extraña variante definida por la aparición de una erupción pustulosa en torno a las uñas (sobre todo de las manos), que se extiende proximalmente. Se acompaña de destrucción y pérdida de las uñas, y en casos muy evolucionados puede llegar a producir osteolisis de la falange distal.
- Psoriasis lineal: Las lesiones adoptan una disposición en línea, ya sea a lo largo de una extremidad o de una metámera; puede aparecer espontáneamente o por fenómeno de Koebner.
- Psoriasis invertida o psoriasis de pliegues: Aquella que afecta a los grandes pliegues cutáneos, principalmente los axilares, genitocrurales (las ingles), interglúteos, submamarios y el ombligo. Las lesiones son placas eritematosas de color rojo intenso, uniformes, lisas, brillantes y de bordes definidos, si bien su rasgo más característico es la ausencia de escamas. Puede haber una fisura dolorosa en el fondo del pliegue, y existir por tanto riesgo de infección. Lo más común es que estás lesiones coexistan con la psoriasis vulgar.
- Psoriasis del cuero cabelludo: El cuero cabelludo presenta lesiones de forma muy frecuente en los pacientes de psoriasis, normalmente junto a lesiones cutáneas. Puede manifestarse como placas descamativas similares a las de la piel, o bien como placas gruesas de escamas adheridas al pelo.
Diagnóstico Diferencial
Raramente es necesario recurrir a la biopsia cutánea. El LES subagudo puede tener las características clínicas de la psoriasis, pero las placas son menos escamosa y el raspado de las lesiones no permite observar tres signos característicos de la psoriasis. La biopsia de piel, incluyendo las pruebas de inmunofluorescencia directa e indirecta, confirmará el LES.
Las lesiones pueden mostrar características de la psoriasis guttata, pero en la pitiriasis rosada las lesiones adoptaran la característica distribución en forma de ramas de abeto y por lo general desaparece en 6-12 semanas sin tratamiento. El diagnostico clínico suele ser suficiente. La erupción eritemato escamosa se ve limitada al cuero cabelludo, las cejas, pliegues nasogenianos, oídos y el pecho. Trastorno muy pruriginoso y menos descamativo. No afecta a las uñas nio a las articulaciones. Por lo general, no afecta al cuero cabelludo ni a las orejas. La biopsia de piel muestra los linfocitos atípicos y absceso de Pautrier. Sólo afecta a las uñas. El cultivo de las uñas permite identificar los hongos. Trastorno caracterizado por prurito, vesículas, pápulas y placas eritematosas con ligera descamación, liquenificacion, marcas de arañazos, etc. La lesión elemental es la pápula poligonal, brillante, con una depresión central cubierta de una escama blanquecina que deja entrever unas líneas blanquecinas que se conocen como estrías de Wickham.
Tratamiento de la Psoriasis
El curso crónico y la dificultad del tratamiento de la enfermedad, hacen que sea importante una buena relación médico - paciente, para conseguir un buen entendimiento. Es importante comprender que la curación sólo es parcial. Los objetivos del tratamiento de la psoriasis son: obtener un control rápido de las lesiones, reducir el porcentaje de la superficie corporal afectada, disminuir el número de placas y mantener la remisión.
El tratamiento debe individualizarse según el patrón de presentación, la gravedad de los síntomas, y sin olvidar las circunstancias personales, socioeconómicas, laborales, psicológicas y familiares de cada paciente.
Medidas Generales
- Se recomienda tomar el sol con moderación, evitando las horas centrales del día, por su acción antiinflamatoria.
- Tomar baños en el mar, debido a que los iones y sales que contiene el agua de mar presentan propiedades positivas para la piel. También son útiles los baños en lodo.
- Dejar al aire las lesiones.
Emolientes
Son útiles por hidratar el estrato corneo de la piel, siendo baratos y seguros. Deben aconsejarse como complemento de cualquier otro tratamiento ya que disminuyen la posibilidad de fisuras en las placas y proporcionan sensación de bienestar al paciente. Los emolientes, pueden ser ungüentos, como por ejemplo Aquaphor, cremas espesas, como por ejemplo Nivea o Atopic, emulsiones, como por ejemplo Algorex, reducen la descamación y la irritación.
Están disponibles como preparaciones de venta libre y se deben aplicar al menos una vez al día o preferentemente dos veces al día, pero se puede aplicar con más frecuencia si es necesario. La mayoría de los pacientes prefieren las cremas a los ungüentos, mejorando el cumplimiento con las primeras.
Queratolíticos
Actúan eliminando el exceso de escamas. Los más utilizados son el acido láctico en concentraciones del 5-12%, el ácido salicílico al 5-10%, y lociones y cremas de urea (Ureadin al 5%, 10%, 20% locion, 30% crema).
Corticoides Tópicos
En la psoriasis leve o moderada, los corticoides tópicos constituyen la primera línea de tratamiento. La elección de la formulación depende de la zona a tratar (por ejemplo, loción para el cuero cabelludo, cremas para las lesiones húmedas exudativas, y pomada para las lesiones secas, liquenificadas o escamosa. Para un mismo corticoide el ungüento siempre es más potente que la pomada y ésta que la crema. Además, se ha comprobado que los ungüentos se distribuyen de forma más uniforme que las cremas y son un excelente emoliente para la piel.
Los corticoides son muy eficaces para el control de los brotes de psoriasis, sobre todo si se utilizan los de potencia adecuada, son fáciles de aplicar y adecuados para su combinación con otras terapias cuando la monot...
Fototerapia
Consiste en el uso de dosis crecientes de UVB. Los más empleados son los de banda estrecha (longitud de onda de 311 nanómetros), más eficaces y menos dañinos que los de amplio espectro. Este tratamiento está indicado en las placas crónicas de psoriasis que no responden al tratamiento tópico, y para la psoriasis en gotas.
Fotoquimioterapia
Se utilizan las radiaciones asociadas a fármacos. La pauta más clásica es la denominada PUVA, que asocia psoralenos tópicos o por vía oral.
Tratamiento Hiperbárico
Estudios respecto al uso de la Oxigenación Hiperbárica para el tratamiento de la psoriasis han demostrado que un porcentaje elevado de los pacientes experimentan una recuperación muy notoria al cabo de 10 sesiones. Los cambios que se perciben son: mejora el color de la piel, reducción del edema en la placa psoriática, restauración del esquema de la piel y una reducción de las placas eritematoescamosas. El tiempo promedio de duración de los efectos de la OHB va de 4 a 8 meses.