El eczema es un término general que abarca un grupo de enfermedades de la piel con diversas causas y mecanismos patogénicos, pero que comparten manifestaciones clínicas e histológicas fundamentales. El prurito, acompañado de lesiones visibles polimorfas como eritema, edema, vesiculización, exudación, costras, descamación o liquenificación, son características comunes. La lesión histológica más distintiva es la espongiosis, un edema entre las células de la epidermis.
Generalidades sobre el Eczema
El término "eccema" deriva del griego "ékzema", que significa "ebullición hacia afuera", haciendo referencia a la morfología del proceso en la fase aguda, donde la piel está cubierta de vesículas. A menudo, se utiliza "dermatitis" como sinónimo de eccema, aunque este último es un concepto más amplio que abarca diferentes procesos inflamatorios de la piel.
Histopatología del Eczema
Las lesiones varían según la fase evolutiva del proceso. Aunque no existe una lesión patognomónica del eccema, el edema intraepidérmico o espongiosis es la más característica. Este edema se produce tanto en el interior de las células como en el espacio intercelular, y cuando es suficientemente intenso, se forman vesículas o ampollas intradérmicas. La rotura de estas vesículas produce exudado, que al secarse forma costras de fibrina. A medida que la lesión evoluciona, la queratinización anómala produce descamación. En la dermis, puede haber edema y congestión con vasodilatación del plexo papilar, manifestándose clínicamente como eritema. Si la lesión cura tras la fase aguda, la piel vuelve a la normalidad sin cicatrices.
En las lesiones crónicas, se observa hiperqueratosis, papilomatosis y acantosis, con engrosamiento de la epidermis y formación de placas de liquenificación, debido al rascado provocado por el prurito.
Cuadro Clínico
El primer síntoma del eccema es el prurito, cuya intensidad varía desde un ligero escozor hasta un picor intensísimo. La morfología de las lesiones depende del momento evolutivo:
- Formas Agudas: Predomina la vesiculización y exudación, comenzando con eritema y edema en forma de máculas o pápulas aisladas.
- Formas Crónicas: Mayor descamación y liquenificación con engrosamiento de la piel. Pueden apreciarse pliegues cutáneos marcados y fisuras.
Aunque todas las lesiones pueden presentarse simultáneamente, se pueden diferenciar tres fases o estadios: eccema agudo, subagudo y crónico.
Clasificación del Eczema
Existen diversas clasificaciones del eccema, tradicionalmente divididas en eccema exógeno y endógeno. Sin embargo, la mayoría de los eccemas tienen una etiología mixta. También se clasifican según su duración en agudos, subagudos y crónicos. Actualmente, se tiende a clasificar los eccemas en base a la etiología y al cuadro clínico individualizado.
Eccema de Contacto Irritativo (ECI)
El ECI es una reacción inflamatoria de la piel producida por la acción directa de sustancias irritantes del entorno, actuando por un mecanismo no inmunológico. Se manifiesta como una reacción eccematosa.
Patogenia del ECI
El ECI es provocado por el contacto directo de un producto irritante con la piel durante un tiempo y a una concentración suficiente. Esta acción es igual en todos los individuos y no requiere sensibilización previa. Ácidos, álcalis fuertes, disolventes, fricción, microtraumatismos, calor o frío pueden actuar como irritantes.
Los mecanismos de acción incluyen:
- Disolución y eliminación de la barrera protectora de la piel.
- Inflamación mediada por citocinas.
Clínica del ECI
El ECI puede ser agudo o crónico. La lesión se limita a la zona de contacto con la sustancia irritante.
- Forma Aguda: Eritema, edema, vesículas y ampollas. Puede producir picor, escozor o pinchazos.
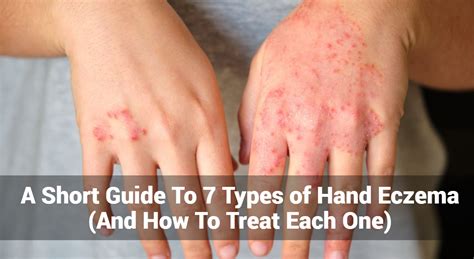
- Forma Crónica: Predomina el prurito, eritema, descamación y liquenificación. La localización más frecuente es en las palmas de las manos.
Profesiones con alto riesgo de ECI incluyen labores domésticas, manipulación de alimentos, personal sanitario, limpieza, metalurgia, construcción, pintura, peluquería y artes gráficas.
Diagnóstico y Pronóstico del ECI
El diagnóstico se basa en la clínica y una historia detallada. La prueba del parche suele ser negativa. Las lesiones son autolimitadas si se evita el contacto con el irritante, pero pueden cronificarse si el contacto es repetitivo. Los pacientes con atopia tienen un peor pronóstico.
Eccema de Contacto Alérgico (ECA)
El ECA es una reacción inflamatoria de la piel causada por un antígeno (alergeno) que desencadena una reacción de hipersensibilidad de tipo IV (mediada por células o retardada).
Patogenia del ECA
El mecanismo patogénico del ECA es una reacción de hipersensibilidad retardada mediada por células. El organismo necesita contactos previos con el alergeno para desarrollar la sensibilidad. Los contactantes actúan como haptenos, combinándose con componentes proteicos de la piel para formar un antígeno completo que dispara una reacción alérgica tipo IV.
La sensibilización se inicia en la zona de contacto y se disemina por vía hematógena. La sensibilización, una vez establecida, se mantiene indefinidamente.
Contactantes Comunes
Existen multitud de sustancias que pueden actuar como contactantes. Los más comunes incluyen:
- Níquel: El alergeno más frecuente, presente en objetos metálicos.
- Cobalto: Presente en objetos metálicos y cemento.
- Cromo: Presente en cemento y objetos de acero inoxidable.
Otros contactantes incluyen cosméticos, perfumes, medicamentos tópicos, plantas, gomas y resinas.
Clínica del ECA
El síntoma principal es el prurito, con eritema, vesículas y edema en la zona de contacto con el alergeno. En la fase crónica, predominan la descamación y la liquenificación.
Las localizaciones más frecuentes dependen del alergeno:
- Manos: Níquel, gomas, resinas.
- Cara: Cosméticos, perfumes.
- Pies: Componentes del calzado.
Diagnóstico del ECA
El diagnóstico se basa en la clínica y la prueba del parche, que consiste en aplicar parches con diferentes alergenos en la piel del paciente para observar si se produce una reacción alérgica.
Diagnóstico Diferencial del Eczema
Es crucial diferenciar el eczema de otras condiciones similares, como:
- Eczema atópico
- Dermatitis seborreica
- Psoriasis
- Tiña
Tratamiento del Eczema
El tratamiento del eczema varía según el tipo y la gravedad de la condición. Las opciones comunes incluyen:
- Corticosteroides tópicos: Para reducir la inflamación y el picor.
- Emolientes: Para mantener la piel hidratada.
- Antihistamínicos: Para aliviar el picor.
- Inmunosupresores tópicos: Como el tacrolimus y el pimecrolimus.
- Fototerapia: En casos severos.
- Corticosteroides sistémicos: En casos muy severos y bajo supervisión médica.
Tratamiento con Sulfato de Cobre
El sulfato de cobre se ha utilizado tradicionalmente como un agente antiséptico y astringente. En el contexto del eczema, su uso debe ser muy cauteloso y siempre bajo supervisión médica. Aunque puede tener propiedades que ayudan a combatir infecciones secundarias en lesiones eccematosas, su capacidad irritante puede exacerbar la condición. No hay suficiente evidencia científica que respalde su uso generalizado como tratamiento primario para el eczema.
Antes de considerar cualquier tratamiento con sulfato de cobre, es fundamental consultar a un dermatólogo para evaluar los riesgos y beneficios en función del tipo y gravedad del eczema.
| Tipo de Eczema | Causas Comunes | Tratamiento |
|---|---|---|
| Eczema de Contacto Irritativo | Sustancias irritantes (ácidos, disolventes) | Evitar el irritante, emolientes, corticosteroides tópicos |
| Eczema de Contacto Alérgico | Alergenos (níquel, cobalto, cromo) | Evitar el alergeno, emolientes, corticosteroides tópicos |
| Eczema Atópico | Factores genéticos, sistema inmunitario | Emolientes, corticosteroides tópicos, inmunosupresores tópicos |
El eczema es una condición compleja con múltiples facetas. Un diagnóstico y tratamiento adecuados son cruciales para mejorar la calidad de vida de los pacientes.