La urticaria es una enfermedad común que se caracteriza por la aparición repentina de habones, angioedema o ambos. Es una de las causas más frecuentes de consulta en Atención Primaria (AP). La prevalencia de la urticaria aguda es de aproximadamente el 20%, y la urticaria crónica afecta del 0,1 al 3% de la población.
El tratamiento de la urticaria tiene como objetivo principal controlar los síntomas, especialmente el picor y la aparición de habones, así como mejorar la calidad de vida de las personas afectadas. La estrategia terapéutica varía según se trate de urticaria aguda, que dura menos de seis semanas, o urticaria crónica, que persiste más allá de ese periodo.
Es importante señalar que el tratamiento depende también de las características individuales de cada paciente, incluyendo la gravedad de los síntomas, la presencia de angioedema (hinchazón de capas más profundas de la piel que afecta especialmente a la cara, labios y extremidades), y la identificación o no de factores desencadenantes.
En este artículo, analizaremos las causas de la urticaria que no responde a los antihistamínicos, así como las opciones de tratamiento disponibles.
Definiciones Clave
En primer lugar, definiremos el concepto de urticaria y los términos clave relacionados con ella. Este punto es importante porque a menudo se diagnostica el prurito generalizado como urticaria, error que dentro del entorno de la AP suele desembocar en un sobrediagnóstico. Al definir claramente los términos, confiamos en establecer un lenguaje clínico común que ayude a evitar cualquier posible confusión.
- Urticaria: Enfermedad que se caracteriza por la aparición repentina de habones, angioedema, o de ambos.
- Urticaria Aguda vs. Crónica: Se diferencian por la duración de los habones, del angioedema, o de los 2: se considera que si esa duración es inferior a 6 semanas se trata de una urticaria aguda y si es ≥6 semanas la urticaria es considerada crónica.
- Habón: Lesión cutánea caracterizada por la elevación de un edema central de tamaño variable, que casi siempre se acompaña de un eritema reflejo. En la urticaria, el habón es habitualmente evanescente (dura < 24 h), suele asociarse a prurito y a veces se acompaña de sensación de quemazón.
- Angioedema: Tumefacción o un edema súbito pronunciado eritematoso o que produce coloración de la piel. El proceso inflamatorio se localiza en la dermis profunda y en el tejido celular subcutáneo, y suele afectar los tejidos submucosos. Muchas veces el angioedema se caracteriza por dolor y no por picor, y tiende a resolverse con más lentitud que los habones (hasta 72 h).
- Alergia: Reacción de hipersensibilidad que se inicia por mecanismos inmunológicos específicos. La hipersensibilidad alérgica describe la aparición de signos y síntomas que se pueden reproducir de forma objetiva por medio de la exposición a estímulos específicos a dosis toleradas de manera estándar por la población.
Es importante destacar que no todas las alergias implican urticaria. En realidad, la urticaria crónica no se considera enfermedad alérgica.
Diagnóstico de la Urticaria
El habón es una lesión primaria que tiene que estar presente para diagnosticar urticaria. El prurito es síntoma habitual de la urticaria, si bien su presencia no es sinónimo de ella. Si el prurito no va acompañado de habones, no podemos establecer el diagnóstico de urticaria. La figura 1 muestra un algoritmo de diagnóstico de la urticaria que se puede aplicar tanto a adultos como a niños.
La presencia de signos y síntomas sistémicos (hipotensión, síncope, confusión, distrés respiratorio, broncoespasmos, edema laríngeo, fiebre, linfoadenopatía, modificación del peso corporal, vómitos persistentes, dolor abdominal, arteritis, artralgia, dolores osteomusculares, uveítis, pericarditis, pleuritis) o lesiones atípicas (habones dolorosos con apariencia equimótica que duran >24 h o habones que al desaparecer dejan una pigmentación residual) nos obligan a descartar anafilaxia, vasculitis urticarial o enfermedades autoinflamatorias. En caso contrario, la presencia de habones o angioedema puede ser indicativa de urticaria junto con la presencia (o la ausencia) de angioedema.
En el caso de habones que duren >24 h, hay que descartar otras causas y derivar al paciente a un especialista. En caso de angioedema, es necesario evaluarlo para determinar si tiene relación con los habones; si no, hay que descartar otras condiciones como celulitis o eccema agudo localizado. El médico también deberá investigar la existencia de un angioedema hereditario y averiguar si el paciente está recibiendo algún tratamiento farmacológico (principalmente inhibidores de la enzima convertidora de angiotensina o antagonistas del receptor de la angiotensina II) que se sepa que induce el angioedema mediado por la bradicinina. Una vez descartados el angioedema hereditario y las causas relacionadas con fármacos, se puede sospechar que el diagnóstico es de urticaria.

Urticaria en la piel
La tabla 1 muestra los factores clave que es necesario tener en cuenta durante el diagnóstico diferencial a fin de descartar otras condiciones, como, por ejemplo: picaduras de insectos, eccema agudo difuso, sarna, toxicodermia, angioedema, celulitis y eccema localizado.
No se recomiendan las pruebas diagnósticas complementarias ante un caso de urticaria aguda. Si se sospecha una urticaria crónica, se recomienda hacer un análisis de sangre que incluya la velocidad de sedimentación globular. Se deben limitar las pruebas complementarias y solo solicitar las pertinentes al diagnóstico que se sospecha. Dado que la mayor parte de los casos de urticarias no son causadas por alergias (especialmente la urticaria crónica), las pruebas de alergia no son necesarias a menos que tengamos un alto grado de sospecha.
Si estamos ante una urticaria crónica refractaria al tratamiento, se recomienda hacer los siguientes análisis de sangre: hemograma, bioquímica con perfil lipídico y enzimas hepáticas, velocidad de sedimentación globular, dímero D, perfil tiroideo, anticuerpos antinucleares, anticuerpos de la peroxidasa antitiroidea e inmunoglobuliana E. Si hubiera angioedema, sería conveniente evaluar las proteínas C3 y C4 del complemento y la actividad del complemento total (CH50). En el entorno de la AP, las pruebas mencionadas no son imprescindibles, pero sí podrían aportar información valiosa para caracterizar mejor el estado basal del paciente. Así mismo, los resultados de estos análisis podrían ser de utilidad para pedir marcadores de actividad y de inmunidad a fin de incluirlos en el historial del paciente con urticaria.
Tratamiento de la Urticaria que no Responde a Antihistamínicos
El abordaje terapéutico de la urticaria se basa en la eliminación o la evitación de los estímulos desencadenantes o agravantes, junto con un tratamiento farmacológico sintomático que reduzca la liberación de mediadores de los mastocitos o el efecto de estos mediadores sobre el órgano diana.
En la urticaria aguda hay que evitar desde el principio todos los posibles desencadenantes. Si bien el 50% de los casos son idiopáticos, en el 50% restante se consideran posibles desencadenantes los elementos siguientes: 1) las infecciones (40% de los casos): infecciones de las vías respiratorias altas, estreptococos, anisaquiosis y hepatitis B, o estímulos físicos (presión, temperatura corporal, dermografismo); 2) algunos fármacos (9% de los casos): intolerancia a la aspirina y otros antiinflamatorios no esteroideos, alergias a los medios de contraste, al dextrano, a la codeína o a la penicilina, entre otras y 3) los alimentos (1% de los casos): los alimentos como desencadenantes son más habituales en los niños y comprenden los aditivos, los salicilatos naturales y alergia a los frutos secos, a los mariscos o a determinadas frutas.
Puesto que el tratamiento con antiinflamatorios no esteroideos agrava la urticaria en el 20-30% de los pacientes con urticaria crónica, se debe interrumpir la administración de estos fármacos en la medida de lo posible. Otros factores agravantes son las infecciones de las vías respiratorias superiores, los virus, algunos estímulos físicos (presión, temperatura corporal, dermografismo), la menstruación, el estrés, el alcohol o los pseudoalérgenos alimentarios. Es necesario informar a los pacientes de que deben evitar estos posibles factores agravantes.
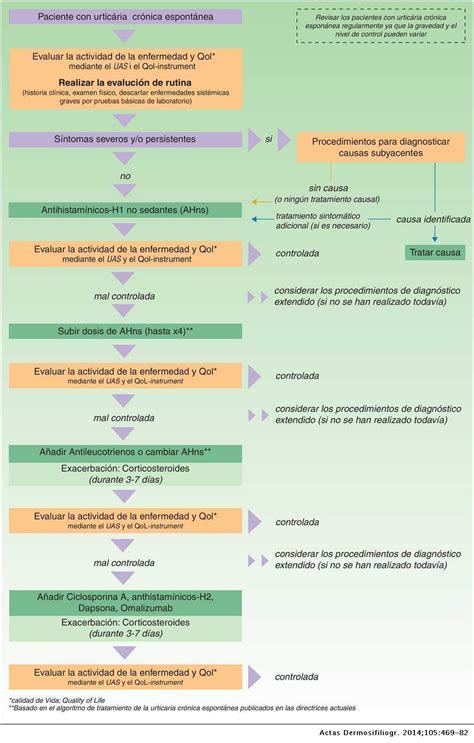
En cuanto a la terapia farmacológica, para el tratamiento sintomático se emplean los antihistamínicos H1. Pero los antihistamínicos de primera generación tienen efectos anticolinérgicos y sedantes sobre el sistema nervioso central que duran mucho más (hasta 12 h) que sus efectos antipruriginosos (4-6 h). En vista de los efectos adversos que se asocian a estos fármacos, no se recomiendan para el tratamiento de la urticaria, la alergia, la rinitis alérgica ni el asma.
En la actualidad, los fármacos de primera línea para tratar la urticaria son los antihistamínicos de segunda generación, que también suelen llamarse antihistamínicos no sedantes. Estas medicaciones tienen un buen perfil de seguridad (poco o ningún efecto de sedación y ningún efecto anticolinérgico), por lo que se consideran la mejor opción para el tratamiento sintomático de la urticaria.
Las guías clínicas de diversas sociedades médicas recomiendan un enfoque escalonado para el tratamiento, comenzando por medidas más conservadoras y avanzando hacia opciones más específicas si no se logra un control adecuado de los síntomas. Los antihistamínicos H1 constituyen la piedra angular del tratamiento tanto para la urticaria aguda como para la crónica.
Los antihistamínicos de segunda generación son los preferidos como tratamiento de primera línea debido a sus múltiples ventajas sobre los de primera generación, pueden aumentarse hasta cuatro veces la dosis estándar en casos que no respondan inicialmente al tratamiento, sin que esto suponga un incremento significativo de efectos adversos. Esta posibilidad de ajustar la dosis resulta especialmente útil en pacientes con urticaria crónica de difícil control.
Cuando los antihistamínicos H1 no logran controlar completamente los síntomas, se pueden añadir otros medicamentos como tratamiento coadyuvante. Los antihistamínicos H2, como la famotidina o cimetidina, pueden combinarse con los antihistamínicos H1. La doxepina, un antidepresivo tricíclico que posee potentes propiedades antihistamínicas tanto H1 como H2, puede resultar eficaz en casos refractarios a otros tratamientos. Se administra habitualmente a dosis de 25 a 50 miligramos antes de dormir, o en dosis menores varias veces al día. Los antagonistas de los receptores de leucotrienos, medicamentos más conocidos por su uso en el asma, también pueden añadirse al tratamiento de la urticaria crónica cuando los antihistamínicos no son suficientes. El montelukast es el más utilizado en este contexto.
⚠️ Importante Los corticosteroides orales solo deben utilizarse en ciclos breves para el tratamiento de la urticaria aguda grave o durante brotes intensos de urticaria crónica.
Los corticosteroides orales, como la prednisona o prednisolona, pueden utilizarse en pautas cortas (generalmente de 3 a 7 días) en casos de urticaria aguda grave o durante exacerbaciones intensas de urticaria crónica que no responden a antihistamínicos. Sin embargo, el uso prolongado de corticosteroides sistémicos no está recomendado para la urticaria crónica debido a su perfil de efectos adversos. El uso continuado puede provocar múltiples complicaciones, incluyendo aumento de peso, redistribución de la grasa corporal, adelgazamiento de la piel, aparición de estrías, osteoporosis, cataratas, elevación de la presión arterial y la glucosa en sangre, mayor susceptibilidad a infecciones, y alteraciones del estado de ánimo.
El omalizumab representa un avance significativo en el tratamiento de la urticaria crónica espontánea que no responde a antihistamínicos. Se trata de un anticuerpo monoclonal que actúa bloqueando la inmunoglobulina E (IgE), una molécula clave en las reacciones alérgicas. Este medicamento se administra mediante inyección subcutánea, generalmente cada cuatro semanas, a dosis de 150 o 300 miligramos según la respuesta del paciente. Está aprobado específicamente para pacientes adultos y adolescentes mayores de 12 años con urticaria crónica espontánea que permanece sintomática a pesar del tratamiento con antihistamínicos H1. El omalizumab suele ser bien tolerado. Los efectos secundarios más frecuentes incluyen reacciones en el lugar de inyección, dolor de cabeza, dolor articular e infecciones respiratorias superiores.
Tratamiento de la urticaria crónica con Omalizumab
La investigación en urticaria crónica ha avanzado considerablemente en los últimos años, identificando nuevas moléculas y dianas terapéuticas que podrían beneficiar especialmente a los pacientes que no responden a los tratamientos convencionales.
Los inhibidores de tirosina quinasa representan una prometedora línea de investigación en el tratamiento de la urticaria crónica. Estos medicamentos actúan interfiriendo con las vías de señalización intracelular que conducen a la activación de mastocitos y la liberación de mediadores inflamatorios. Aunque inicialmente desarrollados para otras indicaciones médicas, algunos inhibidores de tirosina quinasa han mostrado efectos beneficiosos en pacientes con urticaria crónica refractaria a otros tratamientos. Se están investigando diferentes moléculas de esta familia en ensayos clínicos, evaluando su capacidad para reducir la frecuencia y gravedad de los brotes de urticaria, así como su perfil de seguridad a largo plazo.
Además del omalizumab, que ya está aprobado, se están investigando otros anticuerpos monoclonales dirigidos contra diferentes moléculas implicadas en la patogénesis de la urticaria. Estos nuevos agentes biológicos buscan proporcionar alternativas terapéuticas más precisas, actuando sobre mecanismos específicos de la enfermedad. Por ejemplo, se están evaluando anticuerpos que bloquean la interleucina-4 y la interleucina-13, dos citoquinas involucradas en procesos alérgicos e inflamatorios.
⚠️ Importante Participar en un ensayo clínico es una decisión personal que debe tomarse tras recibir información completa y comprensible sobre los posibles beneficios y riesgos.
Además del tratamiento farmacológico, la evitación de factores desencadenantes identificados constituye una parte fundamental del manejo de la urticaria. Sin embargo, esto solo es posible cuando se logra identificar claramente qué provoca los síntomas, algo que ocurre únicamente en el 10 al 20 por ciento de los pacientes con urticaria crónica.
Los pacientes con urticaria física deben adoptar medidas específicas según el tipo de estímulo que desencadene sus síntomas. Por ejemplo, quienes sufren urticaria por frío deben abrigarse adecuadamente en tiempo frío y evitar la inmersión brusca en agua fría. Los pacientes con urticaria colinérgica, desencadenada por el ejercicio, el calor o el estrés emocional, pueden beneficiarse de enfriar gradualmente el cuerpo después de la actividad física y evitar duchas muy calientes.
La evolución de la urticaria varía considerablemente entre pacientes. La urticaria aguda, que representa aproximadamente el 70 por ciento de los casos, suele resolverse espontáneamente en días o semanas sin dejar secuelas. Un dato alentador es que más de la mitad de los pacientes con urticaria crónica experimentan una resolución completa o una mejoría significativa de sus síntomas en el plazo de un año desde el diagnóstico. Sin embargo, esto significa que una proporción considerable de pacientes continúa sufriendo síntomas más allá de este periodo.
El impacto de la urticaria crónica en la calidad de vida puede ser considerable. El picor intenso y persistente puede interferir con el sueño, afectando al descanso nocturno y causando fatiga durante el día. La aparición de habones en zonas visibles del cuerpo puede generar vergüenza y afectar a la autoestima, limitando las actividades sociales y laborales.
Afortunadamente, con los tratamientos disponibles actualmente, la mayoría de los pacientes logran un control aceptable de sus síntomas. Es importante mantener un seguimiento médico regular, especialmente durante los primeros meses tras el diagnóstico, para ajustar el tratamiento según la evolución y optimizar el control de la enfermedad.
Tabla Resumen de Tratamientos para Urticaria Crónica Refractaria
| Tratamiento | Mecanismo de Acción | Indicaciones | Efectos Secundarios Comunes |
|---|---|---|---|
| Omalizumab | Bloquea la IgE | Urticaria crónica espontánea que no responde a antihistamínicos | Reacciones en el lugar de inyección, dolor de cabeza |
| Corticosteroides Orales (Ciclos Cortos) | Antiinflamatorio potente | Urticaria aguda grave o brotes intensos de urticaria crónica | Aumento de peso, cambios de humor, aumento de la glucosa en sangre |
| Antihistamínicos H2 | Bloquean los receptores H2 de histamina | Como coadyuvante cuando los antihistamínicos H1 no son suficientes | Pocos, generalmente bien tolerados |
| Doxepina | Antidepresivo tricíclico con propiedades antihistamínicas H1 y H2 | Casos refractarios a otros tratamientos | Somnolencia, sequedad de boca |
| Antagonistas de los Receptores de Leucotrienos (Montelukast) | Bloquean los receptores de leucotrienos | Cuando los antihistamínicos no son suficientes | Dolor de cabeza, malestar gastrointestinal |
| Inhibidores de Tirosina Quinasa (en investigación) | Interfieren con las vías de señalización intracelular | Urticaria crónica refractaria a otros tratamientos | En evaluación en ensayos clínicos |
Qué es y cómo tratar la urticaria
tags: #urticaria #no #responde #antihistaminicos