La urticaria pigmentosa es la forma más común de mastocitosis cutánea, caracterizada por la formación de cúmulos de mastocitos en la dermis. Esta condición presenta un pico de incidencia desde el nacimiento hasta los 3 años de vida, y otro entre la segunda y sexta décadas de la vida. Aunque la evolución de la enfermedad en los niños es impredecible, con frecuencia las lesiones desaparecen durante la infancia; en los adultos la enfermedad tiende a persistir.
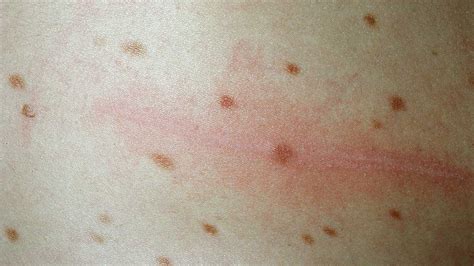
Lesiones típicas de urticaria pigmentosa en la piel.
¿Qué es la Urticaria Pigmentosa?
La urticaria pigmentosa, también conocida como mastocitosis cutánea, es una forma rara de trastorno de las células mastocíticas que afecta principalmente a la piel. La urticaria pigmentosa ocurre debido a la acumulación anormal de células mastocíticas en la piel. Las células mastocíticas son una parte integral del sistema inmunológico y juegan un papel crucial en las respuestas alérgicas.
Manifestaciones Clínicas
Los pacientes presentan máculas, a veces pápulas pruriginosas únicas o múltiples, parduscas o asalmonadas y no escamosas, que se vuelven eritematoedematosas (se urtican), al traumatizarse con el rascado. Las lesiones son de color moreno pigmentado característico, y se presentan bajo forma de máculas de pequeño tamaño, de elementos papulosos o tuberosos o de infiltraciones nodulares más o menos extensas irregularmente diseminadas por toda la superficie cutánea. Generalmente son lesiones eritematosas dispersas en toda la superficie cutánea predominando en tronco, variando el número de lesiones de algunas a cientos y se pueden ampollar persistiendo la hiperpigmentación hasta 6 meses tras la lesión.
Las lesiones maculares aparecen al nacer o durante el primer año de vida, aumentando muy lentamente el número de lesiones hasta ser muy profusas y diseminadas. En la mayoría de los casos, sin embargo, empiezan a estabilizarse a los 6 - 8 años para remitir gradualmente, hasta llegar a una regresión total hacia la pubertad. Es rara en adultos, pero cuando aparece, las lesiones son más estables y a veces progresivas, pudiendo desembocar en una mastocitosis sistémica (forma generalizada en que la infiltración de mastocitos afecta también a los huesos, hígado, tubo digestivo, ganglios linfáticos y bazo).
Síntomas Adicionales
- Picazón: El prurito es un síntoma común asociado con la urticaria pigmentosa.
- Dermografismo: Cuando las lesiones se frotan o rascan, se enrojecen, se hinchan y pueden formar ampollas.
- Síntomas Sistémicos (raros): dolores de cabeza, enrojecimiento, dolor abdominal, diarrea y anafilaxia.
En casos graves, se pueden presentar los siguientes síntomas: diarrea, desmayo (poco común), dolor de cabeza, sibilancias, latidos cardíacos rápidos, dolor abdominal.
Diagnóstico
El diagnóstico se establece por su aspecto típico, signo de Darier y biopsia cutánea (infiltración dérmica por mastocitos). El proveedor puede sospechar de urticaria pigmentosa cuando al frotar los parches de la piel aparecen protuberancias (ronchas). Esto se conoce como el signo de Darier. El diagnóstico diferencial debe hacerse con la urticaria crónica idiopática y con la mastocitosis sistémica.
Los exámenes que se realizan para buscar esta afección son:
- Biopsia de piel para buscar un aumento de la cantidad de mastocitos
- Exámenes de imágenes o de laboratorio si se presentan otros síntomas diferentes a la erupción cutánea
- Exámenes de sangre para conteo de células sanguíneas y niveles de triptasa en la sangre (la triptasa es una enzima que se encuentra en los mastocitos)
- Se puede recomendar una biopsia de médula ósea en adultos
Diagnóstico Diferencial
Es importante diferenciar la urticaria pigmentosa de otras afecciones cutáneas con síntomas similares:
- Eczema o dermatitis atópica: Se caracteriza por enrojecimiento, inflamación y picazón en la piel.
- Psoriasis: Se presenta en forma de placas rojas, escamosas y bien definidas, a menudo en el cuero cabelludo, los codos y las rodillas.
- Liquen plano: Es una enfermedad inflamatoria crónica que se caracteriza por la aparición de protuberancias purpúreas y planas en la parte superior.
Tratamiento
No se dispone en la actualidad de un tratamiento curativo para esta enfermedad, por lo que el objetivo terapéutico en la mayoría de los casos, en los que como se ha descrito previamente el pronóstico es favorable, será el control de los síntomas. El tratamiento se dirige a controlar las manifestaciones clínicas debidas a la acción de los mediadores mastocitarios, mientras que las formas agresivas requerirán de tratamientos dirigidos a reducir la masa mastocitaria. El tratamiento de la urticaria pigmentosa se centra en aliviar los síntomas y prevenir las crisis de liberación de mediadores.
El tratamiento es sintomático (antihistamínicos, corticoides tópicos). El tratamiento estándar para la urticaria y el angioedema son los antihistamínicos que no producen somnolencia. Estos medicamentos reducen la picazón, la hinchazón y otros síntomas de alergia. Puede atenuarse el prurito con anti-H1, por ej.: ciproheptadina o clorfeniramina. Se ha descrito un mayor beneficio mediante la asociación de este último con cimetidina (anti-H2), aunque el resultado es variable.
Medidas generales: Como ocurre con otras enfermedades raras o poco frecuentes, el manejo de estos pacientes debe ser multidisciplinario y en contacto con los centros de referencia.
Opciones de Tratamiento
- Antihistamínicos: Son el tratamiento de primera línea, ya que bloquean la acción de la histamina.
- Corticosteroides tópicos: Pueden reducir la inflamación y el picor en zonas localizadas.
- Fototerapia con PUVA: (8-metoxipsoralén 0,6 mg/kg V:O. seguido de exposición 2 horas después a radiación UVA) mejora el prurito y puede conseguir la remisión de las lesiones cutáneas, tendiendo éstas a reaparecer al cabo de unos meses de la suspensión de este tratamiento.
- Cromoglicato disódico: Los pacientes que, además, presentan náuseas, vómitos y diarrea (mastocitosis intestinal) pueden beneficiarse con el cromoglicato disódico por vía oral: 100 mg 4 veces al día.
- Ketotifeno: un inhibidor de la degranulación de mastocitos, 2 mg al día, también es útil en este grupo de enfermos.
Medidas Preventivas
- Evitar situaciones desencadenantes de la degranulación de mastocitosis (frío, calor, AINEs, opiáceos, picadura de insectos, alimentos, medios de contraste, anestesia general, relajantes musculares).
- Debe evitarse sustancias capaces de producir degranulación de los mastocitos (histaminoliberadoras), como el alcohol, codeína, morfina, etc.
- También debe evitarse, como en la urticaria crónica idiopática, la administración de AINE.
- Evite los desencadenantes de liberación de histamina. Los desencadenantes incluyen picaduras y mordeduras de insectos, exposición a temperaturas extremas, ciertos medicamentos y frotar las lesiones en la piel.
Todos los pacientes y/o sus cuidadores deben recibir información por escrito sobre la enfermedad. Esta debe incluir información general sobre los factores que pueden inducir síntomas secundarios a la liberación de mediadores mastocitarios, así como personalizada para cada caso según el patrón de tolerancia que presente a estos posibles desencadenantes.
Tratamiento de las Mastocitosis Pediátricas
Las medidas físicas pueden resultar de gran importancia para disminuir la activación mastocitaria y disminuir la necesidad de tratamiento farmacológico. Incluyen evitar cambios bruscos de temperatura, el calor y el roce o la fricción de las lesiones.
El tratamiento será individualizado dependiendo de la gravedad y del tipo de manifestaciones clínicas y la frecuencia de presentación (tabla 3), instaurándose de forma escalonada.
Se emplean preparados tópicos en fase acuosa de cromoglicato disódico en una concentración del 0,21-4%. Los corticoides tópicos también han sido eficaces, en cura abierta o en oclusión nocturna en mastocitomas e incluso en infiltración intralesional. Como antihistamínicos se utilizan antihistamínicos tipo 1 sedantes y no sedantes en pauta continua o a demanda, y antihistamínicos tipo 2. El cromoglicato vía oral (15-20mg/kg/día) se prescribe si no ceden los síntomas con antihistamínicos, el paciente presenta dolor abdominal, diarrea, irritabilidad o trastornos del sueño, o se detectan cifras disminuidas de colesterol, triglicéridos, ferritina o vitamina B12 no relacionadas con otra causa; su mecanismo de acción no está plenamente establecido, ya que su absorción es mínima. Los antagonistas de leucotrienos también se administran a casos con difícil control de los síntomas.
Manifestaciones de mastocitosis en niños.
Pronóstico
El pronóstico se considera favorable en la edad pediátrica: la mayoría de casos se resuelven alrededor de la pubertad, aunque la cifra de pacientes en los que la mastocitosis pediátrica persiste en la vida adulta parece estar subestimada. En los adultos la enfermedad tiende a persistir. En las formas sistémicas indolentes, las más frecuentes, la probabilidad de progresión a una forma más agresiva de la enfermedad está directamente relacionada con el patrón de mutaciones del c-Kit.
La urticaria pigmentosa desaparece hacia la pubertad en aproximadamente la mitad de los niños afectados. Los síntomas por lo general mejoran en otros a medida que se acercan a la edad adulta.
En los adultos, la urticaria pigmentosa puede llevar a mastocitosis sistémica. Se trata de una enfermedad grave que puede afectar los huesos, el cerebro, los nervios y el aparato digestivo.
Las picaduras de insectos también pueden causar una reacción alérgica grave en personas con urticaria pigmentosa.
Es importante que las personas con urticaria pigmentosa eviten los desencadenantes conocidos que pueden provocar la liberación de mediadores de las células mastocíticas, como el alcohol, ciertos medicamentos y las picaduras de insectos.
La urticaria pigmentosa puede tener un impacto significativo en la calidad de vida debido a la picazón y la apariencia de las lesiones cutáneas.
Como en otros procesos cutáneos, se han descrito formas clínicas con lesiones cutáneas limitadas a un segmento o área corporal, publicadas como nevoides, lineales o unilaterales.
En aquellos pacientes en los que se diagnosticó una afectación sistémica en la infancia, la enfermedad persistió en la edad adulta. Se han descrito casos aislados de mastocitosis pediátricas con evolución fatal por desarrollo de formas sistémicas agresivas.
Actualmente, y al no haberse identificado factores predictivos en las mastocitosis pediátricas, es necesario realizar un seguimiento prolongado de estos pacientes, así como estudios prospectivos que permitan evaluar el significado pronóstico de diversos hallazgos clínicos y analíticos.
No se dispone en la actualidad de un tratamiento curativo para esta enfermedad, por lo que el objetivo terapéutico en la mayoría de los casos, en los que como se ha descrito previamente el pronóstico es favorable, será el control de los síntomas.
Categorías de Mastocitosis según la OMS
De acuerdo con la OMS y las reuniones de consenso se distinguen las categorías de mastocitosis que quedan recogidas en la tabla 11-4. Para su desarrollo vamos a dividirlas en formas cutáneas y sistémicas.
Mastocitosis Cutáneas
Desde un punto de vista dermatológico, y aunque todavía no se ha establecido una clasificación ideal que correlacione el tipo de lesión con el pronóstico, entendido con tendencia a involucionar o con riesgo de afectación sistémica, se han descrito 5 morfologías para las lesiones cutáneas presentes en las mastocitosis:
- Máculo-papulosa: Es la forma clínica cutánea más común, clásicamente conocida como urticaria pigmentosa, caracterizada por máculas y pápulas de coloración eritematosa, o con una pigmentación marrón más o menos intensa, de tamaño y número variable y de localización preferencial en el tronco. Las lesiones tienden a persistir en los adultos mientras que en los casos pediátricos se produce una regresión parcial o completa en 2/3 de los casos.
- En placas: Típica de la infancia y con evolución habitualmente favorable.
- Mastocitoma o mastocitosis nodulares: (lesión única o varias lesiones). El mastocitoma cutáneo solitario aparece preferentemente en la infancia, aunque se han descrito casos aislados en adultos. En una serie de 33 pacientes el 60% de los mastocitomas eran congénitos y más de la mitad de los casos se localizaban en las extremidades, aunque no en las palmas ni en las plantas. Las manifestaciones clínicas suelen ser cutáneas y limitadas a la lesión: prurito discreto, con episodios de urticación tras la fricción de la misma (el conocido como signo de Darier, patognomónico de las lesiones de mastocitosis, pero que puede desencadenar síntomas agudos sistémicos secundarios a la liberación de mediadores mastocitarios, sobre todo en las lesiones de mayor tamaño) y la formación de vesículas o ampollas tras la fricción, esta última manifestación solo en lactantes o niños pequeños. Presentan una evolución benigna, con tendencia a la desaparición a lo largo de la infancia.
- Mastocitosis cutánea difusa: Es una forma cutánea poco frecuente, con presentación neonatal o en los primeros meses de vida, y caracterizada por una sintomatología intensa secundaria a una mayor infiltración mastocitaria de la piel. La primera manifestación puede ser la presencia de ampollas, incluso hemorrágicas, que plantean un amplio diagnóstico diferencial en el neonato. Suelen presentar una sintomatología intensa secundaria a la liberación de mediadores, incluso con compromiso vital, sobre todo en los primeros 18 meses desde el inicio, que sin embargo se va atenuando durante la evolución de la enfermedad. Este término se ha empleado para referirse a lesiones de mastocitosis con amplia afectación cutánea, de modo que se han incluido formas máculo-papulosas y/o nodulares muy extensas, así como las formas eritrodérmicas generalizadas. Sin embargo, debería reservarse para las formas eritrodérmicas.
- Mastocitosis cutánea telangiectásica: Forma clínica presente en adultos, y solo de forma ocasional en la infancia. Se caracteriza por la presencia de telangiectasias eritematosas y/o parduzcas de predominio en el tronco. En esta clasificación se presenta como una forma individualizada, en lugar de incluirla como una variante de la máculo-papulosa. Sería la conocida en clasificaciones anteriores como telangiectasia macular eruptiva persistente (telangiectasia macularis eruptiva perstans).
Como en otros procesos cutáneos, se han descrito formas clínicas con lesiones cutáneas limitadas a un segmento o área corporal, publicadas como nevoides, lineales o unilaterales. De acuerdo con Happle serían la expresión en mosaico de la enfermedad (mosaicismo tipo 1), en las que el evento mutacional, si bien no se ha confirmado, estaría limitado a esa zona. En cualquier caso son excepcionales.
Mastocitosis Sistémicas
Las formas sistémicas indolentes (MSI) son las más frecuentes entre los adultos, pudiendo encontrarse casos con lesión cutánea (MSIp+), que corresponden al 79% de las mastocitosis sistémicas en seguimiento por la Red Española de Mastocitosis (REMA), así como casos sin lesiones cutáneas de mastocitosis (MSIp-) que cursan con cuadros de anafilaxia en los que predomina la sintomatología cardiovascular.
La OMS ha definido unos criterios para establecer el carácter agresivo de las mastocitosis. Las MSI no cumplen los criterios «B» ni «C», sin embargo la clasificación de la OMS incluye la subcategoría smouldering o sistémica latente que se caracteriza por presentar 2 o más signos «B», pero no signos «C».
En las MSIp- el porcentaje de mastocitos (MC) en la médula ósea, así como el número de casos con agregados mastocitarios medulares es menor que en las MSIp+. Los MC presentan un inmunofenotipo activado en la mayoría de los casos y el patrón de mutaciones es diferente, ya que en un 6% de los casos se detectan mutaciones del c-Kit en el exón 17 diferentes de la típica D816V como se ha expuesto anteriormente. Además, el porcentaje de casos con mutación multilineal del c-Kit (factor de riesgo para presentar progresión de la enfermedad) es mucho menor que en las MSIp+ (6% frente a 23%).
Por otra parte, también existe otra categoría de mastocitosis denominada mastocitosis sistémica bien diferenciada. Se trata de una forma poco común que corresponde al 6% de las MS del adulto (REMA, datos no publicados). Se caracteriza por su inicio pediátrico en la gran mayoría de los casos, la presencia de lesiones cutáneas nodulares de tamaño variable que afectan fundamentalmente el tronco, el cuello y las raíces de los miembros, así como la presencia de síntomas de liberación. Los MC de médula ósea son de mayor tamaño, redondos, con núcleo central, granulación abundante con distribución regular y son frecuentes las vacuolas citoplásmicas; no expresan el antígeno CD25 y su inmunofenotipo es maduro, similar al de los MC normales, aunque suelen expresar CD303,22. Las mutaciones del c-Kit en el exón 17 están presentes en una proporción muy baja de casos (29%), si bien se han descrito casos aislados con mutaciones en otros puntos del gen c-Kit, como la mutación transmembrana Phe522Cys21.
Las mastocitosis sistémicas agresivas representan el 6% de los casos de MS controlados por la REMA y el 60% tienen lesiones cutáneas (REMA, datos no publicados). Clínicamente pueden cursar con hepatomegalia y esplenomegalia de gran tamaño, adenomegalias abdominales de tamaño superior a 2cm, con frecuencia ascitis y derrame pleural, malabsorción grave con hipoproteinemia e hipoalbuminemia, citopenias secundarias a hiperesplenismo, infiltración medular, fibrosis o a una combinación de todas estas manifestaciones, con cifras de triptasa superiores a 200 ng/ml. El estudio histológico de la médula ósea revela una infiltración mastocitaria marcada, los MC expresan CD25 y tienen un patrón inmunofenotípico inmaduro24 y la mutación de c-Kit es multilineal (afecta también a otras líneas hematopoyéticas), implicando en el 50% de los casos las líneas mieloide y linfoide.
La leucemia de mastocitos es una categoría infrecuente de la enfermedad que se define por la existencia en el aspirado de médula ósea de un porcentaje de MC igual o superior al 20% del total de las células nucleadas y presencia (formas leucémicas) o no (formas aleucémicas) de un 10% o más de MC circulantes en sangre periférica.
El sarcoma mastocitario (tumor sólido de mal pronóstico) y el mastocitoma extracutáneo son formas clínicas de mastocitosis muy poco frecuentes.
| Categoría de Mastocitosis | Descripción |
|---|---|
| Mastocitosis Cutáneas | Afectan principalmente la piel. Incluyen máculo-papulosa, en placas, mastocitoma, cutánea difusa y telangiectásica. |
| Mastocitosis Sistémicas | Afectan múltiples órganos. Incluyen indolentes, agresivas, con enfermedad hematológica clonal asociada y leucemia mastocitaria. |
Para complementar esta información, te sugerimos ver el siguiente video:
🔴 URTICARIA | Que es? Sintomas y tratamiento! @drapilarochoa - Dermatologa
tags: #urticaria #pigmentosa #tratamiento