El cuerno cutáneo es una de esas curiosidades dermatológicas que suele generar sorpresa. Visualmente, puede parecer un cuerno que emerge de la piel, de ahí su nombre. Si estás leyendo esto, probablemente te han diagnosticado con esta condición, conoces a alguien que la tiene o simplemente has encontrado el tema interesante. Sea cual sea el caso, te doy la bienvenida.
El cuerno cutáneo es una lesión en la piel que se presenta como una protuberancia o crecimiento rígida formada principalmente por queratina, la misma proteína que forma nuestras uñas y cabello. Estas lesiones varían en tamaño, siendo algunas pequeñas mientras que otras alcanzan varios centímetros de longitud.
El cuerno cutáneo puede aparecer en cualquier parte del cuerpo, aunque es más frecuente en áreas expuestas al sol como la cara, el cuero cabelludo, las orejas y las manos.

Ejemplo de cuerno cutáneo en la piel.
Causas del Cuerno Cutáneo
El cuerno cutáneo aparece debido a una acumulación de queratina en la piel, pero esta acumulación no es aleatoria. Está relacionada con una lesión subyacente en la piel. Esto es crucial desde el punto de vista dermatológico, ya que aunque el cuerno en sí no sea peligroso, nos está hablando que puede existir condiciones benignas, precancerosas o incluso malignas en la base del cuerno cutáneo.
El cuerno cutáneo se define como una lesión tumoral, por lo general de aspecto cónico, en la cual prevalece la longitud sobre su diámetro, con gran hiperqueratosis en su extremo y de variadas causas.
Son varias las lesiones que pueden constituir la base del cuerno cutáneo, incluyendo carcinomas espinocelulares, queratosis actínicas, queratoacantomas, enfermedad de Bowen, queratosis seborreicas, carcinomas basocelulares, hemangiomas, balanitis seudopapilomatosa micácea, sarcoma de Kaposi, adenoma sebáceo y enfermedad de Paget de la mama, etc.
Aquí están las 5 causas más frecuentes de cuerno cutáneo:
- Queratosis actínica: Es la causa más frecuente y una lesión precancerosa que aparece como resultado de la exposición prolongada al sol, especialmente en personas de piel clara.
- Queratosis seborreica: Una lesión cutánea completamente benigna que suele aparecer en personas mayores.
- Verruga vulgar: Causadas por el virus del papiloma humano (VPH), son una causa frecuente de cuerno cutáneo, especialmente en zonas sometidas a fricción como las manos y los pies.
- Carcinoma epidermoide: Es un tipo de cáncer de piel que requiere tratamiento.
- Molluscum contagioso: Es una infección viral causada por un virus de la familia Poxviridae.
¿Es Peligroso el Cuerno Cutáneo?
Una de las preguntas más frecuentes es si el cuerno cutáneo es peligroso. La respuesta corta es: depende. No todos los cuernos cutáneos son peligrosos, pero algunos pueden ser secundarios a una lesión maligna. Lo que realmente importa es la base de la lesión.
Muchos cuernos cutáneos se desarrollan sobre lesiones benignas, como las queratosis seborreicas, que no son peligrosas. El cuerno cutáneo se asocia con mayor frecuencia a lesiones malignas en personas mayores de 50 años, especialmente aquellas con una exposición prolongada al sol.
Estudios recientes sugieren que alrededor del 20% de los cuernos cutáneos están relacionados con cánceres de piel, particularmente con el carcinoma de células escamosas.
Cuerno Cutáneo. Dermatólogo y Extracción Inmediata. Clínica Merced 👩⚕️👨⚕️
Diagnóstico del Cuerno Cutáneo
El diagnóstico de un cuerno cutáneo suele ser sencillo debido a su aspecto característico. Sin embargo, es crucial realizar una biopsia en la mayoría de los casos para evaluar la lesión subyacente.
Se recomienda la biopsia en la mayoría de los casos de cuerno cutáneo, especialmente si el paciente tiene antecedentes de exposición solar prolongada o cáncer de piel.
Un especialista puede determinar las queratosis actínicas con un simple examen de nuestra piel.
Caso Clínico
Paciente mujer de 94 años, antecedentes de diabetes mellitus tipo 2, valvulopatía aórtica grave, insuficiencia cardíaca congestiva, artrosis. Acude a consulta por presentar una lesión hiperqueratósica, de aspecto cuerno cutáneo en la piel de la región frontal derecha, de aparición y crecimiento rápidos (aproximadamente en un mes). Se realiza exéresis amplia de la lesión, profundizando en la base y hacia la periferia y se envía para informe anatomopatológico (AP) cuyo resultado fue cuerno cutáneo con áreas de queratosis actínica que invade el borde profundo. Aproximadamente a los 2 meses apareció una nueva lesión redondeada, con una especie de cráter en el centro de aproximadamente 1cm de diámetro, por lo que se deriva a dermatología que realizó exéresis amplia de la misma, siendo el resultado AP de carcinoma espinocelular de piel. Hasta la fecha actual la evolución es favorable, sin recidiva de nuevas lesiones.
Tratamiento del Cuerno Cutáneo
El tratamiento consiste en la exéresis completa de la lesión, con profundidad en la base para evitar recidivas, tanto del mismo cuerno como de otras lesiones malignas o premalignas que pudieran aparecer.
Cuando la biopsia revela una lesión maligna, el tratamiento puede ser algo más complejo. En algunos casos, es necesario realizar una cirugía más extensa (ampliación de márgenes) para asegurarnos de que se ha eliminado todo el tejido afectado.
Hay muchos tratamientos para la extracción de las queratosis actínicas.
- Crioterapia (congelación): Las queratosis actínicas pueden extraerse con nitrógeno líquido. Es el tratamiento más común y consiste en la congelación de la zona con nitrógeno líquido. Cuando la piel sana, las células dañadas se desprenden y permiten que aparezca la piel nueva. Su duración es corta (sólo unos minutos) y se realiza en el consultorio médico.
- Raspado (legrado): El especialista utiliza un dispositivo denominado legra para desprender las células dañadas. Requiere anestesia local y puede estar seguido por una electrocirugía en la que se corta y se destruye el tejido afectado con una corriente eléctrica.
- Cirugía con láser: Esta técnica consiste en la aplicación del láser para el tratamiento de la queratosis actínica. El especialista utiliza un dispositivo de láser ablativo que vaporiza la lesión, destruye la mancha y permite que aparezca la nueva piel.
- Terapia fotodinámica: El especialista puede aplicar una sustancia química sensible a la luz sobre la piel afectada. Posteriormente se realiza una exposición a una luz especial (roja o azul) que destruye la queratosis actínica. En general se utiliza para las lesiones situadas en el rostro o cuero cabelludo.
Los medicamentos que se recetan con mayor frecuencia para extraerlas son el fluorouracilo (Carac, Fluoroplex…), imiquimod (Aldara, Zyclara…), mebutato de ingenol o diclofenaco (Solaraze). Este tipo de medicamentos se aplican están muy dispersas o son muy numerosas. Pueden provocar descamación, sensación de ardor o incluso enrojecimiento de la zona durante algunas semanas.
En otros casos la queratosis actínica no requiere ningún tratamiento y desaparece por sí sola. Sobre todo si se reduce la exposición al sol y la protección con de la piel con cremas solares.
Prevención
Prevenir la aparición de estas lesiones está estrechamente relacionado con la protección solar. Es recomendable que tomemos medidas contra la exposición directa al sol.
- Reducción de las horas que nos exponemos al sol. Las horas de mayor peligro de exposición al sol son de 10 a 14 horas.
- Uso de protectores solares de gama amplia. Los protectores solares que utilicemos deben ser resistentes al agua y con factores de protección solar de más de 30 (superiores en casos de piel clara). Debemos aplicarlo en toda la piel que se expone al sol, 15 minutos antes de salir y cada 2 horas.
- Usar prendas que cubran brazos, piernas y cabeza.
- Evitar el uso excesivo de cabinas de bronceado.
- Controles de nuestra piel de forma periódica (al menos una vez al año) por un especialista. Los exámenes regulares de nuestra piel ayudarán a comprobar bultos, manchas nuevas y protuberancias.
A lo largo de la carrera como dermatólogo, se han tratado muchos casos de cáncer de piel y cuernos cutáneos. Lo que he aprendido es que la detección y el tratamiento precoz son claves para evitar complicaciones mayores.
En la siguiente tabla se resumen los tratamientos y su aplicabilidad en atención primaria:
| Tratamiento | Aplicabilidad en Atención Primaria | Efectos Secundarios Comunes |
|---|---|---|
| 5-fluorouracilo al 4% | Moderado | Irritación e inflamación en el lugar de aplicación |
| Imiquimod | Cierto manejo | Dermatitis grave, riesgo de infección local |
| Diclofenaco al 3% | Muy manejable | Eritema y descamación |
| Crioterapia | Muy manejable | Descamación de la piel |
La piel guarda memoria. Cada día que pasa bajo el sol sin protección, cada verano de infancia con quemaduras olvidadas, cada hora de trabajo al aire libre… todo queda registrado. No son simples imperfecciones. Son señales de advertencia de que la piel ha recibido más sol del que podía tolerar y que algunas células empiezan a comportarse de manera anómala.
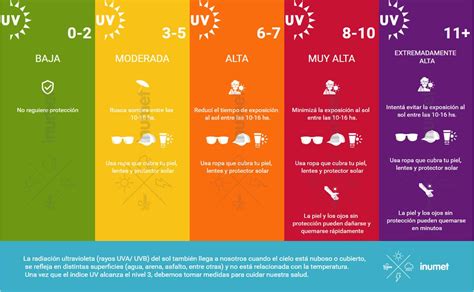
Índice UV y recomendaciones de protección solar.
Detectar y tratar la queratosis actínica a tiempo es invertir en salud y en calidad de piel. Con fotoprotección constante y terapias personalizadas, podemos eliminar lesiones y mejorar la textura y el aspecto de la piel dañada por el sol.