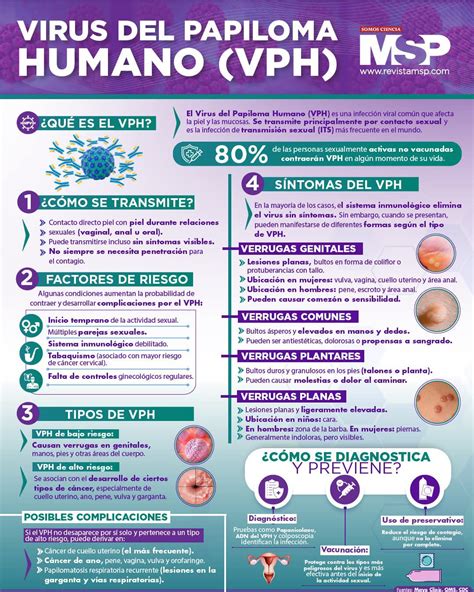
El virus del papiloma humano (VPH) es un virus que puede infectar piel y mucosas y es la infección de transmisión sexual (ITS) más frecuente en todo el mundo, pudiendo afectar a los genitales y la orofaringe o garganta. VPH es la abreviatura de virus del papiloma humano y se refiere a un grupo de virus que se transmiten sexualmente. Existen más de 200 tipos diferentes de VPH.
En este artículo encontrará todo lo que necesita saber sobre el VPH: ¿Cómo se transmiten exactamente los virus? ¿Qué síntomas pueden aparecer? VPH positivo: este diagnóstico puede resultar inquietante al principio, pero no es motivo para que cunda el pánico.

¿Cómo se transmite el VPH?
El virus del papiloma humano se transmite principalmente de persona a persona por contacto directo. A diferencia de otras infecciones víricas, el VPH no suele transmitirse por gotitas o frotis de infección a través de fluidos corporales, sino por contacto directo con la piel o las mucosas. Incluso pequeñas escamas de piel son suficientes para la infección.
Los virus se introducen en el organismo a través de pequeñas grietas que a menudo no son visibles ni perceptibles. Aunque el virus del papiloma humano se transmite principalmente a través de las relaciones sexuales, las personas infectadas pueden ser aplazadas por donaciones de sangre. Si sabe que es VPH positivo, también debe informar a su pareja para que pueda someterse a las pruebas correspondientes. El VPH es contagioso mientras exista la infección, en la mayoría de los casos durante un máximo de dos años.
En concreto, esto significa que aunque no note la infección por VPH, puede contagiar el VPH a sus parejas sexuales. Es especialmente importante saberlo en el caso de las mujeres seropositivas al VPH durante el embarazo: El virus del papiloma humano también puede transmitirse al recién nacido durante el parto.
En un estudio canadiense se examinó a más de 1.000 mujeres embarazadas. En aproximadamente el 40% de las participantes, el frotis vaginal dio positivo al VPH. Dos tercios de las mujeres seropositivas al VPH estaban infectadas con al menos un tipo de alto riesgo. Sin embargo, sólo alrededor del 7% de los recién nacidos eran seropositivos al VPH al tercer mes de vida. Transcurridos seis meses, no se detectaron más virus del VPH en los bebés. Estos resultados demuestran que la transmisión al bebé en el momento del nacimiento no es permanente.
Síntomas y Diagnóstico del VPH
Las infecciones por VPH suelen pasar sin síntomas ni problemas de salud en las personas con un sistema inmunitario en funcionamiento. La infección suele curarse por sí sola en uno o dos años. Por lo tanto, muchas personas infectadas ni siquiera saben que son seropositivas al VPH.
Con los tipos de VPH de bajo riesgo, los síntomas pueden aparecer tanto en hombres como en mujeres en forma de verrugas genitales, también llamadas verrugas genitales o condilomas en lenguaje técnico. Estas verrugas del tamaño de un alfiler, planas y con una superficie irregular se perciben como desagradables y molestas, pero son benignas y, por tanto, inofensivas.
Las verrugas genitales no siempre son visibles o perceptibles. Pueden tener sólo unos milímetros de tamaño o varios centímetros y adoptar un color rojizo, blanquecino o parduzco. Las verrugas genitales suelen aparecer en la zona genital en vagina, pene o ano. Sin embargo, también es posible que se desarrollen en la zona de la boca y la garganta. Las verrugas genitales pueden aparecer solas o en pequeños grupos, como una especie de erupción cutánea.
Alrededor del uno por ciento de la población padece verrugas genitales. Se dan sobre todo en personas sexualmente activas menores de 25 años. En total, aproximadamente una de cada diez personas se ve afectada por verrugas genitales a lo largo de su vida. Las verrugas genitales suelen formarse unos dos o tres meses después de la infección. El herpes - tanto el herpes labial como el herpes genital - también se transmite por virus. Una infección por herpes también puede cursar sin síntomas.
VERRUGA en la BOCA - PAPILOMA en la garganta
El tipo de VPH más peligroso es el VPH de tipo 16, seguido del tipo 18. A estos tipos del virus del papiloma humano les gusta adherirse al cuello uterino entre el cuello uterino y la vagina en las mujeres. Si los virus permanecen en el organismo durante mucho tiempo y no pueden ser destruidos por el sistema inmunitario, se habla de infección persistente, a partir de la cual puede desarrollarse primero una alteración tisular (displasia) y más tarde un tumor maligno.
En el caso del cáncer de cuello uterino, alrededor del diez por ciento de las personas infectadas por el VPH con infección persistente desarrollan una lesión precancerosa en un plazo de tres a seis años. El cáncer de cuello de útero afecta a 4.500 mujeres; de hecho, el virus del papiloma humano es el responsable casi exclusivo de esta forma de cáncer. De ellas, 1.500 mueren cada año a causa de esta enfermedad.
Es bien sabido que el virus del papiloma humano puede provocar cáncer de cuello de útero. Dado que el VPH rara vez provoca síntomas y, por tanto, suele pasar desapercibido, la mayoría de los casos se detectan durante los exámenes de detección en el ginecólogo. A menudo, los hombres sólo se enteran de que están infectados cuando notan verrugas genitales o son informados por una pareja sexual de que podrían estar infectados.
Tanto en la citología vaginal como en la prueba del VPH se toman células de la mucosa del cuello uterino y del borde externo del cuello uterino y se examinan para detectar lo antes posible alteraciones celulares. En Alemania, entre los 20 y los 34 años es obligatorio un examen anual en forma de citología vaginal. A partir de los 35 años, los seguros de enfermedad obligatorios pagan a las mujeres una prueba combinada de citología vaginal y VPH cada tres años. Las que quieran hacerse una prueba del VPH fuera de este intervalo deben pagarla ellas mismas. El coste oscila entre 50 y 80 euros.
También existe una prueba rápida del VPH, en la que se extrae una gota de sangre de la yema del dedo. En 15 minutos, este análisis de sangre puede detectar los anticuerpos que se han formado contra los tipos de alto riesgo. A diferencia de la citología vaginal y la prueba del VPH en el ginecólogo, esta prueba también es adecuada para los hombres. Si los virus del VPH han desencadenado un tumor en la zona de la garganta y la boca, puede descubrirse por casualidad durante una revisión dental periódica o un examen otorrinolaringológico. A menudo, los tumores de garganta sólo se manifiestan en una fase avanzada.
Opciones de Tratamiento
Ser diagnosticada de VPH positivo no significa que tenga cáncer de cuello de útero ni ningún otro tipo de cáncer. El VPH todavía no se puede curar con medicamentos; sin embargo, en el 90% de los casos, el tratamiento no es necesario porque la infección desaparece por sí sola. En el caso de infecciones persistentes, hay que tener en cuenta los síntomas y tratarlos.
Como ya se ha comentado, los tipos de bajo riesgo pueden desarrollar verrugas genitales y, en raras ocasiones, también verrugas genitales orales. Un diagnóstico visual realizado por un ginecólogo, urólogo o dermatólogo suele ser suficiente para diagnosticar las verrugas genitales. A continuación, su médico le sugerirá un tratamiento adecuado. Por ejemplo, existen soluciones, cremas, pomadas o supositorios que puede utilizar en casa durante varias semanas.
Alternativamente, los médicos pueden extirpar las verrugas de. Esto puede hacerse con una cuchara fina, unas tijeras quirúrgicas o un láser, o bien mediante la aplicación de hielo o la cauterización. Dado que los tipos de alto riesgo pueden desencadenar cambios celulares que pueden derivar en cáncer si no se tratan, las revisiones periódicas son la mejor protección. Si se forman células precancerosas, suelen poder extirparse fácilmente.
Durante los exámenes de detección del cáncer de cuello uterino, cada año se diagnostican lesiones precancerosas a unas 56.000 mujeres en Alemania, que deben ser extirpadas quirúrgicamente. Este procedimiento se denomina conización. Se corta un trozo de tejido en forma de cono del cuello uterino. El virus del VPH es la causa más frecuente de cáncer oral en los jóvenes.
Si quieres deshacerte del VPH más rápido con remedios naturales, deberías añadir setas shiitake a tu dieta. Contienen un complejo de ingredientes activos llamado Compuesto Correlacionado de Hexosa Activa (AHCC), que supuestamente combate los virus del papiloma humano e incluso reduce el cáncer de cuello de útero. Estudios realizados en EE.UU. y Corea han llegado a esta conclusión. El principio activo refuerza el sistema inmunitario y estimula la regeneración de las células asesinas naturales, de modo que el organismo puede defenderse mejor contra la infección vírica.
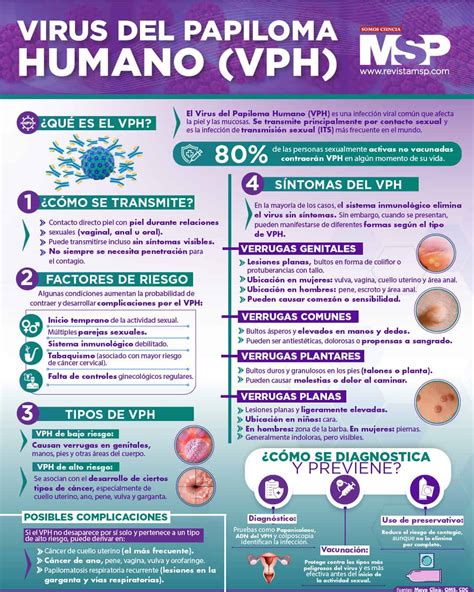
Vacunación y Prevención del VPH
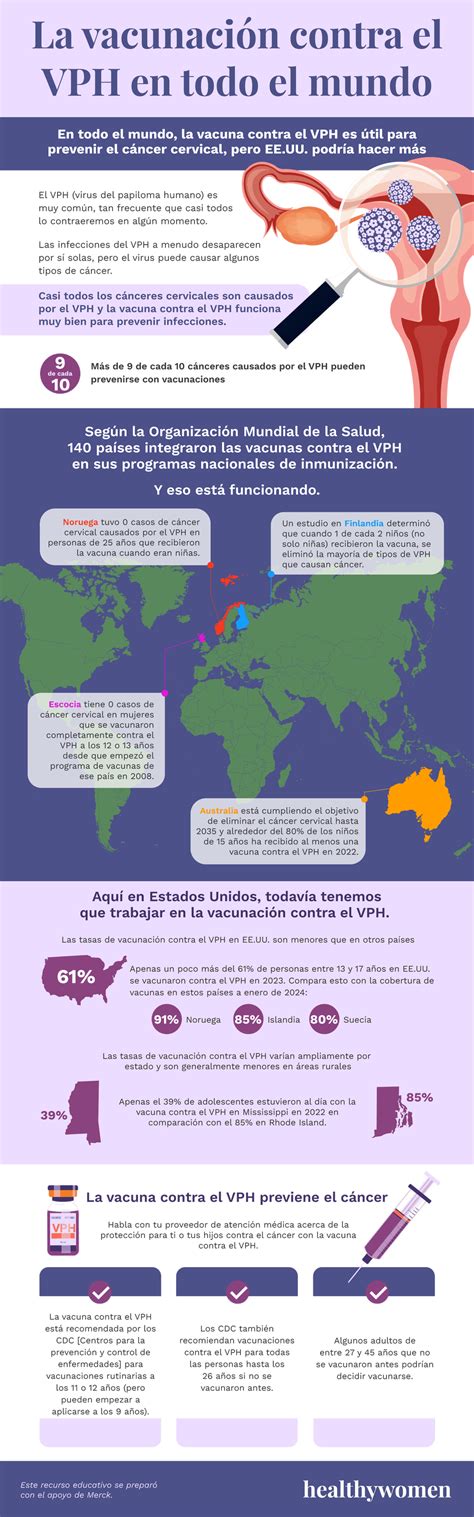
Se considera que la norma de oro para prevenir las infecciones por VPH (y reducir así los tumores malignos causados por el VPH) es la vacunación en combinación con controles periódicos para la detección precoz en el ginecólogo. Según el Instituto Robert Koch, la vacunación contra el VPH tiene un efecto protector del 94% contra las fases precancerosas del cáncer de cuello uterino y del 76% contra las fases precancerosas del cáncer anal. Lo ideal es vacunarse antes del primer contacto sexual.
Por ello, el Comité Permanente de Vacunación (STIKO) recomienda la vacunación contra el VPH a los niños (tanto a las niñas como a los niños) de entre 9 y 14 años. Las vacunas olvidadas se pueden recuperar hasta los 17 años. Los seguros de enfermedad obligatorios cubren los costes para estos grupos de edad. Actualmente hay dos vacunas disponibles en Alemania: Cervarix® protege contra los tipos de alto riesgo VPH 16 y VPH 18, responsables del 70% de los casos de cáncer de cuello uterino.
Para los niños de 9 a 14 años, el calendario de vacunación prevé dos dosis con un intervalo mínimo de cinco meses. Dependiendo del estilo de vida individual, la vacunación también puede ser útil para hombres y mujeres mayores de 17 años. Los expertos recomiendan que las mujeres que ya hayan desarrollado cambios celulares se vacunen también contra el VPH antes o después de la conización, porque hay indicios de que la vacunación también protege contra la reaparición de lesiones precancerosas.
Sin embargo, no todos los seguros de enfermedad cubren los gastos correspondientes, ya que hasta ahora no existe ninguna recomendación oficial de la STIKO. Según el Instituto Robert Koch, no se conocen efectos secundarios graves de las vacunas contra el VPH que tengan un impacto negativo duradero en la salud. A menudo se producen efectos secundarios temporales, como dolores de cabeza, mareos y fatiga, inmediatamente después de la vacunación, a veces de forma grave.
VPH a pesar de la vacunación? Las vacunas sólo protegen contra los tipos de VPH mencionados. Dado que hay más de 200 tipos de VPH en total, es muy posible que las personas se infecten con el VPH a pesar de la vacunación. Aunque los preservativos protegen contra otras enfermedades de transmisión sexual, como el VIH, no proporcionan protección suficiente contra el VPH. Esto se debe a que el virus del papiloma humano se transmite por contacto directo entre la piel y la mucosa, y no a través de fluidos corporales como el semen o la saliva.
Un sistema inmunitario que funcione correctamente suele hacer frente a los virus del VPH e incluso puede impedir que éstos penetren en el organismo; ya existen numerosos estudios al respecto. Se dice que el ácido fólico -también conocido como vitamina B9- protege contra la infección por el VPH y aumenta la probabilidad de que desaparezcan las alteraciones celulares relacionadas con el VPH. En otro estudio, los científicos descubrieron que las mujeres que comían tomates con frecuencia tenían un menor riesgo de cáncer de cuello de útero que las mujeres que evitaban el consumo de tomates. Un estudio coreano descubrió que la carencia de vitamina C aumenta la incidencia del VPH precanceroso.
Papiloma en la Úvula: Un Caso Clínico
Los papilomas son lesiones benignas provocadas por el virus del papiloma humano (VPH), del que existen más de 150 tipos. Estos virus infectan las células epiteliales escamosas tanto de la piel como de las mucosas. Son infecciones que suelen pasar desapercibidas y solo una pequeña proporción resulta en lesiones tanto benignas como precancerosas o cáncer. Es fundamental el papel del médico de familia en el diagnóstico del papiloma de la mucosa oral.
El examen oral convencional que realiza el médico de familia con frecuencia es la base para su diagnóstico. Es fundamental la derivación temprana para su diagnóstico precoz y tratamiento si procede.
Presentamos el caso de un varón de 33 años con antecedentes personales de ansiedad, por lo que sigue tratamiento con escitalopram 10 mg y alprazolam 0,5 mg. Exfumador desde hace 6 meses. Acude a urgencias de Atención Primaria refiriendo "asfixia", sensación de falta de aire y de cuerpo extraño faríngeo. A la exploración presenta buen murmullo vesicular sin ruidos sobreañadidos, saturación de oxígeno 98 %.
A la inspección de la faringe presenta una úvula con prolongación filiforme y en su base una lesión papilomatosa engrosada (Figura 1). Se tranquiliza al paciente y se le explica la patología. Se aconseja valoración por su médico de familia, quien deriva al otorrinolaringólogo (ORL). Se le realizó cribado de otras patologías de transmisión sexual con resultados negativos para infección por sífilis, virus de inmunodeficiencia humana, herpes y hepatitis.
El ORL le diagnostica de poliposis senonasal izquierda con remodelación ósea, desviación del tabique nasal, ensanchamiento del infundíbulo del seno maxilar y úvula con formación papilomatosa en su base y engrosamiento de la misma. Se interviene y desde Anatomía Patológica informan de un papiloma invertido en el seno nasal y la lesión en úvula como papiloma escamoso. Actualmente el paciente ha mejorado notablemente tanto por la sintomatología nasal a la que no hizo referencia hasta llegar al ORL como por la sensación de cuerpo extraño.
En este caso en particular sería interesante poner en conocimiento que el paciente no mantiene buena relación con su médico de familia porque en su opinión no le trata bien su clínica ansioso-depresiva. El paciente suele acudir a consulta cuando su médico esta saliente de guardia o de vacaciones; de hecho el tratamiento antidepresivo y ansiolítico no fue instaurado por su médico, haciendo complicado el seguimiento de su patología.
El paciente no comentó nada sobre la congestión que le provocaba la poliposis nasal por el mismo motivo. La relación que tiene con su médico de familia también ayuda a explicar por qué acude a urgencias por una consulta que realmente no es aguda. Tampoco podemos descartar que sus síntomas hayan pasado desapercibidos por los facultativos relacionándolos con la ansiedad.
Consideraciones Finales
El papiloma es la lesión epitelial más frecuente en la mucosa oral. La ratio por sexo es de 1,5 hombres por cada mujer afectada y una edad media de 33 años. Con más frecuencia crecen a nivel del paladar, la lengua, el labio superior y la mucosa oral en orden descendente y suelen pasar desapercibidos.
La clínica depende de la localización: los papilomas en la úvula pueden cursar desde asintomáticos a provocar irritación faríngea, vómitos, dolor, disfagia... Es provocado por el virus del papiloma humano (VPH). En los últimos años se ha observado un aumento en la incidencia de papilomas debido al aumento de enfermedades infectocontagiosas, las relaciones sexuales sin métodos de barrera, el aumento de la promiscuidad y los cambios de hábitos sexuales (aumento de la práctica del sexo orogenital).
El 75 % de la población sexualmente activa puede adquirir la infección durante la vida. Otra forma de contagio oral se presenta a consecuencia de la esterilización inadecuada de instrumental médico-quirúrgico durante la exploración endoscópica y oral. El VPH pertenece a un grupo de virus de ADN de doble cadena helicoidal protegido por la cápside, que contiene proteínas de superficie facilitando la fijación del virus a células susceptibles, lo que induce la formación de lesiones hiperplásicas, papilomatosas y verrugosas en piel y mucosas, incluyendo el tracto anogenital, la uretra, la piel, la mucosa traqueobronquial, la cavidad nasal, los senos paranasales, la cavidad bucal, el esófago y la conjuntiva.
A nivel oral crecen con más frecuencia en el paladar, la lengua, el labio superior y la mucosa oral en orden descendente y suelen pasar desapercibidas. Suelen ser masas de no más de 0,5 cm de tamaño (aunque se han descrito de hasta 3 cm), blancas o moradas (según la queratinización de la mucosa), sésiles o pedunculadas, únicas o múltiples, rugosas de bordes pronunciados e irregulares.
El aspecto clínico del papiloma escamoso es similar al del carcinoma exofítico, el carcinoma verrugoso y el condiloma acuminado, de ahí la importancia de su reconocimiento y derivación temprana. El 10 % de los cánceres de la cavidad oral son producidos por el VPH.