Las verrugas en niños son lesiones de la piel ocasionadas por el virus del papiloma humano (VPH). Existen numerosos tipos de VPH, dando origen a distintos tipos de verrugas, todas igual de contagiosas. Las verrugas en niños se manifiestan como pequeños crecimientos de la piel.
Tipos de Verrugas en Niños
Si bien estas verrugas pueden aparecer a cualquier edad, los niños se ven afectados con especial frecuencia, posiblemente debido a que su sistema inmunitario, todavía en desarrollo, está menos preparado para hacer frente a infecciones, entre ellas las del VPH. Entre las verrugas más frecuentes en niños encontramos:
- Verrugas Comunes: Este tipo de verrugas en niños se encuentran en los dedos de las manos, alrededor de las uñas y en el dorso de las manos. Son nódulos cutáneos que pueden aparecer en cualquier parte del cuerpo, con una mayor incidencia en manos y pies. Las que aparecen en los dedos, cerca del borde de la uña se conocen como verrugas periungueales. Las verrugas comunes presentan un tamaño variable, las más pequeñas tienen las dimensiones de una cabeza de alfiler y las más grandes llegan a tener el volumen de un guisante. La superficie es lisa al inicio, pero se vuelve fisurada y córnea a medida que la verruga crece. También se produce un cambio de color a una tonalidad amarilla. Si bien pueden aparecer de forma aislada, se observan más a menudo en grupos. Generalmente no causan dolor por presión ni picor. Las verrugas comunes suelen estar causadas por los tipos 1, 2, 4 y 7 del VPH.
- Verrugas Filiformes: Son una forma especial de las verrugas comunes, con un tallo largo en forma de hilo. Aparecen generalmente en la cara (párpados, nariz, labios) y cuello. De vez en cuando pican y suponen en ocasiones un problema estético para las personas afectadas.
- Verrugas Plantares: Son las verrugas comunes que se encuentran en la planta, crecen rápidamente y pueden ser molestas y dolorosas. A diferencia de las verrugas comunes, las verrugas plantares suelen crecer hacia adentro. Al estar situadas en la parte inferior del pie, el peso del cuerpo las empuja hacia el interior de la piel. Pueden llegar a ser dolorosas y molestar al pisar. Los tipos de VPH 1, 2 y 4 son los principales causantes de las verrugas plantares.
- Verrugas Planas: Estas verrugas aparecen en la cara, aunque se puede presentar en cualquier parte del cuerpo. Es muy común en las barbas de los hombres y en las piernas de las mujeres. Son lesiones amarillentas, ligeramente elevadas, de 2 a 4 milímetros de diámetro. Suelen aparecer en la cara y en el dorso de las manos, aunque pueden aparecer también en otras partes del cuerpo. Son blandas y suaves al tacto. Pueden picar y sobre todo los niños suelen rascarse las verrugas planas. Al hacer así pueden inducir que surjan nuevas verrugas planas a lo largo de la marca del rasguño porque los virus se propagan con las uñas. Las verrugas planas suelen estar causadas por el VPH tipo 3.
- Verrugas Genitales: Son las verrugas que aparecen en los genitales y alrededor. Son de color piel y pueden ser ásperas o lisas.
Condilomas o Verrugas Genitales
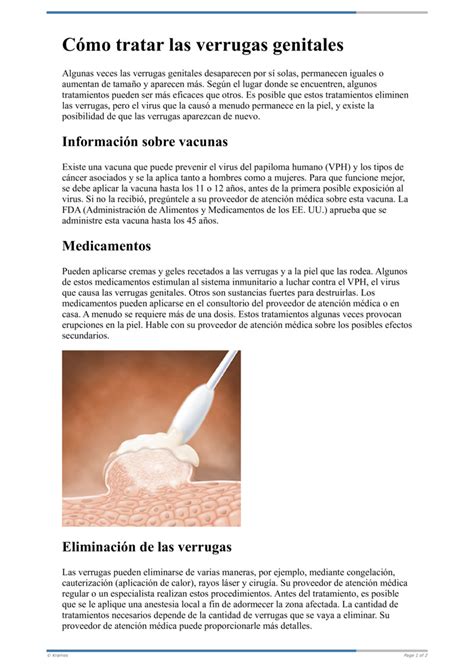
Los condilomas, también conocidos como verrugas genitales o condilomas acuminados, son lesiones benignas causadas por la infección del virus del papiloma humano (VPH). Actualmente, se considera una de las infecciones de transmisión sexual más frecuente. Los tipos de VPH causantes de estas lesiones se denominan de “bajo riesgo oncogénico”, es decir que no están relacionados con el cáncer. Sin embargo, hasta un tercio de las pacientes con condilomas tienen una co-infección por otros tipos de VPH de “alto riesgo oncogénico”.
La forma de presentación de los condilomas es muy variable. Frecuentemente, se observan verrugas o lesiones sobreelevadas de distinto tamaño (desde pocos milímetros a varios centímetros) con la superficie rugosa, adoptando una forma que recuerda a una coliflor o a una cresta de gallo. El número de lesiones también es muy variable, desde pocos elementos (son raras las lesiones únicas) a múltiples lesiones. Dichas lesiones habitualmente afectan a la vulva (labios mayores, menores, clítoris, introito), pero también pueden observarse en la zona perianal o anal, así como en la vagina y cuello del útero. Existen muchas lesiones en el área genital que pueden manifestarse de forma similar a los condilomas.
Transmisión del VPH
La infección por el VPH se transmite mediante el contacto directo con la piel o las mucosas. No todas las infecciones VPH presentan lesiones visibles (infección subclínica). La aparición de condilomas no se produce inmediatamente después del contacto con el VPH. La principal vía de transmisión es el coito vaginal o anal. Otras vías menos frecuentes son el contacto digital-genital y oral-genital.
Prevención del VPH y los Condilomas
El preservativo como método anticonceptivo de barrera es el más recomendable para prevenir la transmisión del VPH y los condilomas. Sin ninguna duda, el mejor método de prevención de la infección es la administración de vacunas frente al VPH. Concretamente, las vacunas que contienen los tipos de VPH 6 y 11. Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
En Cataluña, la vacuna contra el VPH se aplica de forma sistemática a todas las niñas de entre 11 y 12 años, antes de que inicien sus relaciones sexuales. Si tienes hijas, probablemente ya estarás informada. Actualmente, y además de la vacuna, para reforzar la protección frente al VPH debemos evitar prácticas sexuales de riesgo y seguir el cribado del cáncer de cérvix; es decir realizarse la citología y en mayores de 30 años, el test del HPV. Estas pruebas permiten detectar alteraciones celulares que pueden ser indicativas de la presencia del VPH o de lesiones, y por lo tanto, hacer un diagnóstico precoz y solucionar el problema.
Los Centros para el Control y la Prevención de Enfermedades (CDC) recomiendan la vacuna contra el VPH para niñas y niños de 11 y 12 años de edad, aunque puede aplicarse a partir de los 9 años. Esta protege contra los VPH más peligrosos (16 y 18) y algunos más, pero no todos. El uso del preservativo en todas las prácticas sexuales (orales, genitales, o anales) reduce también las probabilidades de contraer el VPH.
El rol del VPH en jóvenes: Cómo prevenir contagio y consecuencias
Síntomas y Diagnóstico
Los condilomas son lesiones generalmente asintomáticas. Con relativa frecuencia el mayor impacto de esta enfermedad en las pacientes y en sus parejas radica en las implicaciones sexuales y los aspectos psicológicos derivados de su naturaleza (ansiedad, vergüenza, preocupación por la transmisión…etc).
El diagnóstico de los condilomas se realiza habitualmente mediante la exploración física. En todas las pacientes con condilomas en genitales externos debe realizarse una evaluación completa de todo el tracto anogenital (vagina, cuello de útero, periné y región anal). El objetivo es descartar la existencia de condilomas en otras localizaciones del área genital así como de lesiones premalignas asociadas a la co-infección por otros virus de alto riesgo.
Tratamientos Disponibles
Existen múltiples tratamientos para los condilomas acuminados.
- Autoaplicación de sustancias tópicas: La autoaplicación de sustancias tópicas sobre las propias verrugas supone una ventaja y comodidad importantes para las pacientes.
- Fármacos citotóxicos: Se aplican selectivamente sobre los condilomas a los que destruyen por contacto directo.
- Fármacos inmunomoduladores: Se aplican sobre las verrugas y áreas afectadas y actúan estimulando al sistema inmunitario para eliminar el VPH y las lesiones derivadas. Los principales son el imiquimod y las sinecatequinas.
- Tratamientos Quirúrgicos y Destructivos: Estos tratamientos implican la extirpación o la destrucción de las lesiones con diferentes métodos. Pueden realizarse en la propia consulta o en el quirófano. Este tipo de tratamientos suele indicarse en condilomas de gran tamaño, muy extensos o que afectan múltiples áreas del tracto genital. El tratamiento de los condilomas difiere en las mujeres gestantes.
Es importante tener en cuenta que todos los tratamientos pueden tener algún efecto secundario. Los agentes citotóxicos o inmunomoduladores con frecuencia provocan reacciones locales como dolor, inflamación y enrojecimiento de la zona y, a veces, incluso erosiones o úlceras. Los tratamientos quirúrgicos y destructivos pueden causar molestias locales y/o secuelas en función de la extensión y localización de las lesiones. Estos efectos son mínimos en lesiones pequeñas especialmente si son tratadas con crioterapia o láser. Por el contrario, en caso de lesiones muy extensas o tratamientos múltiples existe un mayor riesgo de provocar defectos físicos y/o secuelas estéticas.
Curación y Recurrencia
La curación de los condilomas acuminados implica la desaparición de todas las lesiones. Incluso en estos casos, en el 20-30% de las pacientes, las lesiones reaparecen entre los 3-6 meses posteriores. La persistencia del VPH en la piel o mucosas de forma subclínica es con frecuencia la causa que explica la reaparición de nuevas lesiones tras el tratamiento. Tras el tratamiento y resolución de las lesiones se recomienda realizar visitas de control periódicas con el fin de diagnosticar la reaparición de las mismas.
El VPH y el Parto
El riesgo de transmisión del VPH durante el parto es extremadamente bajo.