Las verrugas genitales, también conocidas como condilomas acuminados, son una enfermedad de transmisión sexual (ETS) muy contagiosa causada por el Virus del Papiloma Humano (VPH). En este artículo, abordaremos en detalle qué son los condilomas, sus diferencias con las verrugas comunes, por qué aparecen, cómo prevenirlos y cómo tratarlos.
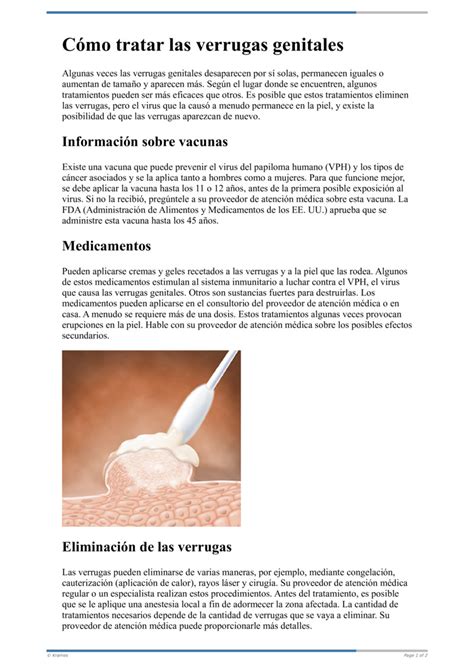
Verrugas genitales (Condiloma acuminado)
¿Qué son los condilomas o verrugas genitales?
Los condilomas son verrugas genitales y son de los tipos más comunes de infecciones de transmisión sexual. De hecho, debes tener claro que al menos la mitad de las personas sexualmente activas podrán infectarse con el virus a lo largo de sus vidas. Las verrugas genitales son causadas por algunas cepas del virus del papiloma humano (VPH). Son muy comunes porque, para que te hagas una idea, existen más de 40 cepas de VPH que influyen en la zona genital.
El virus que causa las verrugas genitales se llama el Virus del Papiloma Humano ( VPH ). Existen diversos tipos de VPH: los llamados de “bajo riesgo” son los que producen verrugas en distintas partes del cuerpo y los denominados de “alto riesgo” son los que pueden derivar en cáncer de cérvix, vulva o ano.
Causas de las verrugas genitales
La causa principal es el Virus del Papiloma Humano (VPH). Existe una gran variedad de diferentes tipos de VPH, de los cuales cerca de 40 afectan la piel y mucosas del tracto ano-genital del hombre y de la mujer. Los tipos de VPH se clasifican en dos grupos: tipos de VPH de alto riesgo (oncogénicos o relacionados con el cáncer) y tipos de VPH de bajo riesgo (no oncogénicos, sólo causan lesiones benignas).
La infección por virus VPH es muy común entre personas sexualmente activas. Sin embargo, no todas las personas portadoras de este virus tendrán verrugas genitales, de forma que 1 de cada 10 personas porta el VPH, pero sólo 1 de cada 100 desarrollará verrugas genitales.
Las verrugas genitales son altamente contagiosas, de forma que una persona que mantenga relaciones sexuales con otra que tenga verrugas genitales tiene un 70 por ciento de posibilidades de contagio. Se transmiten por contacto sexual por vía oral, genital o anal con alguien infectado. El contacto madre/bebé durante el el parto o lactancia así como el contacto sexual puede transmitir el virus. Por ejemplo, del pezón de la madre puede pasar a la boca del bebé. Para infectar la vagina y el cérvix es necesario que exista penetración de pene/dedo infectado. Las manos y el escroto también pueden transmitir la enfermedad.
La tasa de transmisión del HPV en las relaciones sexuales es muy alta -40% de media-. El contacto sexual homosexual también puede transmitir la enfermedad. Incluso siendo fiel y no recordando el primer contacto, puedes transmitir la enfermedad.
El lugar inicial de infección es la capa superficial del epitelio, dañada durante el acto sexual o por otras abrasiones dérmicas menores. Una vez que el HPV entra en la célula pueden ocurrir que sea una infección latente cuando el virus no se replica, es decir que el sistema inmune es capaz de controlar la replicación del HPV, no hay alteración celular por lo que el paciente está infectado, no enfermo, o puede ser que sea una infección productiva donde hay replicación viral. En este último caso, tras un plazo indeterminado, la respuesta inmune no puede controlar la replicaron del HPV, por lo que se producen cambios celulares que dan lugar la aparición de lesiones.
Desde el momento del contagio hasta la aparición de las verrugas pueden pasar entre 6 semanas y 6 meses. Puede contagiar cualquier persona portadora del virus, con o sin verrugas. Hay portadores del virus que nunca desarrollaran las verrugas.
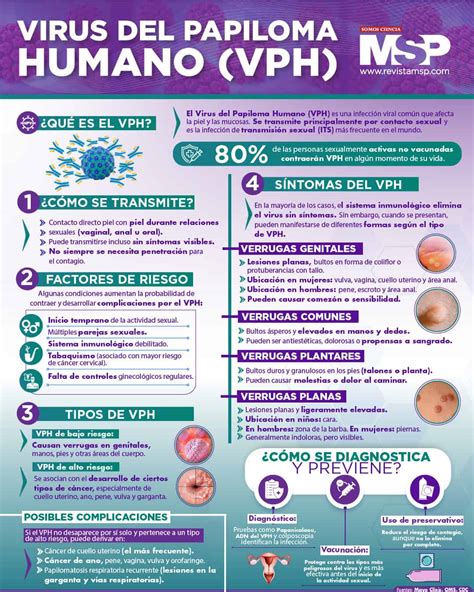
Síntomas de las verrugas genitales
Concretamente, tienen el aspecto de bultos carnosos que aparecen en la zona genital y anal. La apariencia puede variar mucho ya que pueden ser elevadas o planas, únicas o múltiples, pequeñas o grandes. Pueden agruparse en forma de "coliflor", ser rosas, blanquecinas o del color de la piel.
A menudo se presenta como varias verrugas juntas en forma de coliflor. La mayoría de las verrugas genitales son indoloras y no causan síntomas, aunque en ocasiones pueden causar1:
- Picazón, ardor o cierto dolor en la zona.
- Pequeñas protuberancias en el área genital.
- Sangrado en la mujer durante las relaciones sexuales.
Las verrugas genitales pueden no dar síntomas, o causar aumento de flujo vaginal, prurito genital o sangrado genital durante o después de mantener relaciones sexuales. Las verrugas genitales pueden desaparecer sin tratamiento.
Normalmente no causan molestia y se ponen de manifiesto en una exploración ginecológica rutinaria. Es importante acudir al médico para una exploración ginecológica si se detectan estas verrugas y así poder descartar otras enfermedades de transmisión sexual.
En las mujeres, las verrugas se presentan en las partes interior y exterior de la vagina, en el cuello de útero, en el periné o alrededor del ano. En los hombres, las verrugas genitales son menos comunes - en cabeza del pene, en ano,…-.
La forma de las lesiones genitales depende del grado de queratinización del tejido infectado, del tipo de HPV y del grado de humedad y maceración del tejido. En caso de duda se deben biopsiar las verrugas. El serotipado de las verrugas genitales no está indicado pero en las cervicales es útil.
¿Verruga común o genital?
A veces nos puede surgir la duda: ¿Se trata de una verruga común o genital? Tenemos que saber que las verrugas comunes son pequeños bultos que salen en la piel y se presentan con diminutos puntos de color negro, que en realidad son vasos sanguíneos con sangre coagulada y que suelen tratarse con apósitos2.Los condilomas, por contra, suelen asociarse a la forma que presentan en el momento en que aparecen, similar a una coliflor. Aparecerán en una zona u otra dependiendo del género: en el pene o el escroto en el hombre y en la vulva, la vagina o el cuello uterino, en el caso de la mujer2.
Factores de Riesgo
Dado que la aparición de verrugas está asociada directamente con la presencia del virus, uno de los factores que más predisponen es el número de parejas sexuales, ya que ha mayor número de estas más posibilidades de contraer la infección.
También son factores de riesgo el inicio temprano de las relaciones sexuales, así como todos aquellos elementos que deprimen el sistema inmunitario: tabaquismo, malnutrición, patología inmunológica o fármacos inmunosupresores.
Diagnóstico de las verrugas genitales
Normalmente, una inspección visual basta para el diagnóstico pero a veces es preciso hacer una pequeña biopsia para la confirmación definitiva.
El análisis de las muestras de células cervicales o de cuello uterino es una forma efectiva de identificar los tipos de VPH de alto riesgo que pudieran estar presentes. Existe una prueba para VPH que se realiza en las mujeres que tienen un resultado ambiguo en la citología rutinaria. Consiste en la búsqueda en las células del cervix de ADN viral de 13 tipos de VPH de alto riesgo que están relacionados con la presencia de cáncer cervical. Por medio de esta prueba se puede detectar los VPH aun antes de que se haya producido cualquier cambio visible conclusivo en las células cervicales.
La citología cervical es la forma estándar para identificar cualquier cambio celular del cérvix. Se realiza generalmente como parte de un examen ginecológico. Ya que la prueba de VPH puede detectar los tipos de VPH de alto riesgo en las células del cérvix, es necesario decidir qué mujeres con alteraciones citológicas necesitan exámenes adicionales, tales como la colposcopia y biopsia de cualquier área anormal. (La colposcopia es un procedimiento en el que se usa un instrumento luminoso, de aumento, llamado colposcopio para examinar la vagina y el cérvix. La biopsia es la extracción de un pedazo pequeño de tejido para diagnosticarlo).
Tratamientos para las verrugas genitales
Láser CO2 como tratamiento para el VPH | Dr. Sergio Hernández
Existen diversos tratamientos tanto médicos como quirúrgicos. Además, los compañeros sexuales deben ser examinados y recibir tratamiento en caso de encontrar más verrugas genitales. Esto se hace para prevenir complicaciones y evitar propagar la afección a otros. Se debe utilizar preservativo hasta que haya finalizado el tratamiento y las verrugas hayan desaparecido.
El tratamiento médico consiste en la aplicación de una pomada que se aplica varias veces durante la semana. Las pacientes sexualmente activas que resultan infectadas por el VPH suelen “eliminar” el virus por si solas. El uso de preservativos disminuye el riesgo, aunque no del todo.
Sabemos ya qué es un condiloma y los mejores métodos para prevenirlos, pero no su tratamiento, ¿cómo podemos eliminar las verrugas genitales?Hay tres tratamientos principales para extirpar o destruir los condilomas3:
- Extirpación quirúrgica de las lesiones: en este caso sería dentro de un quirófano.
- Destrucción con métodos físicos: los métodos más utilizados en este caso son el láser de CO₂, la crioterapia (la destrucción por congelación) y la electrocoagulación (destrucción por calor o fulguración).
- Destrucción por agentes químicos: recomendado en tratamientos de condilomas de gran tamaño, el químico usado generalmente es el ácido tricloroacético.
Una vez extirpado, como siempre, recomendamos un seguimiento por parte de un profesional sanitario.
En cuanto al tratamiento con medicamentos para erradicar totalmente la infección del virus del papiloma en mujeres, no existe un tratamiento especifico. Para los condilomas o verrugas genitales existen fármacos o medicamentos aplicados localmente mediante pomadas, cremas, tinturas, etc. Deben ser indicadas o aplicadas por el ginecólogo/a y será este quien comprobará si estás curada.
Aunque actualmente no hay una cura médica para la infección por los virus del papiloma, las lesiones y verrugas causadas por estos virus se pueden tratar. Los métodos más usados son la criocirugía (congelamiento que destruye el tejido), la escisión electroquirúrgica y la cirugía convencional. Tratamientos similares pueden usarse para las verrugas genitales externas.
Existen varios tipos de tratamientos: los tratamientos anti-proliferativos (podofilino) y la exéresis de las lesiones o su destrucción (fríolocal, electro cauterio, exéresis con bisturí o ablación con láser); también hay tratamientos que modulan la inmunidad (Imiquimod Aldara). También se pueden utilizar interferones o cidofovir.
Los interferones están compuestos por proteínas con actividad antiviral indirecta e inmuno-estimuladora. Ciertos análogos sintéticos pueden administrarse inyectándose dentro de la verruga. El cidofovir inhibe selectivamente a las células que contienen genoma del HPV desde un mecanismo antiviral complejo.
Todos los tratamientos médicos inducen cambios locales como dolor, irritación, un enrojecimiento, la inflamación y ulceración. En general estos efectos secundarios se controlan mejor con paracetamol. Una aplicación excesiva o demasiado frecuente en del producto también puede ser responsable de los efectos secundarios.
Con la excepción de Imiquimod (Aldara) no existe evidencia de que los tratamientos médicos y quirúrgicos lleven a resultados diferentes en términos de eliminación de las lesiones y de recidivas.
El tratamiento más efectivo es la vaporización con láser de CO2. Es un tratamiento rápido y sencillo.
Prevención de las verrugas genitales
El comportamiento sexual con precaución es la mejor vía para reducir el riesgo de contraer el VPH y padecer tanto la aparición de estas verrugas como otras complicaciones mayores, por ejemplo, el cáncer de cuello uterino. Para evitar un contagio se recomienda el uso de preservativo en todas las relaciones sexuales, aunque hay que destacar que si las verrugas se encuentran en la piel cercana puede contagiarse igualmente.
Sobre el papel, el preservativo es el método anticonceptivo más eficaz para prevenir la transmisión del VPH y, en consecuencia, los condilomas. Sin embargo, su utilización no ofrece protección total, ya que este no alcanza a cubrir toda el área genital que puede entrar en contacto durante una relación sexual3. Por esta razón, la mejor protección contra el VPH es la administración de una vacuna frente al virus en cuestión3. Como cualquier vacuna, es preventiva, con lo que siempre tendrá una mayor eficacia en mujeres que nunca antes hayan contactado con el virus. En cualquier caso, si te administran la vacuna contra el VPH debes estar tranquila, ya que la protección que ofrece ronda el 90% en mujeres de hasta 45 años3. En cualquier caso, ante cualquier duda o consulta, acude a tu médico especialista.
El preservativo es la mejor forma de prevenir lasenfermedades de transmisión sexual, incluida la infección por HPV. Sin embargo, hay que saber que el preservativo no protege del todo ya que las áreas infectadas pueden no estar cubiertas por él.
La abstinencia sexual es la única forma de prevenir la transmisión del HPV.
Hay que destacar en la prevención la importancia del uso del preservativo, así como la vacuna nonavalente que ayuda a proteger el cuerpo contra la infección de nueve tipos diferentes del virus del papiloma humano. Ambos han demostrado una alta eficacia preventiva primaria sobre las verrugas genitales. Es muy importante que se sigan fomentando desde las instituciones campañas de concienciación entre los jóvenes.
La vacuna contra el VPH
Sin duda, la vacuna contra el VPH disponible es una buena forma de prevenir la aparición de estos problemas, aunque es importante saber que no tratan las verrugas genitales, solo previenen su infección.
La vacuna protege contra algunos tipos de virus del papiloma humano que pueden producir cáncer del cuello uterino, verrugas genitales y alteraciones precancerosas del cuello uterino. Así, protege contra los tipos 6, 11, 16 y 18 del VPH y podría generar inmunidad cruzada contra otros serotipos oncogénicos. Si ya se contrajo la infección antes de ponerse la vacuna, ésta no protegerá del virus. No tiene efecto curativo, sólo preventivo.
Es difícil de decir… No: porque la vacunano cura ni previene los condilomas ya existentes.
Verrugas genitales durante el embarazo
Si estás embarazada y sufres de condiloma, tranquila: la presencia del VPH en tu área genital no afectará directamente al embarazo4 y tampoco generará complicaciones, como un parto prematuro, ni causará malformaciones.
No obstante, notarás que las verrugas genitales crecen más rápido durante el embarazo, y esto es debido al flujo vaginal4. De todos modos, como los condilomas no causan complicaciones durante el embarazo, en ocasiones el médico puede optar incluso por no tratarlos durante ese periodo de tiempo5. Sin embargo, como te decimos siempre, mantente bajo la supervisión de tu médico.
El tratamiento de los condilomas durante la gestación es posible pero no siempre eficaz. El imiquimod (Aldara) en crema no está contraindicado; también se pueden electrocoagular, quemar con láser o con frío. El peligro en el parto es que pueda llevar a una condilomatosis juvenil laríngea (el niño desarrolla condilomas en su laringe por contacto con la vagina materna durante el parto).
Infección persistente y recurrencia
La infección por HPV no suele generar síntomas - por efecto de nuestras defensas- pero puede persistir toda la vida.
Cualquier condición que reduzca las defensas: tratamientos inmunosupresores, HIV no tratados, traumatismos, infecciones graves, cirugías, tabaco, stress emocional. Cuando las defensas se recuperan los síntomas suelen desaparecer.
No es posible medir la inmunidad contra el HPV ni predecir las recidivas. En muchos casos elvirus desaparece eliminado por el sistema inmunitario de los pacientes, pero esto no se puede asegurar con total seguridad nipredecir. Si aparecen nuevos condilomas no podemos saber si son recidivas o nuevas infecciones.
El tiempo de latencia - entre la transmisión y la aparición de verrugas- es de 3 meses de media y el 75% de las personas con condilomas de reciente aparición transmiten el virus a sus parejas sexuales.
La tasa de transmisión es muchomayor cuando todavía existen condilomas que cuando han desaparecidopor lo que se recomienda el uso sistemático de preservativos siexisten lesiones.
El 85% de las personas elimina completamente el virus con el tiempo y sólo el 15% persisten como HPV positivas. Si los 2 miembros de la pareja estáninfectados al mismo tiempo se recomienda evitar relaciones sexuales sin preservativo hasta que haya finalizado el tratamiento. Estos 2 serotipos están presentes enel 90% de los condilomas.
Impacto psicológico
Desde el punto de vista psicológico, al tratarse de una enfermedad de transmisión sexual (ETS) que genera cambios estéticos, aparecen sentimientos de culpabilidad y ansiedad. El apoyo de la pareja es clave ya que la vida sexual a veces sufre cambios, con disminución de la libido, de la iniciativa sexual, del placer y la espontaneidad debido a la preocupación por transmitir la enfermedad o el miedo a llegar a tener una lesión de envergadura.
Tabla resumen de tipos de VPH y riesgo asociado
| Tipo de VPH | Riesgo | Asociación |
|---|---|---|
| 6, 11 | Bajo | Verrugas genitales (condilomas acuminados) |
| 16, 18 | Alto | Cáncer de cuello uterino (70% de los casos) |
| 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 69 | Alto | Otros cánceres (ano, vulva, vagina, orofaringe) |
tags: #verrugas #genitales #por #cambios #hormonales