¿Te has mirado al espejo y has notado pequeñas manchas blancas en tu piel? Tranquilo, no estás solo. Muchas personas descubren estas marcas y se preguntan si están relacionadas con una deficiencia vitamínica. En este artículo te explicamos qué vitamina puede faltar cuando salen manchas blancas en la piel, y qué otras causas pueden estar detrás.
Las manchas blancas en la piel suelen preocupar por su apariencia visible, pero en muchos casos no indican nada grave. La mayoría de las veces, son fáciles de tratar si se detectan a tiempo. Cuando el cuerpo no recibe suficientes micronutrientes, lo manifiesta en la piel.

Vitíligo en la mano. Fuente: Wikipedia
¿Qué es el Vitíligo y cómo empieza?
El vitíligo es una enfermedad de la piel caracterizada por la pérdida de pigmentación en ciertas áreas del cuerpo, lo que provoca la aparición de manchas blancas. Aunque esta afección no es dolorosa ni contagiosa, puede tener un impacto significativo en la calidad de vida de quienes la padecen debido a sus implicaciones estéticas y psicológicas.
El vitíligo es un trastorno autoinmunitario que afecta a los melanocitos, las células responsables de producir melanina, el pigmento que da color a la piel, el cabello y los ojos. Cuando estas células dejan de funcionar o mueren, aparecen manchas blancas en la piel, que pueden variar en tamaño y ubicación.
¿Cómo empieza el vitíligo?
El inicio del vitíligo es impredecible, pero en general se presenta con pequeñas manchas blancas que gradualmente se expanden. Estas suelen aparecer en áreas expuestas al sol como:
- Manos y pies.
- Cara, especialmente alrededor de la boca y los ojos.
- Axilas, ingles y zonas de pliegues.
- Cuero cabelludo, lo que puede ocasionar mechones de cabello blanco.
Aunque no es una patología dolorosa, el vitíligo puede generar incomodidad emocional y estrés, lo que a veces agrava el cuadro clínico.
Causas del Vitíligo: Factores que Contribuyen a su Aparición
El vitíligo es una enfermedad compleja y multifactorial, y aunque aún no se conocen las causas exactas, los investigadores han identificado varios factores que pueden contribuir a su desarrollo. Las principales causas son:
- Factores autoinmunes: El vitíligo es ampliamente considerado un trastorno autoinmunitario. En esta condición, el sistema inmunitario, que normalmente protege al cuerpo contra infecciones y enfermedades, comienza a atacar por error a los melanocitos, las células encargadas de producir melanina. El cuerpo genera anticuerpos que destruyen los melanocitos, lo que lleva a la aparición de manchas blancas. Personas con otros trastornos autoinmunes, como enfermedad tiroidea autoinmune, lupus, artritis reumatoide o diabetes tipo 1, tienen un mayor riesgo de desarrollar vitíligo. Se están estudiando los mecanismos inmunológicos que desencadenan este ataque, con el objetivo de desarrollar tratamientos dirigidos.
- Factores genéticos: El componente genético desempeña un papel importante en el desarrollo del vitíligo. Se estima que entre el 20 % y el 30 % de las personas con vitíligo tienen antecedentes familiares de la enfermedad. Algunos estudios han identificado genes específicos, como el NLRP1 y el PTPN22, que están relacionados con la respuesta autoinmune y la susceptibilidad al vitíligo. Aunque tener antecedentes familiares aumenta el riesgo, no garantiza que una persona desarrolle la enfermedad, ya que otros factores ambientales también intervienen.
- Estrés oxidativo: El estrés oxidativo ocurre cuando hay un desequilibrio entre los radicales libres y los antioxidantes en el cuerpo. Los melanocitos son particularmente vulnerables al daño causado por el estrés oxidativo. Cuando los niveles de radicales libres son demasiado altos, estas células pueden dañarse o morir, desencadenando la pérdida de pigmentación. La exposición a contaminantes, una dieta pobre en antioxidantes y ciertas infecciones pueden aumentar el estrés oxidativo. Los antioxidantes, como la vitamina C y E, se están estudiando como tratamientos complementarios para reducir este efecto.
- Estrés emocional y factores psicológicos: El estrés emocional o psicológico severo puede actuar como un desencadenante del vitíligo o agravar su progresión. El estrés crónico puede alterar el sistema inmunitario, aumentando la inflamación y la actividad autoinmunitaria en el cuerpo. Eventos como la pérdida de un ser querido, problemas laborales o personales intensos están relacionados con la aparición de brotes de vitíligo en algunas personas. Practicar técnicas de relajación, como yoga o meditación, puede ser útil para minimizar el impacto del estrés en la enfermedad.
- Factores ambientales y exposición a sustancias tóxicas: Ciertos factores ambientales pueden contribuir al desarrollo del vitíligo, especialmente en personas genéticamente predispuestas. La exposición a químicos industriales, como fenoles y catecoles, puede dañar los melanocitos. Estas sustancias se encuentran en productos como tintes, pegamentos y detergentes. Las quemaduras solares graves pueden dañar los melanocitos, desencadenando la aparición de manchas blancas. Es fundamental evitar la exposición prolongada al sol sin protección y minimizar el contacto con productos químicos irritantes.
- Infecciones o daño en la piel: Las infecciones, especialmente aquellas que afectan la piel, pueden actuar como desencadenantes del vitíligo en personas susceptibles. Este fenómeno ocurre cuando una lesión o trauma en la piel, como un corte, raspón o infección, provoca la aparición de manchas de vitíligo en esa área específica. Algunas infecciones virales pueden alterar la función inmunitaria y contribuir al daño de los melanocitos.
- Desequilibrios hormonales: Aunque no es una causa directa, los cambios hormonales pueden influir en la aparición y progresión del vitíligo. Etapas como la pubertad, el embarazo o la menopausia pueden desencadenar brotes de vitíligo en personas predispuestas. Los desequilibrios hormonales también pueden agravar el estrés oxidativo o interactuar con el sistema inmunitario.
- Factores dietéticos y nutricionales: La dieta también puede desempeñar un papel indirecto en el desarrollo del vitíligo. La falta de ciertos nutrientes, como la vitamina D, la vitamina B12, el ácido fólico y el zinc, puede afectar la salud de la piel y la función inmunitaria. Una dieta rica en alimentos procesados y baja en antioxidantes puede aumentar el estrés oxidativo en el cuerpo. Consumir alimentos ricos en antioxidantes, como frutas, verduras y grasas saludables, puede ser beneficioso como parte de un enfoque integral para manejar el vitíligo.
El vitíligo es una enfermedad compleja que resulta de la interacción entre factores genéticos, autoinmunes, ambientales y psicológicos. Aunque no se puede prevenir en todos los casos, comprender las causas y los desencadenantes puede ayudar a las personas a manejar la enfermedad de manera más efectiva. Si notas cambios en tu piel o tienes antecedentes familiares de vitíligo, es importante consultar a un dermatólogo para obtener un diagnóstico temprano y explorar las opciones de tratamiento.
¿Tiene tratamiento el vitíligo?
Aunque el vitíligo no tiene cura definitiva, existen tratamientos que pueden ayudar a detener su progresión y, en algunos casos, restaurar la pigmentación de la piel. La elección del tratamiento dependerá de la extensión de las manchas, la rapidez con la que progresan y las preferencias del paciente.
¿Qué tratamiento es bueno para el vitíligo?
A continuación, revisamos los tratamientos más utilizados y efectivos:
- Fototerapia: La fototerapia con rayos UVB de banda estrecha es uno de los tratamientos más efectivos para el vitíligo. Este enfoque utiliza luz ultravioleta para estimular los melanocitos residuales y la repigmentación de la piel. Suele requerir varias sesiones semanales durante meses y es más eficaz en manchas nuevas y en áreas pequeñas.
- Corticoides tópicos: Los corticoides tópicos son medicamentos antiinflamatorios que pueden detener el progreso de la enfermedad y, en algunos casos, repigmentar áreas afectadas. Son más efectivos en fases iniciales, aunque no se recomiendan para uso prolongado debido a sus efectos secundarios, como el adelgazamiento de la piel.
- Inhibidores de la calcineurina: Medicamentos como el tacrolimus y el pimecrolimus se utilizan para tratar manchas pequeñas en áreas sensibles como el rostro. Tienen menos efectos secundarios que los corticoides.
- Trasplante de melanocitos: En algunos casos, se pueden realizar microinjertos de melanocitos en las zonas afectadas. Este procedimiento quirúrgico es costoso y solo se recomienda en casos específicos.
Condiciones como la pitiriasis alba, infecciones fúngicas y leucodermia química también pueden causar despigmentación. Por ello, es fundamental consultar a un dermatólogo para obtener un diagnóstico preciso.
Aunque el vitíligo no tiene una cura definitiva, existen tratamientos efectivos que pueden ayudar a mejorar la apariencia de la piel y la calidad de vida de quienes lo padecen. Desde terapias médicas avanzadas hasta cuidados diarios, cada paciente puede encontrar un enfoque adecuado para su caso.
Si te preguntas qué tratamiento es bueno para el vitíligo o estás considerando opciones, consulta siempre con un dermatólogo.
Importancia de la vitamina D en la piel | Tu Salud Guía
La Vitamina D y su relación con el Vitíligo
La vitamina D es controvertida casi desde su bautismo. Esta vitamina es necesaria para absorber el calcio y el fósforo, dos elementos fundamentales para asegurar la buena salud de huesos y dientes. La falta de vitamina D está asociada a un mayor número de infecciones del tracto respiratorio inferior, como bronquitis o neumonía, especialmente en población pediátrica. Por otro lado, en personas mayores, una deficiencia de ella favorece la fatiga, la debilidad y los calambres y dolores musculares.
La vitamina D puede ser un importante aliado en el tratamiento del vitíligo. Diversos estudios han evidenciado que el déficit de esta vitamina podría estar asociado a un peor pronóstico de esta enfermedad de la piel. Distintos estudios han puesto en evidencia la relación entre el déficit de Vitamina D y el vitíligo. Por un lado, distintos resultados evidencian que su déficit en pacientes con vitíligo podría estar relacionado con un riesgo mayor de padecer otras enfermedades autoinmunitarias, como diabetes e hiper e hipotiroidismo.
Asimismo, se ha concluido que que el uso de dosis altas de vitamina D en pacientes con vitiligo podría mejorar la repigmentación de las manchas blancas de la piel. Los pacientes con vitíligo que tienen déficit de Vitamina D, especialmente en la etapa infantil, tardan más en repigmentar las manchas blancas en la piel.
De hecho, la Academia Americana de Pediatría recomienda vigilar sus niveles en pacientes con vitíligo no segmentario de más tres años, ya que su déficit podría dificultar la repigmentación.
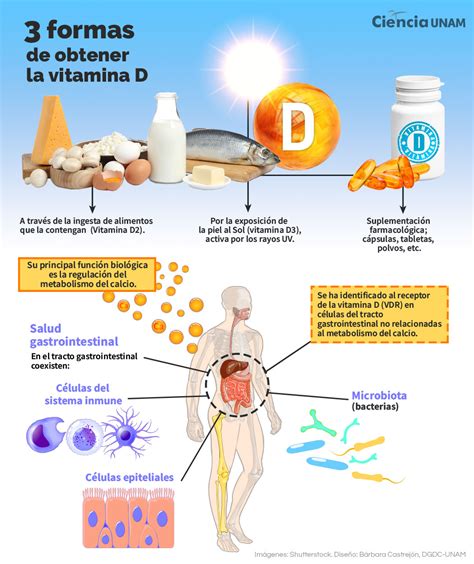
Beneficios de la Vitamina D. Fuente: Esan.edu.pe
¿Cómo se obtiene la vitamina D?
La vitamina D es un nutriente esencial para la salud de los huesos (de hecho nuestro organismo sólo puede absorber calcio si existe un nivel adecuado de vitamina D). Igualmente, tiene propiedades antiinflamatorias, antioxidantes y neuroprotectoras que contribuyen a la salud del sistema inmune y de la función muscular.
Puede obtenerse a través de algunos alimentos, como los pescados azules (salmón, sardinas y caballa ), la leche, los huevos, etc. También puede obtenerse a través del sol, que convierte un químico en la piel en la forma activa de la vitamina (calciferol). El tiempo de exposición necesario para obtener la dosis recomendada variará en función de la ubicación geográfica, la estación y el horario de la exposición.
En los pacientes con vitíligo, la exposición solar servirá además para repigmentar las manchas blancas. De forma rutinaria no se suele hacer determinación de niveles de vitamina D en pacientes con vitíligo, ya que la suplementación es inocua, es decir no pasa nada por suplementar a los pacientes.
| Función | Descripción |
|---|---|
| Homeostasis del sistema óseo | Esencial para la absorción de calcio y fósforo, manteniendo la salud de los huesos. |
| Proliferación celular | Regula el crecimiento y división de las células. |
| Diferenciación celular | Influye en la especialización de las células para cumplir funciones específicas. |
| Apoptosis | Participa en la muerte celular programada, eliminando células dañadas o innecesarias. |
| Inmunomodulación | Modula la respuesta inmune, afectando a monocitos, macrófagos, células epiteliales y linfocitos. |
| Actividad antimicrobiana | Estimula la producción de proteínas antimicrobianas, reduciendo el riesgo de infecciones. |
| Regulación de queratinocitos | Inhibe la proliferación y regula la diferenciación y apoptosis de los queratinocitos. |
| Función endotelial | Interviene en la permeabilidad capilar y la función endotelial, previniendo la disfunción vascular. |
| Mantenimiento de la microbiota intestinal | Contribuye a la integridad de la microbiota intestinal, inhibiendo la traslocación bacteriana. |
Vitamina D y Fotoprotección
En la actualidad, los pacientes cada vez son más conscientes de los efectos nocivos de la exposición solar prolongada, con sus consecuentes efectos en el envejecimiento, fotodaño de la piel y mayor riesgo para el desarrollo de ciertos tipos de neoplasias. Por lo que, el uso de medidas de fotoprotección cada vez son más habituales en nuestra sociedad.
La cada vez más creciente información, ha llevado a que exista un gran debate entre los efectos de las medidas de fotoprotección y la exposición solar en los requerimientos de VD, pero los estudios actuales han evidenciado que el uso de protectores solares tiene mínimo impacto en el estado y síntesis de VD.
Teóricamente, el 90 % de los requerimientos diarios de vitamina D de un paciente pueden ser satisfechos mediante la exposición controlada al sol. En España, donde disfrutamos de más horas de sol que otros países vecinos, los estudios han podido comprobar que la deficiencia de vitamina D es igual de prevalente que en el resto de Europa Central. De entre todos estos motivos, los especialistas señalan como más probables en nuestro país los relacionados con desequilibrios dietéticos y el hecho de que gran parte de la población española reside por encima del paralelo 35° Norte.
Que la absorción de vitamina D tenga que hacerse, fundamentalmente, a través de la radiación solar, unido al hecho de que se trata de un elemento poco presente en los alimentos, ha provocado un controvertido debate: ¿tenemos que escoger entre protegernos del sol con filtros solares potentes o arriesgarnos a sufrir déficit de vitamina D? ¿Si usamos fotoprotectores para prevenir las quemaduras solares y el cáncer de piel puede ser que nos estemos exponiendo a riesgos de salud mucho mayores?
Estas preguntas adquieren especial relevancia máxime si tenemos en cuenta que los dermatólogos insistimos en que la fotoprotección ha de ponerse en práctica durante todo el año, que el índice de protección ha de ser lo más alto posible y que debemos aplicarlo incluso aunque no vayamos a salir a la calle, ya que la luz azul de las pantallas -ordenadores, tabletas y smartphones- también daña la piel.
Por un lado, solo la radiación ultravioleta de tipo B es adecuada para sintetizar la vitamina D. De esta forma, exponerse al sol sin la protección que ofrecen los filtros solares de amplio espectro -que bloquean, además de la radiación ultravioleta B, la de tipo A, la infrarroja y la luz visible- o acudir a centros de bronceado, donde se promueve la activación de la melanina mediante el suministro artificial de radiación ultravioleta A no tiene sentido.
Por otro, para absorber la cantidad diaria que necesitamos de vitamina D es suficiente con exponerse al sol sin protección en brazos o piernas durante 15 - 20 minutos diarios. Si a pesar de esto seguimos teniendo déficit de esta vitamina, cuya carencia hay que buscarla en causas que van más allá de la exposición solar, debemos consultar con nuestro facultativo para que estudie el origen y valore la posibilidad de prescribir suplementación con vitamina D.
En concreto, los signos de toxicidad por exceso de vitamina D son: náuseas, vómitos, falta de apetito, estreñimiento, debilidad y pérdida de peso. Por todos estos motivos, alguien que considere que sus niveles de vitamina D pueden estar comprometidos por no poder estar mucho tiempo al aire libre, no recibir suficiente sol o por no seguir una dieta adecuada, debe consultar con su médico.
Alimentos ricos en Vitamina D:
- Pescados azules como el salmón, la caballa, las sardinas o el atún.
- Aceite de hígado de bacalao. En realidad, es la fuente más importante de vitamina D. Este remedio era bastante popular hace algunas décadas y básicamente se acepta que tiene los mismos beneficios que los ácidos grasos omega 3.