La rosácea es una enfermedad inflamatoria crónica que afecta entre el uno y el 10% de la población mundial. Es una de las causas más frecuentes de consulta en dermatología ambulatoria. Sus principales características incluyen flushing, eritema persistente, telangiectasias, pápulas y pústulas en la región centrofacial. Su patogenia es multifactorial y se han propuesto los siguientes factores contribuyentes: agentes microbianos que inducen reacciones cutáneas inflamatorias, daño solar, exacerbación de la respuesta inmune innata y una hiperreactividad vascular.
El Demodex folliculorum es un ácaro que vive en nuestros folículos pilosos sobre todo de la cara (mejillas, frente, nariz y pestañas). Es un organismo común de nuestra microbiota y en general no causa daños, pero en personas predispuestas o si hay mucho sobrecrecimiento de ácaros puede dar verdaderos cuadros de inflamación en la piel, que llamamos Espinulosis.
Los pacientes con rosácea son especialmente sensibles a la presencia de unos ácaros que existen en la piel llamados Demodex. El Demodex es un acaro minúsculo que forma parte de la piel del ser humano, de la flora normal. En pacientes con rosácea presenta una sobrepoblación. La piel con rosácea es hiperreactiva.
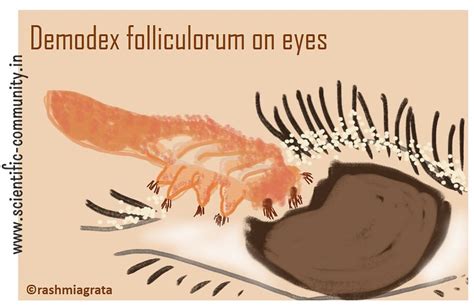
Demodex folliculorum visto al microscopio.
Introducción al Demodex
El Demodex es un ectoparásito humano que se encuentra como parte de la flora comensal de la piel en o cerca de las unidades pilosebáceas, comúnmente en las mejillas, la nariz, el mentón, la frente, las sienes, los ojos, las cejas, las pestañas, el cuello y las orejas. Las especies que se aíslan con mayor frecuencia son el Demodex folliculorum y el Demodex brevis. La infestación es común con una prevalencia entre el 23 y el 100% en los adultos sanos.
Generalmente cursa de forma asintomática, por lo que su papel patogénico se manifiesta cuando se encuentra en altas densidades, más de 5 ácaros por cm2 o cuando penetra en la dermis. A esta condición se le denomina demodicosis o demodicidosis. La demodicosis presenta una amplia gama de manifestaciones clínicas, por lo que se ha sugerido como criterio de sospecha de la enfermedad la presencia de una erupción facial crónica persistente o recurrente de distribución asimétrica y resistente al tratamiento convencional.
El aumento en la infestación con ácaros Demodex fue descrito inicialmente por Ayres en 1961 como uno de los factores involucrados en la patogenia de la rosácea. Desde entonces, múltiples estudios se han enfocado en la asociación entre los ácaros Demodex y la rosácea. En una revisión sistemática con metaanálisis reciente Chang et al. concluyeron que los pacientes con rosácea tienen significativamente mayor prevalencia y mayor cantidad de ácaros Demodex que los controles. Ellos plantean que estos pueden jugar un papel patogénico en la rosácea.
También, su presencia está involucrada en la etiopatogenia de diversas enfermedades como: la dermatitis perioral, el lupus miliar diseminado facial, la demodicosis, la blefaritis, el chalazión y la madarosis. Por tanto, su hallazgo es fundamental para el tratamiento de estas condiciones.
Diagnóstico del Demodex
Actualmente existen diversas herramientas diagnósticas para la búsqueda del Demodex, cada una con rendimiento, disponibilidad y costos diferentes. Clásicamente se han utilizado métodos semi-invasivos como la biopsia superficial de la piel estandarizada o el examen microscópico directo, por lo que la urgencia de técnicas rápidas y no invasivas como la microscopia reflectante confocal y la dermatoscopia digital son un aporte a la práctica clínica.
Biopsia de superficie cutánea estandarizada (SSSB)
Clásicamente ha sido el gold standard para el diagnóstico de demodicosis. A pesar de su nombre, esta técnica no es una biopsia de la piel propiamente tal, consiste en la obtención de una muestra del estrato córneo del paciente mediante una placa con un adhesivo. El primer paso es delimitar un área de 1 cm2 con un lápiz indeleble en un portaobjetos y aplicar una gota del adhesivo cianocrilato en la cara opuesta del mismo. La cara adhesiva permanece en la piel por un minuto o hasta que el adhesivo se seque, luego se retira de forma suave con la muestra de la piel obtenida. Posteriormente, se aclara la placa con una o 2 gotas de aceite de inmersión y se cubre con un portaobjetos. Se observa al microscopio de luz con magnificaciones de 40 y 100×.
La gran desventaja de esta técnica es ser semi-invasiva, consume tiempo y genera irritación cutánea en el paciente. Además, este método solo permite la recolección de muestras de la capa córnea y de los contenidos superficiales del folículo piloso. Por lo tanto, no permite observar el Demodex de las partes más profundas de los folículos pilosos ni de las glándulas sebáceas, zonas frecuentemente infestadas por el Demodex brevis. No menos importante es el riesgo de cicatrices que existe con esta técnica, además del dolor que produce la toma de la muestra cutánea.
Examen microscópico directo
El procedimiento realizado en el laboratorio para la búsqueda de Demodex es el siguiente: se elige la zona para la toma de muestra utilizando los criterios clínicos, idealmente en presencia de pápulo-pústulas. Este paso es crucial para poder realizar un buen examen, dado que en las tomas de muestras de las zonas que no cumplan con los criterios clínicos de demodicosis, los resultados en su mayoría serán falsos negativos.
Una vez elegidas las zonas para la toma de muestra, se delimita 1 cm2 para realizar la toma de la muestra con un bisturí mediante una exfoliación superficial. La muestra se deposita en un portaobjetos y se agregan aclarantes (que tienen la función de separar la muestra para poder observar los ácaros libres). Se utiliza el chlorazol black E, puesto que además de su función aclarante, posee una afinidad con la quitina (carbohidrato presente en el exoesqueleto de los ácaros), por lo que dará un tono azulado a los ácaros. Además, ayuda a poder identificar los fragmentos de estos mismos que se destrozan al tomar la muestra.
En la inspección microscópica se realiza la observación a 10, 20 y 40×, y se realiza la búsqueda en toda la muestra en forma de «zig-zag» (zona entre el portaobjetos y el cubreobjetos), se contabiliza el número total de ácaros encontrados y se considera relevante la presencia de más de 5 ácaros por cm2 de piel.
Histología
Si bien la biopsia cutánea por punch permite la observación del Demodex al interior del folículo pilosebáceo, es una técnica innecesaria e invasiva para el diagnóstico de demodicosis.
Dermatoscopia manual
El dermatoscopio es un microscopio manual de superficie con aumento de 10 y 20×. Constituye un instrumento ampliamente usado en la práctica cotidiana por los dermatólogos. Es rápido, no invasivo y permite la visualización del estrato córneo y la dermis papilar. Al igual que la videodermatoscopía, permite observar las colas de los Demodex en las aperturas foliculares. Sin embargo, su aumento es menor a esta y es muy operador dependiente.
Dermatoscopia digital
Constituye una técnica rápida y no invasiva que permite visualizar desde el estrato córneo hasta la dermis papilar con amplificaciones de hasta 140×. Permite la detección de las colas de los Demodex y su presencia en las aperturas foliculares, hallazgos específicos de la demodicosis.
Los pacientes son instruidos en no lavarse la cara por al menos 12 h previas a la realización del examen. Dentro de los dermatoscopios digitales, se encuentra el videodermatoscopio Molemax HD (Dermamedical Systems, Austria) que permite una visualización con un aumento de 30 a 50×, sin solución de interfase. El examen se realiza en aquellas zonas de la cara en las que se sospecha la presencia de Demodex.
Dermatoscópicamente se han descrito las colas de los Demodex como filamentos blanquecinos y gelatinosos con 0,1-0,3 mm de longitud que corresponden a la presencia de los ácaros que protruyen hacia el exterior del folículo. Estos hallazgos son los únicos criterios dermatoscópicos específicos y sensibles para el diagnóstico de Demodex. Otros hallazgos dermatoscópicos del Demodex lo constituyen los puntos grises, los que corresponden a las aperturas foliculares dilatadas.
Microscopia confocal de reflectancia (MCR)
La microscopia confocal de reflectancia (MCR) es un examen rápido y no invasivo de imágenes in vivo desde el estrato córneo de la epidermis hasta la dermis superficial con una resolución cuasi-histológica en un área de 10 mm2 de piel. Ha demostrado ser efectiva en detectar y cuantificar la densidad de los Demodex. Con la MCR los Demodex se ven como estructuras delgadas con sus colas localizadas superficialmente en el folículo.
Si la MCR se posiciona completamente perpendicular al folículo piloso, los ácaros se ven como estructuras brillantes, redondas y agrupadas de aproximadamente 4-9 μm de diámetro. Las mejores imágenes son captadas al nivel de 10 a 90 μm.
Visualización de Demodex mediante dermatoscopia digital.
Tratamiento del Demodex en la Rosácea
Las pieles con Demodex presentan una gran sensibilización, sobre todo con el sol y el calor, ya que tienen la función barrera completamente debilitada. El objetivo es restaurar la función barrera de la piel con rosácea.
Nuestro primer recurso son los fármacos antiparasitarios como la permetrina o la ivermectina, ambas administradas en forma de crema. Es cierto que próximamente llegará a España también la ivermectina oral, en forma de pastillas.
Más allá de la farmacología, una de las claves está en la incorporación de una correcta rutina de higiene y exfoliación. Sobre la limpieza no parece haber ninguna duda. Pero qué hay de la exfoliación. Este es un tema mucho más controvertido. En general existe cierta tendencia a descartar la exfoliación en casos de pieles sensibilizadas.
Algunas opciones de tratamiento incluyen:
- Ivermectina oral: A la dosis de 200 mcg / Kg. Las pastillas son de 6 mg que se toman una o dos (mañana y noche) un solo día. La dosis se puede repetir a una o a las dos semanas.
- Aceite del Árbol del Té (Tea Tree Oil TTO): Aparentemente a diferencia del uso de Baby Shampoo, no solo limpia los cilindros de las bases de las pestañas, sino que también estimula a los ácaros a migrar fuera de la piel. Se puede usar al 50% lo cual los mata directamente, mientras que al 5% interrumpe su ciclo de vida previniendo que formen más ácaros.
Es importante destacar que el tratamiento completo se indica cuando hay un cuadro franco de blefaritis con madarosis, saponificación, colonización masiva de presencia de dandruff y molestias de ojo seco. Muchas veces, hay que dejar de base un tratamiento crónico de higiene una vez al día (nocturno).
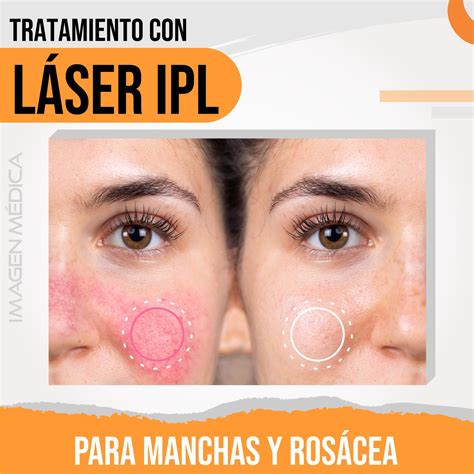
Láser Vascular y Luz Pulsada Intensa (IPL) para tratar el componente vascular de la rosácea.
Tabla Comparativa de Técnicas Diagnósticas
La siguiente tabla resume las principales técnicas diagnósticas para la detección de Demodex:
| Técnica Diagnóstica | Invasividad | Costo | Disponibilidad | Efectividad |
|---|---|---|---|---|
| Biopsia de Superficie Cutánea Estandarizada (SSSB) | Semi-invasiva | Moderado | Alta | Variable |
| Examen Microscópico Directo | Semi-invasiva | Bajo | Alta | Alta |
| Dermatoscopia Manual | No invasiva | Bajo | Alta | Moderada |
| Dermatoscopia Digital | No invasiva | Moderado | Moderada | Alta |
| Microscopia Confocal de Reflectancia (MCR) | No invasiva | Alto | Baja | Muy Alta |
En conclusión, la MCR es el método diagnóstico más efectivo y es el único que detecta al Demodex en el 100% de los casos. Además, presenta otras ventajas comparativas en relación al resto de las técnicas descritas ya que es rápido y no invasivo. Sin embargo, su alto costo y la escasa disponibilidad en nuestro medio limitan su acceso y su uso como técnica diagnóstica de rutina.