El Síndrome de Apnea Hipoapnea Obstructiva del Sueño (SAHOS) es un trastorno frecuente, crónico y de evolución progresiva. Se asocia a mayor morbilidad cardiovascular, neurocognitiva y metabólica, riesgo de accidentes, mala calidad de vida y mortalidad aumentada. Afecta al 5% de la población adulta y al 2% de niños entre 4 y 5 años. Tiene tratamiento eficaz y rentable, por lo cual es imperativo su diagnóstico y tratamiento.
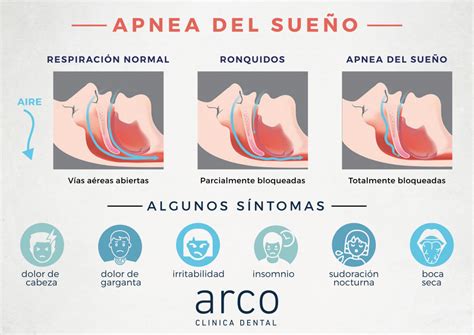
La apnea del sueño es un trastorno en el que la respiración se detiene y recomienza repetidamente durante el sueño. Estas interrupciones, llamadas apneas, pueden ocurrir varias veces por hora y durar desde unos pocos segundos hasta más de un minuto. La apnea del sueño interrumpe el sueño y reduce el suministro de oxígeno al cerebro y al resto del cuerpo.
A continuación, exploraremos en detalle las causas, síntomas, diagnóstico y las diversas opciones de tratamiento disponibles para la apnea del sueño.
Introducción
Desde siempre ha existido la idea o concepto que un buen dormir es pre requisito básico de una buena salud. También la asociación inversa de enfermedad y muerte con alteración del sueño es antigua y se remonta a la mitología griega donde Hymnos, la personificación del Sueño era hermana melliza de Thanatos, personificación de la Muerte. Sin embargo, solo en las últimas décadas se ha producido el reconocimiento científico y estudio de la relación entre diferentes enfermedades y trastornos que ocurren durante el sueño, especialmente los trastornos respiratorios, destacando entre ellos la Apnea del Sueño, no solo por su alta frecuencia, sino por el gran impacto en salud.
La apnea obstructiva del sueño históricamente fue observada por primera vez en 1877, en forma magistral por Broadbent (1), en un paciente con daño cerebral y posteriormente comunicado por Mackenzie en el año1880 (2). No fue sino hasta un siglo más tarde, cuando en 1976 Guillerminault y colaboradores (3) lo reconocen como una entidad clínica de importancia y frecuente. Además, le dan el nombre de “Síndrome de Apnea del Sueño”.
Actualmente el concepto es más amplio y la Clasificación Internacional de los Trastornos del Sueño (ISCD-2 de la sigla en inglés) (4) distingue a los Desórdenes Respiratorios durante el Sueño, por un lado y al grupo de los Desordenes No Respiratorios del Sueño por otro. A su vez, en el primer grupo establece tres categorías principales:
- Síndrome de Apnea Hipoapnea Obstructiva del Sueño (SAHOS).
- Síndrome de Apnea Central del Sueño (SACS).
- Síndrome de Hiperventilación Alveolar durante el sueño (SH).
Además, una 4ª categoría denominada “Otras “, que como su nombre lo indica, incluye a otras afecciones respiratorias que ocurren durante el sueño como el asma nocturna, las alteraciones del EPOC del sueño, etc. El presente artículo está enfocado al SAHOS y se harán referencia a los otros trastornos por razones comparativos, aspectos fisiopatológicos o de diagnóstico diferencial.
En los años que siguieron a la comunicación de Guillerminault y colaboradores en 1976, se publicaron contados y esporádicos estudios sobre apnea del sueño, situación que en la última década se ha incrementado en forma exponencial, contándose por miles al año las publicaciones sobre este tema.
Lo anterior, no solo ha facilitado el conocimiento médico y aumentando su sospecha clínica, sino que ha trascendido a la población general, permitiendo al público en general y a los pacientes en particular, encontrar respuestas a muchas de sus molestias derivadas de esta afección.
Epidemiología
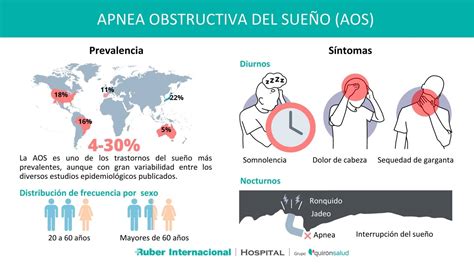
El SAHOS es un trastorno altamente frecuente que afecta del 2% al 4% en mujeres y a los hombres entre el 4% al 6% de la población adulta de edad media. Hay evidencia de que su prevalencia aumenta con la edad y también de que el riesgo de desarrollar SAHOS está estrechamente relacionado con la obesidad y el género masculino. En las mujeres el SAHOS se presenta principalmente en la edad post menopáusica.
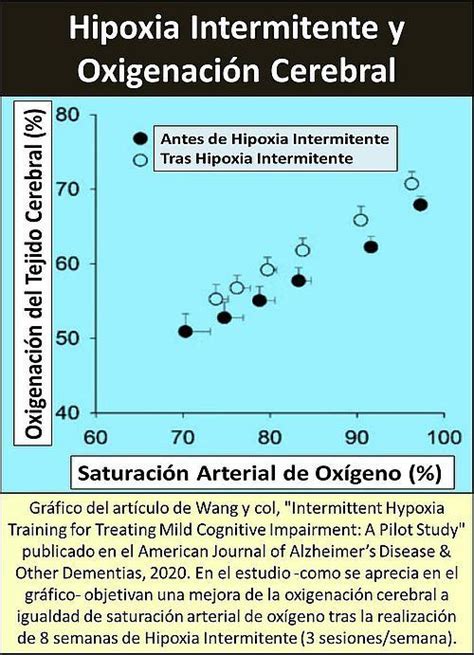
En niños es de común ocurrencia, siendo su prevalencia de alrededor de 2% entre los 4 y los 5 años, con consecuencias similares a las descritas en adultos. Constituye la tercera enfermedad respiratoria más frecuente después del asma bronquial y la enfermedad pulmonar obstructiva crónica (EPOC), es la alteración más frecuente que ocurre durante el sueño y también la principal causa de hipoxia crónica en seres humanos, debido a la hipoxia intermitente.
Esto significa que en Chile alrededor de 660.000 adultos y 77.200 menores de 15 años lo padecen. En relación con morbilidad, la evidencia ha mostrado que el SAHOS está asociado a trastornos cognitivos y a deterioro de la calidad de vida y en niños afecta el aprendizaje y la conducta. El 35% de estos pacientes presenta hipertensión arterial sistémica, tiene 2 veces más hipertensión pulmonar, 4 veces más enfermedad vascular cerebral que la población general y la tasa de accidentes aumenta en 7 veces.
También la mayor mortalidad de la apnea del sueño moderada a severa sin tratamiento ha sido documentada desde hace mas de 20 años por los trabajos de He y colaboradores, publicados en 1988. Este mayor riesgo, que ha sido corroborado por trabajos posteriores, aumenta con los años de observación, es más marcado en los sujetos más jóvenes (30 - 50 años) y se debe principalmente a complicaciones cardiovasculares y accidentes caseros, del tránsito, laborales e industriales. También se ha establecido que su tratamiento con presión positiva continua de la vía aérea (CPAP), es eficaz y revierte esta mayor mortalidad.
Fisiopatología
El síndrome de apnea del sueño es una enfermedad crónica, caracterizada por la obstrucción repetitiva de la vía aérea superior (VAS) a nivel faríngeo durante el sueño con el cese completo del flujo aéreo (apnea) o parcial (hipoapnea). Esto se produce por alteración anatómica y funcional de la vía aérea superior que hacen que esta sea más colapsable que en los sujetos normales.
Las apneas e hipoapneas recurrentes conducen a desaturaciones repetidas de la oxihemoglobina, determinando hipoxia intermitente, microdespertares con fragmentación del sueño y oscilaciones significativas de la presión intratorácica por aumento del esfuerzo inspiratorio en cada evento apneico. Esto determina incrementos súbitos del tono simpático, de la frecuencia cardiaca y la presión arterial (11), responsables de la activación simpática y la disfunción endotelial. Todo lo anterior, es responsable de los efectos mórbidos del SAHOS a nivel neurocognitivo (10, 12), cardiovascular, (13, 16) y metabólica (17). También son la causa del mayor riesgo de mortalidad general que presentan estos pacientes (18,19).
El cuadro clínico del SAHOS y sus consecuencias, son el resultado directo de los trastornos provocados por la obstrucción cíclica de la VAS durante el sueño, siendo este hecho clave en la génesis de la enfermedad (Figura 1). Como se dijo anteriormente, el aumento de la colapsabilidad de la faringe se debe a factores anatómicos, como cargas mecánicas y VAS de menor calibre, a la alteración de reflejos de compensación durante el sueño y a la pérdida excesiva del tono muscular (20). Se ha determinado que para cada paciente existe una presión crítica que determina el colapso de la vía aérea durante el sueño, existiendo todo un espectro de colapsabilidad desde los sujetos normales y aquellos con apneas obstructivas, pasando por los roncadores simples o en los que predominan las hipoapneas. El rango de presiones se extiende desde <-10 cms H2O, - > 0 cm. H2O (21).
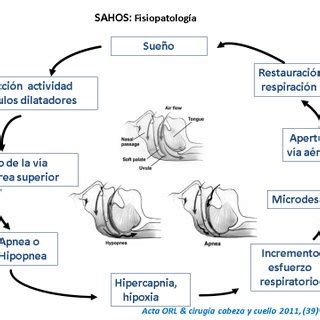
En la figura n°1 se esquematiza que la mayor presión negativa pleural, producida por el aumento del esfuerzo inspiratorio, determina bradicardia, aumento del retorno venoso y del gasto cardiaco, vía reflejo vagal, con el consiguiente aumento de la precarga (22). Por otro lado, el mayor esfuerzo inspiratorio unido a la hipoxia e hipercapnia, determinan microdespertares no conscientes mediante la estimulación de receptores específicos, los que producen tanto fragmentación y desorganización de la estructura del sueño, como activación del sistema simpático e hiperventilación responsable de la taquicardia, aumento del gasto cardiaco y de la resistencia vascular periférica, lo que unido a la vasoconstricción hipóxica, producen aumento de la postcarga (22-24).
La hipoxia intermitente descrita más arriba, es la responsable del stress oxidativo, mediante la activación simpática, del sistema renina-angiotensina-aldosterona y la liberación de citoquinas vasoactivas y proinflamatorias (23). Esto produce en el corto plazo los trastornos fisiopatológicos ya descritos como taquicardia, vasoconstricción, aumento de la resistencia vascular periférica y disfunción endotelial. En el mediano y largo plazo, se manifiestan clínicamente como hipertensión arterial, arritmias, coronariopatías, complicaciones cerebrovasculares y/o metabólicas (Figura 2 y tabla 2).
Cuadro Clínico
Como se dijo anteriormente, la apnea del sueño es una enfermedad heterogénea por el lento y progresivo desarrollo de los síntomas, que tiene un amplio espectro de formas de manifestación clínica, siendo la forma típica de presentación la de un hombre de edad media, con sobrepeso u obeso, con ronquidos progresivos de larga data, cada vez más intensos y molestos. A esto se agregan pausas respiratorias nocturnas, observadas por sus parejas o compañeros de dormitorio.
El paciente puede referir cansancio, sueño no reparador o presentar excesiva somnolencia durante el día, con mayor o menor interferencia de sus actividades habituales. Puede referir nocturia, síntomas de reflujo, cefalea matinal o algún grado de deterioro cognitivo.
El paciente “típico” de SAHOS es un hombre de 40 años, obeso, de cuello corto, roncador de larga data, en el que su pareja observa la aparición progresiva de pausas respiratorias asociado a síntomas como somnolencia diurna, sueño poco reparador, cansancio y cada vez más pasivo. Puede o no acompañarse de disminución de la Íibido, nocturia, cefalea matinal y otras molestias.
El examen físico puede evidenciar además del sobrepeso, la edad y género, otros factores de riesgo, ya sea de origen alérgico respiratorio (obstrucción nasal por rinitis alérgica, adenoides o asma), cardiovascular (HTA, arritmias), neurológico (déficit cognitivo), metabólico (diabetes mellitus), endocrino (bocio) u otorrinológico destacando la existencia de hipertrofia amigdaliana obstructiva, frecuente en apnea de niños y adolescentes. Este hecho es de importancia, ya que su corrección quirúrgica soluciona el cuadro. También es relevante detectar los antecedentes familiares de ronquidos y apneas en abuelos, padres o hermanos que traducen la predisposición genética familiar de estos pacientes. En la historia natural de esta enfermedad, los síntomas se hacen evidentes o se acentúan marcadamente en relación al aumento de peso de 5 - 10 o más kilos, con un punto de inflexión entre los 30 y 40 años (25).
Sintomatología
Los síntomas de la apnea del sueño se pueden agrupar en diurnos y nocturnos, de acuerdo al momento de su presentación, los que se detallan en la Tabla 1.
Los síntomas nocturnos principales son los ronquidos y apneas o pausas presenciadas por testigos, mientras que en los síntomas diurnos se destacan la somnolencia diurna excesiva y el cansancio o sueño no reparador, ambos muy sugerentes de enfermedad, aunque menos específicos que los nocturnos (26). Estos cuatro se consideran los síntomas mayores o principales y la existencia de dos o más de ellos obligan a plantear un cuadro clínico de SAHOS y la necesidad de descartarlo. Por la relativa alta sensibilidad de estos síntomas mayores, se deben buscar dirigidamente en todo paciente que se sospeche SAHOS.
La anamnesis detallada de los sujetos con sospecha de SAHOS es vital para la sospecha diagnóstica, teniendo en cuenta que la edad, el incremento de peso, especialmente en hombres, la menopausia en las mujeres, el uso de medicamentos tranquilizantes o relajantes, son factores que favorecen la inestabilidad de la vía aérea superior, la instalación de la enfermedad y la aparición de los síntomas. En la obtención de estos datos, la información dada por las parejas de los pacientes es generalmente muy importante (27, 28).
El Ronquido es el ruido producido por la vibración de los pilares anteriores y las partes blandas del paladar por el paso de aire a través de un área estrechada de la faringe, producto del flujo turbulento que genera este estrechamiento. Es el síntoma más frecuente y llamativo del SAHOS y su ausencia disminuye la sospecha diagnóstica; sin embargo, su valor predictivo positivo es bajo por su alta prevalencia en la población general (49% de los hombres y 25% de las mujeres), cifra que aumenta progresivamente con la edad. En niños es el síntoma principal y se presenta hasta el 27% de los SAHOS (29-32). Puede ser crónico o de inicio reciente, continuo o intermitente y estas interrupciones sugieren apneas. La intensidad varía con la posición al dormir y la etapa del sueño, aumentando en posición supina y etapa REM (33). Tiene valor práctico cuando se presenta más de dos noches por semana y asociado a los otros síntomas mayores, alcanza una especificidad para la existencia de SAHOS clínico de hasta un 90%. También se ha demostrado su asociación con hipertensión arterial y ateroesclerosis carotidea en roncadores no apneicos, lo que remarca su importancia tanto en el diagnóstico, como en las complicaciones cardiovasculares del SAHS (34, 35).
La apnea del sueño es un trastorno que afecta la respiración mientras dormimos, lo que puede tener graves consecuencias para la salud si no se trata. Existen varios enfoques terapéuticos dependiendo de la gravedad del caso, el origen del problema y las características personales de cada paciente. En Instituto Maxilofacial, siempre tratamos de descartar los tratamientos menos invasivos antes de pasar a los más definitivos.
Diagnóstico
El diagnóstico preciso es fundamental para abordar la apnea del sueño de manera efectiva. Existen varios métodos y procedimientos disponibles para diagnosticar este trastorno.
La aproximación diagnóstica de la AOS se realiza a través de la historia clínica y una exploración física detallada y es imprescindible la realización de una prueba del sueño. La prueba de referencia es la polisomnografía convencional, pero existen otros tipos de pruebas del sueño que han demostrado ser igualmente efectivas en determinados tipos de pacientes.
El diagnóstico de la apnea del sueño generalmente implica una evaluación médica y pruebas de sueño:
- Polisomnografía (PSG): esta prueba, realizada en un laboratorio de sueño, registra la actividad cerebral, los movimientos oculares, la actividad muscular, la frecuencia cardíaca, el flujo de aire, los niveles de oxígeno en sangre y los patrones respiratorios durante el sueño.
- Oximetría nocturna: esta prueba mide los niveles de oxígeno en sangre durante el sueño utilizando un dispositivo que se coloca en el dedo.
- Pruebas de sueño en el hogar: estas pruebas permiten a los pacientes controlar sus patrones de sueño en casa utilizando dispositivos portátiles. Las pruebas de sueño en el hogar pueden medir el flujo de aire, los niveles de oxígeno en sangre y los patrones respiratorios.
En HM Hospitales, contamos con especialistas en neumología y unidades de sueño equipadas con la última tecnología para el diagnóstico preciso de la apnea del sueño.
Además, este se efectúa durante el sueño, registrando las apneas e hipopneas, las fases del sueño, el electrocardiograma (ECG) para ver el ritmo y frecuencia cardiacas y los movimientos toracico-abdominales.
También se realiza el test de latencias múltiples, que consiste en el estudio de la latencia de entrada en sueño y de entrada en fase REM.
Tratamiento
Existen varias opciones de tratamiento disponibles para ayudar a controlar la apnea del sueño y mejorar la calidad de vida. El tratamiento para la apnea del sueño depende de la gravedad del trastorno y de las necesidades individuales de cada paciente.
En Instituto Maxilofacial, siempre tratamos de descartar los tratamientos menos invasivos antes de pasar a los más definitivos.
Tratamiento conservador: Medidas generales que deben aplicarse siempre a todos los pacientes con SAOS.
- Cambios en el estilo de vida: Este suele ser el primer paso cuando la apnea es leve o está relacionada con ciertos hábitos. Entre los cambios más comunes están:
- Perder peso: El exceso de peso, sobre todo en la zona del cuello, puede obstruir las vías respiratorias.
- Dormir de lado: Esta posición puede reducir los episodios de apnea.
- Evitar alcohol y tabaco: Estas sustancias relajan los músculos de la garganta y empeoran la apnea.
- Terapia posicional: En algunos casos, la apnea del sueño solo ocurre cuando la persona duerme boca arriba. La terapia posicional consiste en técnicas para entrenar al paciente a dormir de lado, usando dispositivos especiales o ropa diseñada para evitar que se acueste de espaldas. Es adecuada para personas con apnea posicional leve, es decir, cuando los episodios solo ocurren en determinadas posiciones.
- Dispositivos de avance mandibular (DAM): Los DAM son aparatos dentales que ajustan la posición de la mandíbula y la lengua para evitar que bloqueen las vías respiratorias. En nuestra Unidad de Odontología Avanzada podemos diseñar uno a tu medida utilizando las últimas tecnologías. Son eficaces en casos de apnea leve a moderada. Este tratamiento también puede ser adecuado si el paciente tiene apnea relacionada con el colapso de la lengua hacia atrás mientras duerme.
- Dispositivos de presión positiva continua en las vías respiratorias (CPAP): Este es el tratamiento más común y eficaz para la apnea del sueño obstructiva. Es un dispositivo que mantiene las vías aéreas abiertas aplicando una presión positiva continua de tal manera que "empuja" a la vía aérea permitiendo el paso del aire. Este dispositivo sopla aire a través de una máscara mientras duermes, manteniendo las vías respiratorias abiertas, aunque puede resultar bastante incómodo a la hora de dormir y disruptivo para la pareja del paciente, por lo que aproximadamente la mitad de las personas que prueban una CPAP dejan de usarla. Para pacientes con apnea moderada o grave. Cabe destacar que se trata de un tratamiento paliativo y no curativo, pues la apnea del sueño no disminuye con el uso de este dispositivo.
Guía Completa para Usar tu CPAP: Soluciones para la Apnea del Sueño
- Estimulación del nervio hipogloso: Este tratamiento consiste en la estimulación eléctrica del nervio hipogloso, nervio que se encarga del movimiento de la lengua. La estimulación ayuda a mantener las vías respiratorias abiertas durante el sueño. Este tratamiento está indicado para pacientes con apnea moderada a grave para quienes otras opciones no han sido efectivas, aunque puede tardar alrededor de un año en alcanzar su plena utilidad potencial para una persona.
- Cirugía: Si los tratamientos anteriores no son efectivos o si la apnea está causada por una obstrucción física en las vías respiratorias, entonces es momento de pasar a las soluciones quirúrgicas. La cirugía es la solución definitiva para el síndrome de la apnea del sueño. Supone un sistema quirúrgico innovador, mediante cirugía robótica. Hay diferentes tipos de cirugía, dependiendo de la causa de la apnea y de la anatomía del paciente:
- Uvulopalatofaringoplastia (UPPP): Este procedimiento consiste en eliminar o reducir el exceso de tejido en la parte posterior de la boca y la garganta. Esto incluye la úvula (el colgante de tejido que cuelga en la parte posterior de la boca) y parte del paladar blando. Al eliminar este exceso de tejido, se logra ensanchar las vías respiratorias y facilitar el paso del aire. Es común en pacientes que tienen apnea obstructiva causada por un exceso de tejido blando en la garganta. Sin embargo, su efectividad puede variar y no siempre es una solución definitiva.
- Septoplastia y cirugía nasal: En algunos casos, la apnea del sueño puede estar causada por una obstrucción nasal, como un tabique nasal desviado o pólipos nasales. La septoplastia es una cirugía que corrige el tabique desviado, mejorando el flujo de aire por las fosas nasales. Este tipo de cirugía se realiza en personas que tienen dificultades para respirar por la nariz debido a problemas anatómicos. Mejora la respiración nasal, lo que puede reducir los episodios de apnea.
- Cirugía de reducción de amígdalas y adenoides: En algunos pacientes, especialmente en niños, el agrandamiento de las amígdalas o las adenoides puede ser la causa principal de la obstrucción de las vías respiratorias. La amigdalectomía o la adenoidectomía elimina este tejido obstructivo. Es más frecuente en niños con apnea obstructiva, ya que el agrandamiento de estas glándulas suele ser la causa principal en este grupo. Sin embargo, también puede realizarse en adultos.
- Genioglosos y avance hioideo: Este procedimiento está diseñado para reubicar los músculos de la lengua y las vías respiratorias inferiores. El músculo geniogloso se ancla en la mandíbula, y la cirugía implica mover este músculo hacia adelante para evitar que la lengua se desplace hacia atrás durante el sueño. Es ideal para pacientes cuya apnea se debe al colapso de la lengua hacia las vías respiratorias mientras duermen. Suele ser parte de una estrategia quirúrgica combinada.
- Avance maxilomandibular (cirugía ortognática): En esta cirugía, se reposicionan los huesos de la mandíbula y el maxilar para ampliar el espacio de las vías respiratorias. Según la literatura científica y la evidencia empírica, éste es el tratamiento más efectivo e inmediato para la apnea obstructiva severa. Es adecuado para pacientes con anomalías estructurales en la mandíbula o maxilar que estrechan las vías respiratorias. También se utiliza cuando otros tratamientos quirúrgicos no han funcionado, ya que tiene una eficacia probada en la corrección de la apnea del sueño en miles de personas, además de presentar otras ventajas, como la mejora oclusal y una mejora de la armonía facial.
Recuerda que este artículo tiene un fin informativo y no sustituye la valoración médica profesional.