Todos sabemos que una exposición solar excesiva puede provocar cáncer de piel. De hecho, la exposición al sol es la principal causa de la aparición de cáncer de piel.
Según datos del Observatorio de la Asociación Española Contra el Cáncer, en 2024 se registraron 30 casos por cada 100.000 habitantes de cáncer de piel no melanoma, y 12 por cada 100.000 de melanoma.
Sin embargo, un aspecto menos conocido es que las personas con cáncer tienen una vulnerabilidad aún mayor frente al sol, tanto durante como después de los tratamientos oncológicos. Los tratamientos o el estado de la piel aumentan la sensibilidad cutánea, por lo que extremar la protección solar se vuelve esencial para prevenir complicaciones dermatológicas y reducir el riesgo de nuevos tumores.
El hecho de disfrutar de vacaciones más largas, optar por destinos cada vez más soleados, realizar actividades al aire libre y broncearse de manera artificial ayuda a explicar este aumento en el número de cánceres de piel.

¿Por qué los pacientes con cáncer son más vulnerables a la exposición solar?
Además de los riesgos habituales, los pacientes oncológicos pueden presentar una mayor sensibilidad a la radiación solar por razones como:
- Tratamientos que afectan directamente a la piel (quimioterapia, inmunoterapia, terapias dirigidas, etc.)
- Fotosensibilidad inducida por ciertos fármacos y reacciones adversas al sol
- Alteraciones de la barrera cutánea tras los tratamientos
- Pigmentaciones irregulares o aparición de tumores secundarios
¿Cómo PREVENIR el CÁNCER en la PIEL? 🌞😎
Casos en los que se debe extremar la precaución
La vulnerabilidad frente al sol no afecta por igual a todos los pacientes con cáncer. Los principales escenarios clínicos en los que esta sensibilidad es especialmente relevante son:
Pacientes en tratamiento farmacológico: Quimioterapia u otros
Muchos tratamientos como la quimioterapia, inmunoterapia, etc. pueden sensibilizar la piel, provocando reacciones incluso ante exposiciones solares leves. La manifestación más común es la fotosensibilización, una respuesta anormal a la luz ultravioleta que puede causar quemaduras, urticaria o hiperpigmentaciones.
Existen dos tipos principales de reacciones:
- Reacciones fototóxicas (las más comunes): la radiación solar activa un fármaco fotosensibilizante, produciendo lesiones similares a quemaduras solares intensas. Aparecen en zonas expuestas y se manifiestan rápidamente con enrojecimiento, ardor, formación de vesículas pequeñas o incluso ronchas.
- Reacciones fotoalérgicas (menos comunes): La exposición solar transforma el fármaco en una sustancia que activa el sistema inmunitario. La reacción suele parecerse a una dermatitis de contacto, con enrojecimiento, picor intenso, edema y erupciones tipo eccema, y suelen aparecer más tarde que las reacciones fototóxicas.
Aunque muchas de estas reacciones desaparecen al finalizar el tratamiento, la piel puede seguir siendo vulnerable durante semanas o meses. Por ello, se recomienda mantener las precauciones solares estrictas durante todo el tratamiento y al menos tres meses después.
Pacientes que han recibido radioterapia
La radioterapia puede provocar efectos secundarios localizados en la zona tratada, que generalmente comienzan unos días después del inicio del tratamiento y pueden persistir semanas. La zona irradiada se vuelve extremadamente sensible y debe protegerse del sol, incluso durante un año después del tratamiento.
Se desaconseja la fricción, tatuajes, depilación o exposición directa al sol en esa zona, y se recomienda seguimiento dermatológico, ya que existe un riesgo aumentado de cáncer cutáneo a largo plazo.
Personas con antecedentes de cáncer de piel
Haber tenido un cáncer de piel incrementa el riesgo de desarrollar uno nuevo. En estos casos, las medidas de fotoprotección deben ser especialmente rigurosa, acompañada de:
- Autoexploraciones regulares para identificar lesiones nuevas o cambios en las ya existentes
- Acudir al dermatólogo ante cualquier sospecha.
- Seguimiento médico especializado a largo plazo para detectar precozmente cualquier recidiva o nueva lesión.
Recomendaciones prácticas para proteger la piel
La protección solar debe convertirse en una rutina diaria, especialmente durante los tratamientos y en los meses posteriores. A continuación, te dejamos algunas claves para facilitar su incorporación en el día a día.
1. Recomendaciones generales
- Evita la exposición solar entre las 11:00 y las 17:00h. (hora oficial de verano).
- Consulta el índice UV (IUV) antes de salir.
- No utilices cabinas de bronceado.
- Evita perfumes o cosméticos con alcohol antes de la exposición solar.
- Consulta con un profesional médico si aparecen lesiones nuevas o cambios en la piel.
2. Protección física
- Usa ropa protectora: manga larga, tejidos tupidos.
- Elige sombreros de ala ancha que cubran cara, orejas y cuello.
- Utiliza gafas de sol homologadas con protección UVA y UVB.
- Busca siempre la sombra, especialmente en las horas de mayor radiación.
Protectores solares
Tópicos (cremas y lociones)
- Elige un fotoprotector con FPS 50+ y de amplio espectro (UVA, UVB, IR).
- Aplícalo 30 minutos antes de la exposición o de salir de casa.
- Reaplica cada 2 horas, y siempre tras nadar o sudar.
- Prioriza los filtros físicos (inorgánicos), resistentes al agua y sin nanopartículas.
- Usa la cantidad adecuada: una cucharadita para cada zona corporal (brazos, piernas, torso, cara/cuello).
Orales (suplementos)
- Solo deben tomarse bajo prescripción bajo indicación del oncólogo, ya que pueden interactuar con otros medicamentos.
Incluso en días nublados, en invierno, en la montaña o al estar en el agua, la protección solar sigue siendo necesaria.

Recuerda: En pacientes con cáncer, la protección solar no es opcional. Es una medida clave para evitar complicaciones dermatológicas y proteger la salud a largo plazo.
El riesgo del bronceado artificial
Explica el Dr. José Carlos Moreno, Presidente de la Academia, que así es, “y un ejemplo es el abuso en la toma inadecuada de radiación ultravioleta para tener una piel bronceada. Muchas personas no son conscientes de este riesgo, otras hacen oídos sordos a las advertencias que realizamos constantemente los dermatólogos, incluso la administración no se ocupa suficientemente de controlar las cabinas de UVA.
Son emanaciones producidas por el sol y que son necesarias para mantener la vida y sintetizar vitamina D. Como todo en su justa medida es beneficiosa e incluso se utiliza con fines terapéuticos en el tratamiento de persas enfermedades cutáneas. Acelera el envejecimiento cutáneo con aparición de manchas y pérdida de la elasticidad cutánea (arrugas). Es sin duda causa de la aparición de cáncer cutáneo.
Nuestro organismo tiene una capacidad determinada de recibir radiación ultravioleta, pero una vez que la hemos superado los rayos se acumulan en nuestra piel y comienzan a producir radicales libres que son el primer paso para la aparición de efectos indeseables.
Las cabinas de rayos ultravioleta son siempre un enorme peligro por la radiación que emiten. Además, en numerosas ocasiones son utilizadas sin ningún tipo de fotoprotección y las deficiencias de muchos de estos aparatos escapan al control de las autoridades sanitarias. La intensidad de radiación ultravioleta emitida por las lámparas de los aparatos de bronceado es muy superior a la de la radiación solar, es decir, la radiaciones que recibimos son mucho más concentradas y por ello mucho más perjudiciales.
Es un error muy frecuente creer que el uso de cabinas de bronceado no es dañino o pensar que es bueno hacer sesiones de rayos ultravioleta antes de la temporada de baños para “preparar” la piel. La radiación ultravioleta provoca modificaciones en el DNA celular.
Fue en la década de los noventa cuando empezó la moda del bronceado artificial, y como el cáncer cutáneo tiene un periodo de incubación de 20 años aproximadamente, ahora empiezan a surgir las primeras afectaciones y son francamente preocupantes. “Es fácil de suponer que las consecuencias serán nefastas.
Tratamientos con Rayos Ultravioleta
La terapia con rayos ultravioletas banda A está indicada en el tratamiento de persas enfermedades como psoriasis, vitíligo, dermatitis atópica o linfomas.
El riesgo de padecer efectos secundarios es mayor en personas de fototipo bajo (piel clara, ojos claros, cabellos rubios) y muy especialmente en personas que no se broncean y se queman con la exposición solar.
Proteger siempre los ojos (riesgo de desarrollar cataratas) y genitales (zonas con especial riesgo de desarrollo de cáncer).
Estadísticas y Tipos de Cáncer de Piel
Hoy en día, el riesgo de desarrollar cáncer de piel es de 1/1001.
Una sorprendente estadística: Sufrir tan solo 5 quemaduras solares antes de cumplir la veintena puede aumentar el riesgo de padecer melanoma en un 80 %.
Afortunadamente, con la protección adecuada, se pueden evitar las quemaduras solares. Por esta razón, es importante usar a diario un protector solar UVA-UVB de amplio espectro.
Tipos de cáncer de piel:
- Queratosis actínica o queratosis solar: Estas lesiones muy comunes no son cánceres de piel. Se trata de escamosos parches ásperos al tacto que tienden a volver a aparecer en la superficie de la piel. Aparecen tras una prolongada y repetida exposición al sol. Indican que la piel ha perdido su capacidad natural para protegerse del sol y sus rayos UV. Algunas de estas lesiones pueden conducir al desarrollo de cáncer de piel.
- Carcinoma basocelular: Representa el 90 % de los cánceres de piel y se originan debido a la frecuente y repetida exposición al sol durante la edad adulta. La detección temprana se traduce en que los carcinomas basocelulares se pueden tratar, ya que son de crecimiento lento. Dado que los carcinomas basocelulares se localizan por lo general en el rostro, la detección tardía puede derivar en cicatrices antiestéticas. Por lo tanto, es esencial que consultes con un dermatólogo si detectas nuevos bultos, protuberancias o úlceras en la piel.
- Melanoma: Un tipo de cáncer de piel maligno. Constituye el tipo de cáncer de piel más peligroso porque puede poner en riesgo la vida del paciente. Surgen como resultado de breves pero intensas exposiciones al sol, como las que causan quemaduras solares. Adquieren la forma de manchas marrones o negras en la piel sana. Y en el 35 % de los casos, se trata de un lunar que ya existía. Si se diagnostica durante su primera fase de desarrollo, puede curarse por completo con tratamiento médico.
En el riesgo de desarrollar cáncer de piel intervienen varios factores. Durante la niñez y la adolescencia, la exposición al sol influye en el número de lunares que pueden aparecer en la piel, así como en su tamaño. Sin embargo, cuantos más lunares tenga una persona, mayor será su riesgo de desarrollar un cáncer de piel, ya que el 35% de los cánceres de piel se desarrollan a partir de un lunar ya existente.
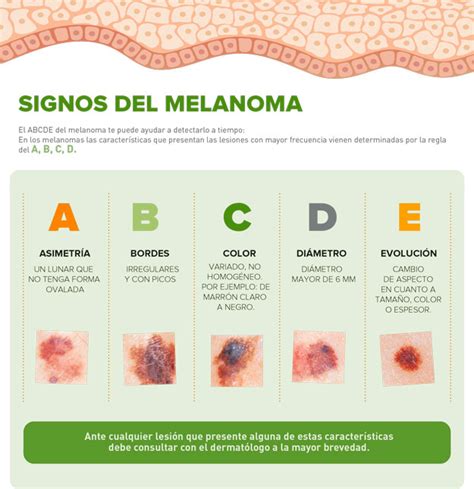
La Regla ABCDE para la detección del melanoma
Los dermatólogos han creado la regla ABCDE para la comparación de lunares y la detección de lunares potencialmente cancerosos.
- A. Asimetría. ¿Es tu lunar asimétrico?
- B: Bordes. ¿Presenta tu lunar bordes irregulares?
- C: Color. ¿Tiene tu lunar diferentes colores?
- D: Diámetro. ¿Tiene tu lunar más de 6 mm de diámetro?
- E: Evolución.
El 90% de los cánceres de piel son curables si se detectan a tiempo. Por esta razón es tan importante la detección. Si detectas un lunar nuevo o que está cambiando de aspecto, o si nunca te sometiste a un control de los lunares de todo el cuerpo, te recomendamos encarecidamente que visites a un dermatólogo. Recuerda, cuanto antes se diagnostique un cáncer de piel, mayores serán las posibilidades de que el tratamiento sea todo un éxito.
Previene el riesgo de padecer melanoma
Los dermatólogos concuerdan en que la ventana crítica para la prevención del cáncer de piel es la edad comprendida desde el nacimiento hasta los 20 años. El 86% de los melanomas se atribuyen a la sobreexposición a los rayos UVA y UVB, y el 80% de las lesiones cutáneas causadas por el sol se origina antes de los 18. Por ello, unas buenas prácticas de protección solar durante la niñez y la adolescencia son indispensables para preservar la salud del futuro, incluso décadas después. Por esta razón, es importante educar a los niños con buenas prácticas desde temprana edad, para que sean autónomos en la protección de su piel.
¿Qué protector solar debo usar para prevenir el cáncer de piel?
La seguridad de los protectores solares es actualmente objeto de un gran debate en la red. Ciertas afirmaciones recientes han sugerido incluso que los protectores solares pueden causar cáncer.
Hasta la fecha, no existen datos que evidencien efectos adversos para la salud de los humanos debido al uso regular de protectores solares.
La seguridad de los protectores solares ha sido investigada en laboratorios y en sujetos vivos durante muchos, muchos años. Varios estudios científicos han refutado las afirmaciones de que los protectores solares pueden causar melanoma. El sol causa cáncer de piel. Sabemos con certeza que el sol, o la radiación UV, causa cáncer de piel y los protectores solares protegen contra el melanoma. Con respecto al melanoma, el 86% de los casos se debe a la sobreexposición a los rayos del sol.
¿Cómo tratar las quemaduras solares?
El daño ocasionado por las quemaduras solares consiste en un exceso de oxidación y, al fin y al cabo, se produce la muerte de los queratinocitos, las células predominantes de la epidermis, la capa más superficial de la piel. Existe una relación directa entre el cáncer de piel y las quemaduras acumuladas a lo largo de la vida. En este sentido, como apunta la especialista, “el uso de fotoprotectores en áreas fotoexpuestas en los primeros 20 años de vida reduce en un 85% el riesgo de padecer cáncer de piel”.
Las personas más propensas a sufrir quemaduras son aquellas que tienen un fototipo claro, es decir, piel, ojos y pelo claro. También, como afirma Truchuelo, “es muy importante vigilar la medicación, puesto que determinados fármacos pueden ser fotosensibles”. Además, las quemaduras son más típicas en las primeras exposiciones solares del verano ya que, posteriormente, la piel se va defendiendo.
Cuando se produce una quemadura, dependiendo del grado de la misma, puede ser necesaria la valoración por parte de un especialista en dermatología. “Si se trata de una quemadura intensa, que puede ir acompañada incluso de fiebre, malestar general, será necesaria la valoración médica. En ocasiones tendremos que tratarlas con analgésicos, antipiréticos, suero”, apunta Truchuelo. En cualquier caso, la mejor arma es la prevención para evitar las quemaduras.
“Es fundamental la aplicación de cremas fotoprotectoras de factor alto y no olvidar la reaplicación de las mismas cada dos horas y tras el baño”. También se puede suplementar con un fotoprotector por vía oral.
Agua termal para las quemaduras solares
¡Ay! ¿No te has puesto suficiente crema solar y tu piel se está poniendo roja? ¡Rápido! Toma cartas en el asunto. Busca algo de sombra o ponte ropa que te proteja eficazmente la piel. A continuación, refresca tu piel aplicando una toalla húmeda, tomando una ducha o rociando la piel generosamente con Agua Termal, especialmente en las zonas expuestas. Repite la operación tantas veces como sea necesario. Bebe mucho líquido para mantener tu cuerpo hidratado y aplícate una crema o gel reparador para calmar tu piel dolorida.