La alergia al sol, también conocida como Erupción Polimorfa Lumínica (EPL), es cada vez más frecuente y suele producirse en primavera, durante las primeras exposiciones al sol, ya que la piel ha estado cubierta durante todo el invierno. Se caracteriza por un sarpullido (pequeños granos rojos) que pica mucho y produce cosquilleo.

Como cualquier alergia, la alergia al sol es una reacción excesiva del sistema inmunológico contra una sustancia, normalmente inofensiva, presente en el medio ambiente. Sin embargo, se le llama "alergia al sol" pero no suele poner en peligro directamente la vida de la persona. A veces también hablamos de fotoalergia o fotodermatosis.
Tipos de Reacciones Alérgicas al Sol
Las características de la alergia al sol difieren según el tipo de reacción. Existen 4 tipos de reacciones alérgicas al sol, clasificadas según los síntomas y las circunstancias de aparición:
- Erupción polimorfa
- Lucitis estival
- Erupción fotoalérgica o fotosensibilizante
- Urticaria solar
La reacción de la piel al sol a veces se conoce como lupus eritematoso. La picazón es sin duda el síntoma más incómodo, ya que es muy desagradable y puede causar una sensación de picadura y ardor, especialmente si la persona se rasca.
Alergia al Sol en Bebés y Niños
La alergia al sol no debería ocurrir en los bebés, dado que siempre deben estar protegidos del sol, de la cabeza a los pies. La alergia al sol en los niños también suele ser una reacción al calor.

Prevención de la Alergia al Sol
¡Protege siempre bien tu cara cuando te expongas al sol! Si piensas en aplicarte protector solar en los brazos, a veces te olvidas de las manos. Los brazos son parte de las zonas más afectadas por la alergia solar.
Lo ideal es, por supuesto, evitar la reacción al sol. Por lo tanto, si ya has estado expuesto a este tipo de situaciones en el pasado, recuerda protegerte lo suficiente con un protector solar específico para pieles alérgicas, como la protección Anthélios de La Roche-Posay o la de Isdin por ejemplo, y usar ropa que proporcione suficiente cobertura.
Tratamientos para la Alergia al Sol
Para tratar una reacción relacionada con el sol, puedes, como ya hemos visto, tomar un antihistamínico y aplicar una crema calmante. Para tratar la alergia al sol que ocurre durante el día, considera la posibilidad de aplicar primero un protector solar, incluso si ya lo has aplicado, así como de cubrirte con un paño y de beber lo suficiente.
Medicamentos y Complementos
Los medicamentos para la alergia al sol son, como se mencionó anteriormente, los antihistamínicos. La crema para después del sol sirve para aliviar la piel en caso de quemaduras solares, pero no es suficiente en caso de alergia al sol. También puedes tomar complementos de vitamina A (betacaroteno) y vitamina E dos semanas antes de la exposición al sol, como por ejemplo Oxelio o el Phytobronz d’Arkopharma. La vitamina PP también se utiliza en el tratamiento preventivo de las alergias solares, ya que ayuda a preparar la piel.
Granos y Ampollas Causadas por el Sol
Los granos y las ampollas relacionados con el sol pueden ser muy desagradables. Los granos son pequeños, muy rojos, muy juntos y producen fuerte picazón. Las ampollas son menos frecuentes y generalmente resultan de una quemadura de segundo grado. Se forman como resultado de la reacción inflamatoria de la piel, produciendo un líquido que se acumula entre las diferentes capas de la piel.
Protección Solar: Clave para Evitar Reacciones Alérgicas
Para evitar reacciones alérgicas al sol y para protegerte de los peligros de los rayos UV, siempre debes aplicarte protector solar cuando te expongas al sol. Recuérdalo especialmente durante las primeras exposiciones de la estación. Si te expones al sol después de una quemadura, elige siempre un protector solar con la máxima protección.
Advertencia: no las confundas con la pomada destinada a calmar y aliviar la piel en caso de alergia al sol que solo se puede aplicar por la noche y no debe exponerse al sol.
Sarpullido por Calor
El sarpullido por calor es muy común en los bebés porque su piel es sensible a la transpiración y a menudo tienen muchos pliegues, lo que favorece la humedad y la irritación. Lo ideal es mantenerlos frescos, enfriarlos con un paño húmedo y asegurarse de que su piel esté bien seca. El sarpullido por calor puede aparecer tanto en niños como en bebés por las mismas razones. Por lo tanto, puedes aplicar las mismas medidas preventivas y curativas que para los bebés. Puedes evitar el sarpullido en el rostro aplicando un protector solar de textura más ligera, especialmente diseñado para el rostro, que deja respirar la piel.

Placas Rojas y Rosácea
Las placas rojas suelen acompañar a la alergia al sol, ya que los pequeños granos rojos aparecen a menudo en placas. Como se explicó anteriormente, las rojeces relacionadas con el calor son diferentes a la alergia solar propiamente dicha. Las rojeces en las piernas también están relacionadas con el sudor, pero no deben confundirse con los pequeños puntos rojos que aparecen después de la depilación o el afeitado. Estas rojeces pueden parecer quemaduras solares o sarpullido.
Rosácea Facial
¿Tiene la piel roja en la nariz, las mejillas y la barbilla? ¿Tiene parches, pequeñas zonas de hinchazón (o edemas) y granos? Es posible que sufra de rosácea (también conocida como cuperosis) en el rostro. Aunque es una afección difícil de sobrellevar porque es muy visible, debe saber que no está solo y que existen soluciones para calmar y reducir los síntomas.
La rosácea es más frecuente en mujeres de piel clara y suele aparecer después de los 30 años, pero puede afectar a cualquier persona. La evidencia acumulada sugiere que ciertos alimentos pueden desencadenar estos síntomas en personas susceptibles. Sin embargo, no todo es restrictivo cuando se trata de la rosácea y la dieta. El desafío para los pacientes es identificar sus propios desencadenantes alimentarios.
¿Qué es la rosácea facial?
- Lo que vemos, lo sentimos: enrojecimiento temporal en los pómulos acompañado de sensaciones localizadas de calor llamadas «ardor», manchas rojas en el rostro que desaparecen al presionarlas (eritema), granos (llamados pápulo-pústulas), dilatación de pequeños vasos superficiales y a veces incluso hinchazón en ciertas zonas de la piel (edema). Estos diferentes síntomas dan lugar a signos visibles (la piel está enrojecida, con granos) y a molestias: una sensación de hormigueo, o incluso de ardor.
- Qué ocurre: la rosácea es una enfermedad inflamatoria crónica de la piel que afecta a los pequeños vasos sanguíneos. Se manifiesta en «brotes» (es decir, episodios periódicos más intensos). Aparece en el centro del rostro (nariz, barbilla, mejillas). Esta rosácea se produce cuando la piel deja de desempeñar correctamente su función protectora, se vuelve permeable y se deshidrata: el sistema inmunitario deja de funcionar correctamente y crea inflamaciones. Esto hace que los vasos sanguíneos se dilaten, lo que provoca el enrojecimiento de la superficie de la piel.
- De dónde viene: la rosácea puede deberse a factores genéticos (heredados de nuestros padres), como tener la piel clara y los ojos claros, o a factores ambientales (variaciones de temperatura, sol). También puede deberse a una reacción anormal de los microvasos sanguíneos al calor o a otros factores desencadenantes (comida picante, bebidas calientes, alcohol, tabaco). Por último, puede estar causada por la presencia excesiva de un ácaro, presente de forma natural en la piel del rostro (Demodex).
Rutina de Cuidado para la Rosácea
Para limitar el enrojecimiento del rostro debido a la rosácea, primero debe utilizar productos de cuidado de la piel que la calmen, sin dañarla. Asegúrese mantener su piel bien hidratada. Esto implica los productos de cuidado de la piel que se aplican, por supuesto, pero también debe recordar beber suficiente agua a lo largo del día. Un estilo de vida saludable también contribuye a una piel sana. Asegúrese de hacer ejercicio (sin exponerse al sol o al frío extremo), duerma lo suficiente y descanse con regularidad, y lleve una dieta sana y equilibrada que incluya vitaminas, que son excelentes para la piel.
Para limitar los signos de la rosácea (sensación de calor, dilatación de los vasos sanguíneos, enrojecimiento) opte por cosméticos sin perfume, sin alcohol (llamado ALCOHOL DENAT en la fórmula) y productos no comedogénicos.
Un microbioma intestinal equilibrado puede influir positivamente en la inflamación sistémica y, por extensión, en la rosácea. La evidencia sugiere la eliminación de los alimentos ricos en gluten y azúcares refinados. Entre los principales se encuentran los derivados del trigo, avena, cebada y centeno como el pan, galletas duces y saladas, tortillas, productos de bollería y pizzas, entre otros.
| Factor | Recomendación |
|---|---|
| Dieta | Evitar alcohol, café, alimentos picantes, gluten y azúcares refinados. Preferir alimentos antiinflamatorios y ricos en ácidos grasos buenos. |
| Cuidado de la piel | Usar productos sin perfume ni alcohol, mantener la piel hidratada. |
| Estilo de vida | Ejercicio moderado, sueño suficiente, dieta equilibrada. |
Los dermatólogos ahora están más inclinados a discutir las opciones de dieta y estilo de vida con sus pacientes como parte de un enfoque de tratamiento integral. Finalmente, la influencia de la dieta en la rosácea subraya la importancia de una perspectiva personalizada en el tratamiento de la enfermedad. Lo que funciona para una persona puede no funcionar para otra.
Dermatitis Atópica (DA)
La dermatitis atópica (DA) es la forma más frecuente de eccema en niños aunque puede afectar a cualquier edad. Se asocia, con frecuencia, a asma, rinitis y alergia alimentaria. El tratamiento farmacológico tópico incluye corticoides e inmunomoduladores (pimecrólimus y tacrólimus). La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel, no contagiosa, que se caracteriza por lesiones eccematosas de distribución y morfología características, piel seca y picor intenso.
La DA es benigna pero puede llegar a alterar la calidad de vida de una forma notoria. Los recursos personales, sociales, emocionales y financieros de los pacientes, de sus cuidadores y del sistema de salud se ven inmensamente afectados por la carga que supone esta enfermedad si no se trata adecuadamente. En algunos casos (no en todos) es posible demostrar la existencia de alergia a uno o varios alimentos, o a otros alérgenos (ácaros del polvo, epitelios de animales, etc.).
Las primeras manifestaciones de la DA suelen aparecer en la infancia. Un 60 % de los niños afectados la manifiesta en el primer año de vida y el 90 %, antes de los 5 años. Numerosos estudios sugieren que la DA afecta a ambos sexos por igual. La mayor parte de los niños con DA presentan una enfermedad de transcurso leve (67 %) y el restante 33 %, una DA moderada o grave.
Las características clínicas esenciales de la DA son: piel seca, presencia de picor y lesiones eccematosas con una distribución típica, que cursan de forma crónica o en brotes, junto con los antecedentes de enfermedad atópica. El prurito (picor) es la característica fundamental de la DA. Su intensidad es variable, suele empeorar por la noche y provoca rascado compulsivo, lo que deriva en liquenificación; los pacientes con dermatitis atópica presentan una disminución del umbral del picor.
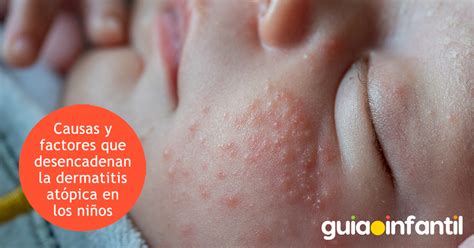
No existe una única lesión cutánea. Las lesiones pueden variar en su forma según la fase de eczcema (aguda, subaguda y crónica), y en su distribución, en función de la edad del paciente (fases de lactante, infantil y del adulto).
En el lactante suele comenzar con un enrojecimiento de las mejillas que evoluciona a pequeñas vesículas, que dan lugar a la formación de costras. Estas lesiones pueden progresar hacia la frente, pabellones auriculares, mentón, cuello y cuero cabelludo. Se respeta el triángulo nasolabial que destaca por su color blanco a diferencia del enrojecimiento difuso del resto del rostro.
En niños y adultos se afectan fundamentalmente los pliegues de las superficies flexoras de brazos y piernas. Otras localizaciones son: las muñecas, tobillos, cuello, pliegues de los glúteos y la cara, sobre todo las zonas cercanas a la boca y los párpados. En ocasiones, la afectación se mantiene en las zonas extensoras, característica de la fase del lactante, y se denomina eccema de patrón inverso.
En el adulto el eccema crónico de manos puede ser la principal manifestación. En los casos de larga evolución aparece liquenificación. En ocasiones, el eccema aparece localizado en zonas específicas como son: labios (queilitis descamativa), orejas (con formación de fisuras), areola mamaria, mitad distal de las plantas del pie y la superficie plantar de los dedos (dermatitis plantar juvenil), manos (eccema inespecífico, eccema dishidrótico o pulpitis digital crónica; esta última, más frecuente en niños), párpados, o como fenómeno postinflamatorio (pitiriasis alba).
La sequedad cutánea es común en los pacientes y persiste a lo largo de toda la vida, independientemente de la actividad de la enfermedad, empeorando en invierno y mejorando en primavera. La queratosis pilar está condicionada por un exceso de formación de queratina que obtura el folículo piloso y se objetiva como pápulas rugosas.
Se debe tanto a factores genéticos como a factores ambientales. Se han descrito una variedad importante de alteraciones inmunitarias, como la respuesta defectuosa a la sensibilidad retardada, el aumento de la susceptibilidad a determinadas infecciones y el desequilibrio inmunológico que conlleva una alteración en la síntesis de la IgE. Así, en un 80 % de los pacientes, se registra una elevación de la IgE sérica total y de eosinófilos en la sangre.
No existe ninguna prueba de laboratorio específica para el diagnóstico de DA. Por tanto, el diagnóstico se basa en la presencia de un conjunto de síntomas y signos clínicos, junto con varias características asociadas, datos de la historia personal y familiar, factores desencadenantes, datos serológicos e incluso la presencia de complicaciones de la propia enfermedad.
En la DA debemos individualizar cada tratamiento; identificar y reducir los efectos causales o exacerbantes. Es imprescindible establecer una buena relación entre médico-paciente y sus familiares; conviene explicar las características de la enfermedad y su evolución a brotes. Es vital una adecuada hidratación de la piel y una reducción de los factores desencadenantes de la dermatitis.
Durante los brotes, el tratamiento de primera línea son los corticoides tópicos, que son muy efectivos pero no están exentos de efectos secundarios tales como la atrofia cutánea, entre otros. Es necesario instruir en su buen uso y evitar el miedo exagerado (cortisonofobia). También conviene insistir en el modo de aplicación del corticoide tópico: una capa fina bien extendida con un ligero masaje.
Para controlar el picor es más adecuada una correcta hidratación y el control de los brotes de la enfermedad.