La psoriasis es una enfermedad inflamatoria crónica de la piel caracterizada por lesiones eritematosas, rojas, en placas y descamativas, que se localizan normalmente en los tobillos, los codos, la espalda o diseminadas. En los últimos años en España ha aumentado, de manera considerable, el número de personas que tiene psoriasis, superando el millón (un 2% de la población). Es una patología con efecto autoinmune y gran predisposición genética, pero no es contagiosa. Es importante su tratamiento, para minimizar los molestos síntomas, pero hay que saber que al ser una enfermedad crónica la psoriasis no se cura.
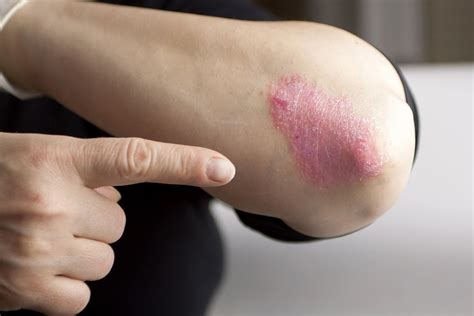
Psoriasis en el codo
Tipos de Psoriasis
Las lesiones pueden distribuirse en diferentes zonas del cuerpo y, en dependencia de su localización, reciben un nombre u otro. Los tipos de psoriasis son:
- Vulgar: Placas grandes diseminadas en tronco y extremidades. Es la psoriasis más frecuente.
- Palmo-plantar: Lesiones que sólo se localizan a nivel de las palmas de la mano y las plantas de los pies. Son molestas para el paciente porque dificultan la actividad diaria de quien las tiene. Suelen ser ampollares, pustulosas y húmedas y pueden agrietar la piel.
- Invertida: Aparecen sólo a nivel de los pliegues de las ingles, axilas o en la zona submamaria. Por si color rojizo en ocasiones se confunden con un intertrigo por hongo.
- En gota o guttata: Puntitos diseminados en todo el cuerpo. Se sabe que existe un alto porcentaje de pacientes diagnosticados que presentan estas lesiones a consecuencia de bacterias que colonizan la nasofaringe. En la mayoría de los casos con un tratamiento antibiótico se resuelve.
- Cuero cabelludo: Esta psoriasis se puede confundir con una dermatitis seborreica y su tratamiento es muy similar.
- Ungueal: Las lesiones aparecen en las uñas y muchas veces se confunden con hongos.
Las placas de la psoriasis producen picor, dolor, grietas y escozor y problemas estéticos que afectan psicológicamente al paciente. Aunque ya hemos dicho que no son contagiosas, la persona que tiene las lesiones se siente mal y tiene tendencia a rechazo social. El 36% de los pacientes con esta patología reconoce tener falta de autoestima y el 24% siente tristeza a causa de la enfermedad, según los datos facilitados por Acción Psoriasis (Asociación de Pacientes de Psoriasis, Artritis Psoriásica y Familiares).
Causas de la Psoriasis
Esta enfermedad puede aparecer en cualquier momento de la vida, aunque cuando lo hace en niños tiene mejor pronóstico. No se conoce exactamente qué causa la psoriasis, pero se sabe que existe una predisposición a padecerla y está muy relacionada con situaciones de estrés. Hay personas que tienen lesiones en un momento puntual y después desaparecen, pero eso no implica que en un futuro no puedan tener otro brote. También hay quien las tiene constantemente y se agravan o minimizan en función del estrés que tengan. Las principales causas son:
- Estrés
- Causas genéticas
- Causas ambientales
Es importante acudir al dermatólogo si aparecen lesiones o placas que puedan hacer sospechar de un inicio de psoriasis. Este es el especialista encargado de tratar esta enfermedad, aunque en ocasiones los médicos de familia también hacen un seguimiento. El diagnóstico se realiza por la forma de las lesiones.

Causas de la Psoriasis
Psoriasis en Niños
La psoriasis es la enfermedad eritemato-escamosa más frecuente de la edad pediátrica. Esta dermatosis afecta al 2% de la población general y representa el 4% de las dermatosis en los pacientes menores de 16 años. La psoriasis infantil tiene semejanzas con su presentación en el adulto, pero tiene unos rasgos que la caracterizan: formas clínicas peculiares, antecedentes familiares frecuentes, las infecciones como factor desencadenante y un manejo terapéutico diferente. Su presentación clínica es muy variable, desde formas muy leves y de fácil tratamiento hasta formas muy graves y recalcitrantes, que suponen un dilema terapéutico. El diagnóstico precoz y el manejo adecuado de esta enfermedad son de vital importancia. La psoriasis es una enfermedad crónica que afecta a la calidad de vida del niño y sus familiares, puede asociar comorbilidades y conllevar problemas psicosociales.
Epidemiología
La psoriasis representa una de las enfermedades cutáneas más comunes en la práctica dermatológica, con una prevalencia estimada mundial de 1-3%. En general, se acepta que la psoriasis infantil representa un 4% de todas las dermatosis vistas en pacientes menos de 16 años en Europa y Norteamérica y que un tercio de los pacientes afectados de psoriasis inician sus lesiones en la edad pediátrica.
Etiopatogenia
La psoriasis es una enfermedad inflamatoria crónica que aparece tras la exposición a unos factores desencadenantes ambientales en individuos genéticamente predispuestos. En la psoriasis, como respuesta a un factor desencadenante, la respuesta inmunitaria innata y adaptativa estimula a las células T, lo que conlleva un aumento de la expresión de citocinas proinflamatorias (factor de necrosis tumoral alfa [TNF-α], interleucina [IL]-17, IL-23 e interferón gamma) con la estimulación de la proliferación de queratinocitos y de la proliferación endotelial vascular.
La teoría de una base genética se apoya en la observación de una historia familiar positiva entre el 16 y el 71%. La historia familiar aún es más común en los niños que en los adultos. Swanbeck et al9 calcularon el riesgo de que la enfermedad se desarrolle en los niños. Un niño sin ninguno de los padres afectado tiene un riesgo de 4% de tener psoriasis, pero si uno de los progenitores tiene psoriasis, el riesgo es del 28% y asciende al 65% si están los 2 progenitores afectados. Si además hay otro niño más afectado en la familia, el riesgo aún era mayor.
Los factores desencadenantes más conocidos en los niños son:
- Las infecciones por Streptococcus pyogenes. Es la más frecuente. La infección desencadena típicamente una psoriasis en gotas y más raramente psoriasis en placas o psoriasis pustulosa. La infección más común es la faringoamigdalar, pero también en el contexto de una dermitis perianal estreptocócica.
- Otras infecciones menos frecuentes implicadas son: Staphylococcus aureus. Virus de la inmunodeficiencia humana (VIH), Candida albicans y Pityrosporum ovale, y en relación con la enfermedad de Kawasaki.
- Fármacos (hormona del crecimiento, betabloqueantes, interferón, corticoides al suspenderlos).
- Otros: traumatismos, estrés.
Manifestaciones Clínicas
La psoriasis es una enfermedad eritemato-escamosa que se caracterizan por presentar una erupción más o menos extensa de pápulas eritematosas con descamación. Las presentaciones clínicas de la psoriasis pediátrica varían con la edad de aparición. También hay formas de presentación a diferenciar según la localización.
Psoriasis en el Lactante
La manifestación de psoriasis más frecuente en los niños menores de 2 años es la psoriasis del área del pañal que tiene 2 patrones de presentación:
- La psoriasis del pañal localizada con placas eritematosas rojas, brillantes y bien delimitada, localizada en el área del pañal.
- La psoriasis del pañal con diseminación, en el que las lesiones se inician en el área del pañal y, posteriormente, de forma lenta o muy rápida se generalizan.
El diagnóstico de psoriasis del pañal no es fácil. Los datos clínicos como los bordes bien delimitados y los antecedentes familiares son claves para el diagnóstico. El diagnóstico diferencial incluye patologías más frecuentes, como dermatitis seborreica, infección por Candida albicans y dermatitis de contacto irritativa. Los cultivos bacterianos y antifúngicos descartan la sobreinfección. Cuando las lesiones se generalizan, debemos diferenciarla de la dermatitis seborreica, eccema atópico y eccema numular. Muchas veces, el diagnóstico definitivo solo se hace por la evolución de la enfermedad con los años.
Psoriasis Congénita
De forma excepcional, se describen casos de psoriasis congénita, presentándose como eritrodermia neonatal. Es un cuadro grave que se acompaña de fiebre mal estado general y riesgo de alteración del equilibrio hidroelectrolítico e infección. El diagnóstico no es fácil y el diagnóstico diferencial debe incluir las múltiples causas de eritrodermia en esta edad, sobre todo ictiosis, inmunodeficiencia, dermatitis atópica, dermatitis seborreica y síndrome de la escaldadura estafilocócica. Las lesiones hiperqueratósicas en cuero cabelludo y la onicopatía pueden ayudar al diagnóstico.
Psoriasis del Niño y Adolescente
La psoriasis en el niño y adolescente es similar a la presentación del adulto. Las formas de presentación son:
- Psoriasis en placas clásica.
- Psoriasis en gotas.
- Solapamiento eccema-psoriasis (eccema-psoriasis overlap).
Es la forma más frecuente de presentación, entre 34-84% según las series. Las lesiones son placas eritematosas muy bien definidas de diferentes tamaños con una escama gris plateada. Al retirar la escama por rascado, se observa una superficie húmeda con un piqueteado hemorrágico muy característico (signo del rocío hemorrágico de Auspitz). Las lesiones se distribuyen simétricamente, afectando a las superficies de extensión de codos, rodillas y tronco. Generalmente, las placas tienden a ser más pequeñas y con una descamación más fina que en los adultos. Las lesiones pueden afectar exclusivamente al cuero cabelludo. El fenómeno isomórfico (fenómeno de Koebner), consistente en el desarrollo de lesiones psoriásicas nuevas en los sitios de traumatismo cutáneo varios días después del episodio traumático.
Esta forma es muy frecuente en niños y adultos jóvenes. La erupción tiene un inicio brusco frecuentemente precedida por enfermedad intercurrente, generalmente una faringoamigdalitis por Streptococcus pyogenes y más raramente por una dermatitis perianal estreptocócica. Es una erupción de pequeñas pápulas eritematodescamativas, de 2-10 mm, de distribución generalizada, afectando al tronco y la raíz de extremidades. Puede afectar la cara y el cuero cabelludo, pero respeta palmas y plantas. El brote persiste 3-4 meses y remite espontáneamente. Es una forma de buen pronóstico, aunque a veces puede haber recidivas.
Representa una forma de presentación típica de la edad pediátrica. Un 5% de los casos de los casos de psoriasis en esta edad tienen una clínica de solapamiento psoriasis-eccema, con una erupción que muestra características de eccema y de psoriasis, siendo muchas veces el diagnóstico diferencial muy difícil. Es rara y menos frecuente que en los adultos. Se describen 4 formas de presentación: la psoriasis pustulosa anular, que es la más frecuente, la psoriasis pustulosa palmo-plantar, la acrodermatitis pustulosa de Hallopeau y la psoriasis pustulosa generalizada que se presenta en forma de eritrodermia generalizada con pústulas difusas en toda la superficie. Esta forma generalizada es un cuadro muy grave que se acompaña de fiebre y afectación del estado general, y que puede precisar ingreso hospitalario.
La afectación del cuero cabelludo es frecuente de forma aislada o asociada a otras lesiones desde el 11% hasta el 48% según las series. La presentación es variable: desde formas muy leves con escamas muy finas hasta formas más graves con placas hiperqueratósicas muy gruesas que cubren toda la cabeza. Las lesiones son placas eritematosas con escama gruesa, blanco-plateadas, que son más frecuentes en la zona occipital. Las lesiones pueden extenderse más allá de la línea de implantación del pelo. Puede ser muy pruriginosa. A veces, se presenta como placas de escamas amiantáceas: pitiriasis amiantácea o «falsa tiña», que pueden ser únicas o extenderse por todo el cuero cabelludo. A veces, se acompaña de pérdida del pelo que volverá a crecer lentamente si se tratada de forma adecuada.
Las lesiones en la cara son más frecuentes en niños que en adultos, variando desde el 18 al 46% de los casos. Es posible que en países con mayor exposición solar las lesiones en cara sean menos comunes. Los niños tienen placas eritematosas bien delimitadas y simétricas en las mejillas. Un sitio muy característico es debajo de los ojos. Las lesiones están mejor delimitadas que en el eccema, son anulares y son menos pruriginosas. La psoriasis facial puede ser la única manifestación en un 4% de los pacientes pediátricos. Cuando aparecen como únicas lesiones es difícil el diagnóstico de psoriasis.
Esta forma predomina o es exclusiva de áreas flexurales (genitales, axilas, perianal, inguinal, periumbilical). Aparece en un 9% de los casos de psoriasis pediátrica. Las lesiones en los pliegues son placas eritematosas bien delimitadas sin descamación. La humedad y maceración puede facilitar las infecciones bacterianas (sobre todo estreptocócicas) o fúngicas (por Candida albicans) y modificar o agravar la psoriasis en dicha localización.
Se pueden observar alteraciones ungueales, pero menos frecuentes que en adultos (7-40%). El «pitting ungueal» o punteado ungueal con depresiones mínimas afectado una o varias uñas es la lesión más frecuente. Otros cambios descritos incluyen: estriación longitudinal, hiperqueratosis subungueal, onicólisis y leuconiquia. En los casos con artropatía psoriásica, el hallazgo más común es el punteado o las estriaciones longitudinales.
Se describen en el 5% de los niños. Las lesiones son placas eritematosas en la mucosa oral, genital (vulva, pene). Otra forma de presentación es una lengua geográfica. La lengua geográfica puede producir sensación de quemazón o escozor tras contacto con ciertos alimentos como los cítricos.
Se desarrolla muy raramente en la edad pediátrica, aunque en el adulto alcanza una cifra de hasta 10%. Se inicia entre los 7 y los 14 años. En el 80%, las lesiones cutáneas preceden a la artritis. Comienza habitualmente como una enfermedad oligoarticular afectando a las articulaciones metacarpofalángicas, a las interfalángicas proximales o al esqueleto axial. Es importante un diagnóstico precoz para evitar la destrucción articular.
En los adultos, se conoce bien la relación entre psoriasis e inflamación sistémica y la asociación con síndrome metabólico y enfermedad cardiovascular. Los pacientes con psoriasis menores de 20 años presentan una mayor incidencia síndrome metabólico y artritis reumatoide y enfermedad de Crohn. El síndrome metabólico con hiperlipidemia, obesidad, diabetes mellitus, hipertensión arterial y sobrepeso supone un riesgo de enfermedad cardiovascular para los niños con psoriasis, por lo que es necesario ofrecer medidas de prevención para este grupo de pacientes. Los niños y los adolescentes con psoriasis tienen más ansiedad, depresión y trastornos psiquiátricos. Los niños con psoriasis moderada-grave tienen un compromiso de la calidad de vida igual que los niños con otras enfermedades crónicas como el asma, artritis y diabetes.
Diagnóstico
La psoriasis tiene un diagnóstico clínico. La biopsia cutánea puede ayudar a confirmar el diagnóstico. La histología es variable según la zona biopsiada, el tiempo de evolución y si el paciente ha sido tratado. En la epidermis muestra paraqueratosis focal, alargamiento regular de las crestas interpapilares, exocitosis de polimorfonucleares con formación de pústulas espongiformes de Kogoj y microabscesos de Munro-Sabouraud. En la dermis, se observa infiltrado mononuclear y dilatación capilar.
Tratamientos de la Psoriasis
Existen dos tipos de tratamientos para la psoriasis: locales y sistémicos. No obstante, si conocemos la existencia de un factor desencadenante que esté produciendo estrés en el paciente que le haya provocado la aparición o empeoramiento de las lesiones es importante que el paciente acuda al especialista en psiquiatría o al psicólogo para bajar esos niveles de estrés. Esta enfermedad no está relacionada con la alimentación.
Tratamientos Locales
- Mantener hidratada la piel las 24 horas del día. Se recomienda utilizar muchas cremas humectantes, de tipo vaselina, e incluso aceite de oliva. De esta forma se consigue mantener la piel lo más grasa posible, para contrarrestar las lesiones secas que producen mucho picor.
- Corticoides tópicos, cortisonas en forma de ungüento
- Derivados de la vitamina D, como el Calcipotriol
- Tratamientos con Rayos UVA
- Derivados de la brea de ulla aplicados de forma local
- Tratamientos inmunomoduladores
- Retinoides, que son análogos de la vitamina A y tienen un efecto antiinflamatorio
- Tratamientos locales con queratolíticos. Son medicamentos que hacen que disminuyan las costras, desprendiendo el exceso de grosor de la piel.
Tratamientos Sistémicos
- Los inmunomoduladores suprimen la capacidad de las células inmunes para reproducirse.
- Ciclosporina, suprime elementos del sistema inmunológico, haciendo más lentos los procesos de psoriasis
- Metotrexate, ralentiza el proceso de crecimiento de las células de la piel
- Ácido retinoico
- Agentes biológicos, como tratamiento alternativo
Remedios Naturales
También hay otras soluciones caseras que ayudan en el tratamiento de la psoriasis como:
- Heliotalasoterapia: La mezcla de mar, sol y agua
- Aceite de árnica aplicado en las zonas en las que haya placas o descamaciones
- Aloe vera para aliviar el picor
- Aguacate frotado en las zonas afectadas

Tratamientos para la Psoriasis
ESTO COMBATE LA PSORIASIS POR DENTRO Y POR FUERA Remedios Caseros Para La Psoriasis
Tratamiento en Niños
Las opciones terapéuticas disponibles en los niños son básicamente las mismas que en los adultos, pero el tratamiento de la psoriasis infantil tiene 3 aspectos peculiares que lo identifican:
- El manejo de una enfermedad crónica de por vida.
- Las limitaciones de las opciones terapéuticas que impone la edad del paciente.
- Ausencia de guías de manejo universalmente aceptadas en los niños.
El manejo estará influido por ser una enfermedad que influye en la calidad de vida del niño y en el desarrollo psicosocial, tan importante en la edad escolar y adolescencia.
10 Consejos para Controlar la Psoriasis
Aunque solo de manera excepcional la psoriasis se cura definitivamente, adoptar una serie de hábitos puede ayudar a prevenir y/o mejorar los brotes en quienes padecen esta enfermedad:
- Cuida tu alimentación. Existen tres aspectos de la alimentación que tienen un efecto importante en la evolución de la enfermedad: mantén un peso adecuado y, si existe obesidad, realiza una dieta baja en calorías para perder peso; potencia los productos vegetales (menos carnes y grasas animales); y consume abundantemente (más de tres raciones a la semana) fuentes de ácidos grasos omega 3 (salmón, caballa, arenque, sardina, y/o fuentes añadidas a alimentos, como lácteos, margarinas).
- Mantén una higiene diaria y muy cuidada. Dúchate todos los días o incluso date un baño caliente y con sustancias emolientes para reducir el picor, hidratar las placas de psoriasis e, incluso, relajarte. También es fundamental cuidar la piel, hidratándola con lociones que la suavicen y aumenten su elasticidad, y no aplicando colonias ni perfumes directamente sobre ella, ya que la sequedad, además de causar picor e irritación, puede empeorar la psoriasis.
- Presta atención a tus manos y pies. El cuidado de estas partes del cuerpo es muy especial: recorta bien las uñas y evita las manicuras que puedan dañar su superficie; y usa calzado cómodo en los casos de psoriasis plantar, evitando rozaduras que pueden contribuir a agravar el cuadro. Y en general, no utilices prendas de lana o fibras artificiales, ni el abrigo en exceso, porque pueden aumentar el picor de la piel psoriática.
- Utiliza cosméticos adecuados. Una elección equivocada puede provocarte una piel más seca y tirante, y más picor y descamación, lo que puede dificultar que tus tratamientos tópicos actúen eficazmente. El pH de los productos debería estar entre 4 y 4.5, es decir, ligeramente ácido, como nuestra piel. La piel con psoriasis puede oler de una forma especial, por lo que es básica la elección de un buen jabón para lavarse; evita los geles y champús agresivos, así como las esponjas u otros utensilios (guante de crin, manoplas, cepillos, etc.) que puedan irritar la superficie cutánea. Además, para disminuir la hiperqueratosis podemos aplicar productos que renueven la piel como los alfa y beta-hidroxiácidos.
- Pelos fuera. Cuando te afeites, opta por un método suave y usa siempre, antes y después, una crema emoliente, calmante y reductora de la descamación. Respecto a la depilación, no existe un sistema mejor para los pacientes con psoriasis respecto a la población general, aunque no se puede realizar fotodepilación en áreas activas de psoriasis por el riesgo de quemaduras.
- No huyas del sol. En la mayoría de los casos, la luz solar y los rayos ultravioletas son beneficiosos para la psoriasis, al frenar la hiperproliferación de células en la placa. Por eso, es conveniente exponerse al sol, pero tomando siempre las precauciones adecuadas para no sufrir quemaduras solares ni demasiada sequedad en la piel. Sobre todo, no olvides aplicarte fotoprotección con un factor mínimo de 30 media hora antes de tomar el sol, ni de renovarla tras el baño.
- Dale una oportunidad a los balnearios y la playa. La estancia en un balneario, el reposo, la tranquilidad, la aplicación de sales, barros, emolientes, aguas tratantes, etc… puede ser muy beneficiosa para tu enfermedad. Y en la playa, además te beneficiarás de los minerales presentes en el agua del mar (el sodio, magnesio, bromo, iodo y calcio) y en la propia arena.
- Lactancia sí, pero con precauciones. Si acabas de ser madre y deseas dar el pecho a tu bebé, informa antes a tu médico, pues es posible que algunos medicamentos puedan llegar a la leche tras haber penetrado por la piel en otra parte del cuerpo. Por otra parte, justo antes de la toma, humedece tus pezones con hidratantes intensos para que puedas amamantar sin molestias.
- Intenta quitarle hierro al asunto. Si tu hijo tiene psoriasis, no te obsesiones con la enfermedad y ayuda también a tu hijo a entenderla con naturalidad: por ejemplo, jugad juntos con los ungüentos y cremas hidratantes para que no entienda el tratamiento como un castigo. Y, por supuesto, fomenta el contacto físico con él: acarícialo,bésalo y abrázalo todo lo posible.
- Desde el 1 de marzo está disponible en España para su prescripción deucravacitinib (Sotyktu, de Bristol Myers Squibb). Esta molécula pequeña es el primer medicamento de la clase de los inhibidores de la tirosina quinasa 2 (TYK2), que pertenece a la familia de las janus quinasas (JAK).
tags: #antibiotico #para #la #psoriasis