El uso de antibioterapia sistémica es muy frecuente en Dermatología.
En la actualidad, las infecciones de piel y partes blandas forman parte de un alto porcentaje de las consultas en salud.
Estas van desde infecciones leves, donde el manejo se realiza con tratamiento tópico, hasta aquellas con severo compromiso sistémico, requiriendo terapia antibiótica sistémica e incluso el desbridaje quirúrgico.
En general, son producto de un desbalance entre los mecanismos de defensa de la barrera cutánea y los factores de virulencia y patogenicidad de los microorganismos que la afectan.
Las infecciones que comprometen la piel son producto de un desbalance entre los mecanismos de defensa de la barrera cutánea y los factores de virulencia y patogenicidad de los microorganismos que la afectan.
El objetivo de esta revisión es describir las principales y más frecuentes patologías infecciosas que afectan a la piel, por lo que se hará énfasis en la clínica de cada una de ellas, entregando diversas claves diagnósticas para el adecuado enfrentamiento en la práctica, así como en los principales agentes involucrados y los tratamientos más adecuados para cada uno de estos.
Esto último toma gran importancia en la actualidad debido al aumento de la resistencia antibiótica a nivel mundial, favorecido por el mal uso y abuso de los antimicrobianos que disponemos a la fecha.
Para la presente revisión se analizaron los artículos más relevantes y recientes en cuanto a patología infecciosa cutánea, de forma de poner a disposición el conocimiento más actualizado posible.
Se pueden clasificar según distintos criterios, como por ejemplo, profundidad, gravedad, microorganismos involucrados y si estas son purulentas o no.
El reconocer estas entidades clínicas es de suma importancia para llevar a cabo un adecuado tratamiento en los pacientes que presentan estas afecciones, ya que los diagnósticos erróneos llevan a las múltiples consultas con el consiguiente aumento de costos asociados en atención en salud.
Clasificación de las Infecciones de Piel y Tejidos Blandos
Las infecciones de piel y tejidos blandos se pueden clasificar según distintos criterios, entre los que encontramos profundidad, gravedad, microorganismos involucrados y si estas son purulentas o no.
En especial, este último criterio ayuda a determinar el enfoque terapéutico inicial para enfrentar dichas patologías.
Agentes Patógenos Comunes
Los principales organismos que generan las infecciones de piel y partes blandas son de origen bacteriano, sin embargo, otros agentes como los virus, parásitos y hongos también tienen un rol no menor, por lo que el clínico al momento de generar sus hipótesis de trabajo, debe incluirlos dentro de sus diagnósticos diferenciales y ser capaz de sospecharlos.
Infecciones Bacterianas
Dos son las más importantes cuando se hace referencia a infecciones cutáneas y de partes blandas, estas son las causadas por el Staphylococcus aureus (S. aureus) y el Streptococcus pyogenes (S. pyogenes).
Los bacilos Gram negativos son otro grupo bacteriano importante sobre todo en pacientes hospitalizados.
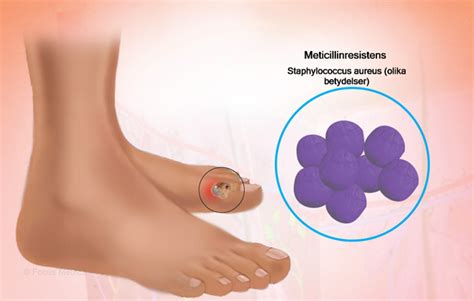
- Staphylococcus aureus: bacteria cocácea Gram positiva que se agrupa formando racimos. Es el principal microorganismo patógeno involucrado en las infecciones de piel y tejidos blandos, se encuentra en un 30-40% de los hisopados nasales en la población general. Son determinantes del daño causado al hospedero, factores ambientales como traumatismos, comorbilidades, infecciones activas, sumado a factores de virulencia específicos del microorganismo. Una de las ventajas de este agente es su capacidad de evasión del sistema inmune, específicamente debido a que secreta moléculas que inhiben la diapedesis y, por ende, la migración de los neutrófilos, bloquean la fagocitosis o alteran las vías apoptóticas de los polimorfonucleares. Estos fenómenos permiten a este patógeno generar una gran variedad de manifestaciones clínicas desde foliculitis aisladas a infecciones necrotizantes con riesgo vital. La prevalencia del S. aureus meticilino resistente (SAMR) no ha sido establecida de forma clara, los datos de países sudamericanos son escasos. La prevalencia más alta reportada de la región es de un 88% en Argentina y las más bajas son de Brasil, con 4,5 a 8,6% y Bolivia con 1,5% de casos reportados.
- Streptococcus pyogenes: Es la segunda bacteria patógena más importante que afecta la piel y el tejido subcutáneo. Morfológicamente, es una cocácea Gram positiva que se agrupa en cadenas, se encuentra tanto en las mucosas como en la piel y puede causar gran variedad de manifestaciones, desde erisipela hasta neumonías o meningitis bacteriana severas. Dentro de sus mecanismos patogénicos se encuentran la estreptolisina S y O, hialuronidasa, estreptoquinasa, exotoxinas pirogénicas, entre otras que favorecen la virulencia de esta bacteria.
- Bacilos Gram negativos: Este grupo bacteriano ocupa un rol no menor en la génesis de infecciones cutáneas, que en su mayoría se hacen presente en el ambiente hospitalario, principalmente en cuadros de infecciones asociadas al sitio quirúrgico y en gran proporción en los pies diabéticos. Los agentes que más comúnmente han sido aislados son Escherichia coli, Pseudomona aeruginosa, Proteus spp. y Klebsiella pneumoniae.
Infecciones Virales
Múltiples infecciones cutáneas son producidas por virus, destacándose principalmente virus herpes simplex tipo 1 y 2, virus varicela zoster, Pox virus y virus papiloma humano.
Pacientes con algún grado de inmunocompromiso pueden desarrollar una infección diseminada y causar formas graves de la enfermedad como el eccema herpeticum, que puede ocurrir hasta en el 3% de los pacientes con dermatitis atópica.
Infecciones Parasitarias
Existen varios ectoparásitos capaces de comprometer la piel y fanéreos en el humano, siendo las enfermedades más frecuentes la pediculosis y la escabiosis.
En el último tiempo en la población chilena estas infecciones han ido aumentando, en contexto de la migración y el hacinamiento de la población.
Con menor frecuencia, también destacan las enfermedades del viajero como las producidas por rickettsias, como por ejemplo la tungiasis y larva migrans.
Infecciones Micóticas
Tanto las infecciones micóticas superficiales, como las profundas, pueden presentar un sin número de manifestaciones cutáneas.
Las micosis superficiales son producidas por dos grandes grupos de hongos: las levaduras y los dermatofitos (tiñas).
Las primeras ocurren por una alteración de la microbiota que lleva a una proliferación del hongo y las segundas son infecciones exógenas en que el contagio está dado por transmisión de un animal u otra persona.
Las micosis profundas son infecciones poco frecuentes que abarcan las micosis subcutáneas y las sistémicas.
Las micosis subcutáneas o por implantación, son producidas por hongos saprofitos cuyo hábitat es el suelo y las plantas, incluyen diversas entidades clínicas caracterizadas por la invasión de la piel y el tejido subcutáneo, mientras que las micosis sistémicas solo presentan lesiones en la piel en algunas ocasiones, ya sea por afectación directa de ella, como puerta de entrada, o tras la diseminación hematógena de la infección a partir de un foco profundo como pulmón, tubo digestivo o senos paranasales.
Características Clínicas de Infecciones Comunes
Impétigo
El impétigo es una infección de las capas superficiales de la piel hasta la dermis, altamente contagiosa que afecta generalmente a niños menores de 5 años, aunque puede presentarse a cualquier edad.
La prevalencia media global del impétigo en la infancia se estima en 12,3% y de un 4,9% en adultos, principalmente en países tropicales y de bajos ingresos.
Existen, en general, dos tipos de impétigo, el no buloso (INB) y el buloso (IB).
El INB se clasifica como primario cuando la invasión bacteriana se produce de manera directa sobre piel previamente sana y como INB secundario o impétigo común, si la infección es secundaria a alguna otra dermatosis subyacente que altera la barrera epidérmica, como por ejemplo sarna o eccema.
Por otro lado, el IB se caracteriza por la erupción cutánea de ampollas producidas por la acción de exotoxinas exfoliativas del S. aureus fagotipo II, exfoliatina A y B, sobre la desmogleina 1 en la epidermis.
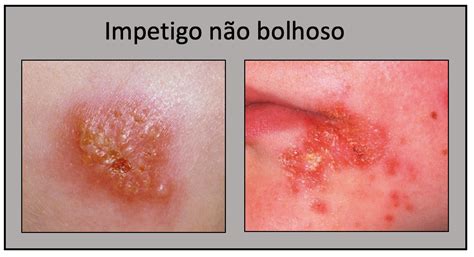
Impétigo No Buloso
Se ha estimado que más de 162 millones de niños sufren de impétigo en algún momento de sus vidas, determinado por la conjunción de varios factores predisponentes como climas de alta humedad, ingresos bajos, sumado al hacinamiento y la falta de higiene, al igual que la portación cutánea de los agentes causales.
El INB representa el 70% de los casos y es causado principalmente por S. aureus o Streptococcus pyogenes, variando según la época y la región.
En climas tropicales, predomina el estreptococo β-hemolítico grupo A (SBHGA) y en climas templados, el S. aureus.
Es importante destacar el aumento preocupante de SAMR asociado a la comunidad como agente etiológico del impétigo a nivel mundial, según reportes de varios estudios epidemiológicos.
La lesión inicial de cualquier tipo de impétigo es una vesícula de paredes delgadas, rodeada de un halo eritematoso en piel previamente sana de extremidades y cara (región nasal y perioral) que se rompe rápidamente, dejando una erosión superficial, a veces dolorosa, cubierta por costras de color marrón-amarillento o color miel (mielicéricas).
Las costras se secan y se separan, luego la erosión se repara sin dejar cicatrices.
Por lo demás, no hay síntomas sistémicos asociados como fiebre, malestar general o anorexia, pero es común la inflamación de los ganglios linfáticos regionales que drenan el área infectada.
El IB se caracteriza por vesículas o ampollas, con contenido a veces purulento, más grandes y resistentes, pudiendo persistir durante varios días.
Por lo general, hay menos lesiones, concentrándose con mayor frecuencia en regiones intertriginosas, axilas y cuello, aunque cualquier zona cutánea puede verse afectada, incluyendo palmas y plantas.
El tronco se afecta con mayor frecuencia que en el INB.
Es fundamentalmente clínico por las manifestaciones de las lesiones cutáneas y los antecedentes epidemiológicos asociados a factores condicionantes.
Se recomienda realizar tinción de Gram y cultivo de la secreción o exudado para identificar el agente causal, pero es razonable iniciar tratamiento antibiótico empírico frente a presentaciones clásicas.
Manejo del Impétigo
El tratamiento antibiótico acelera la curación de las lesiones, aunque en casos leves y sin comorbilidades, la resolución espontánea se produce en dos o tres semanas.
Tanto el IB como el INB se pueden tratar con antimicrobianos tópicos, principalmente con mupirocina, ácido fusídico o retapamulina, aplicados localmente 2 veces al día por 5 días.
Recientemente, la ozenoxacina, un nuevo agente antibacteriano tópico con potente actividad bactericida contra bacterias Gram positivas, ha demostrado ser eficaz y bien tolerado en el tratamiento del impétigo en pacientes desde los dos meses de vida.
Se recomienda la terapia con antibióticos vía oral en pacientes con numerosas lesiones (5 o más) o frente a brotes epidémicos de glomerulonefritis postestreptocócica, con el objetivo de disminuir la transmisión de la enfermedad, prefiriendo cefadroxilo o cloxacilina como tratamientos de primera línea para SAMS o SBHGA.
Considerar antibióticos activos contra SAMR como clindamicina, doxiciclina o trimetoprim-sulfametoxazol en aquellas situaciones mencionadas en la Tabla 2.
En caso de compromiso sistémico, progresión rápida del eritema o intolerancia a vía oral, se deberá contemplar el uso de antibioterapia empírica por vía parenteral, cuyo espectro de acción cubra de forma adecuada tanto Streptococcus spp., como S. aureus.
En países de menores ingresos, evidencia de alta calidad apoya el uso de cotrimoxazol oral o penicilina G benzatina intramuscular como primeras opciones de tratamiento para el impétigo.
Ectima
El ectima es una forma inhabitual ulcerativa de impétigo, causado por Streptococcus pyogenes, principalmente en niños con mala higiene, pacientes diabéticos o inmunocomprometidos.
Por lo general, se trata de un impétigo no tratado que se extiende en profundidad a través de la epidermis y la dermis, dando lugar a úlceras cubiertas por una costra amarilla y rodeada por márgenes violáceos elevados que curan dejando cicatriz residual.
Se acompaña de linfangitis y linfadenitis regional.
La localización más frecuente es en brazos y piernas, aunque pueden afectar casi toda la superficie cutánea.
Las complicaciones son infrecuentes, pero podría extenderse a otras áreas de la piel, desarrollar bacteriemia y glomerulonefritis secundarias.
El diagnóstico es clínico y se confirma con Gram y cultivo de frotis de la úlcera.
Como diagnósticos diferenciales, hay que descartar el ectima gangrenoso producido por Pseudomonas ante la presencia de una escara necrótica con centro verdoso y un paciente que clínicamente se ve enfermo.
Otro diagnóstico a considerar, es el pioderma gangrenoso, en especial frente a una lesión ulcerosa cutánea de evolución rápida, en un paciente que no mejora con el tratamiento local, con cultivos negativos y sin respuesta al tratamiento antibiótico.
A diferencia del impétigo, el ectima siempre debe tratarse con terapia antibiótica vía oral.
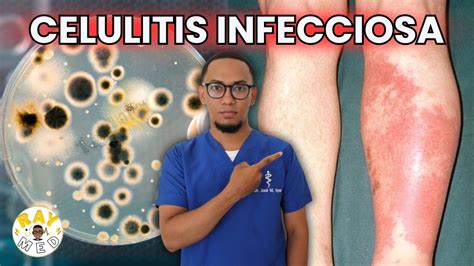
Celulitis y Erisipelas
La celulitis y la erisipela son términos que pueden llevar a confusión, corresponden a infecciones localizadas de partes blandas que se desarrollan como resultado de la entrada de bacterias a través de una barrera cutánea alterada.
Excepcionalmente, la causa es una bacteriemia desde otro sitio de infección, sobre todo en pacientes inmunocomprometidos.
La celulitis afecta la dermis más profunda y la grasa subcutánea, lo que determina compromiso más difuso con limites mal definido.
Puede o no haber presencia de pus con un curso clínico más indolente, determinando el desarrollo de síntomas localizados en unos.
CELULITIS INFECCIOSA: ¿Qué es y como tratarla? Te lo explico en menos de 10 MINUTOS!
Antibióticos Comunes Utilizados en Dermatología
A continuación, se mencionan algunos antibióticos sistémicos comunes utilizados en dermatología:
- Amoxicilina: Pertenece a la familia de las penicilinas. Este fármaco se usa para tratar infecciones bacterianas de piel y partes blandas (impétigo, celulitis…). La dosis habitual en adultos es de 500 mg cada 6 horas.
- Amoxicilina/Ácido Clavulánico: Pertenece a la familia de las penicilinas. La dosis habitual en adultos es de 500-875 mg cada 12-8 horas. El efecto secundario más frecuente es la diarrea. En caso de diarrea debe evitar el uso de antidiarreicos.
- Penicilina Benzatina: Penicilina de acción prolongada utilizada en Dermatología para el tratamiento de la sífilis. Se administra por vía intramuscular (no puede administrarse vía intravenosa). La dosis para la sífilis precoz es de 2.4 millones de UI (unidades internacionales) en dosis única. Es posible que en las primeras horas tras la administración del tratamiento se presente una condición llamada reacción de Jarisch-Herxheimer.
- Ciprofloxacino: Pertenece a las fluoroquinolonas. En Dermatología se utiliza para el tratamiento de infecciones del tracto urinario y para infecciones de piel y partes blandas.
- Clindamicina: Lincosamida utilizada para el tratamiento de infecciones bacterianas graves de piel y partes blandas, es eficaz para el tratamiento de estafilococos resistentes a meticilina (SAMR). Puede administrarse vía oral o parenteral. El efecto secundario más frecuente es la diarrea. En caso de diarrea debe evitar el uso de antidiarreicos.
- Metronidazol: Pertenece a la clase de los nitroimidazoles. Se recomienda tomar con la comida.
- Doxiciclina: Tetraciclina utilizada en Dermatología para el tratamiento de infecciones genitourinarias, del acné y la rosácea. La dosis habitual para estas dos últimas entidades es de 50-100 mg al día, generalmente puede comenzarse con la dosis más alta para después bajar a la dosis de mantenimiento.
- Minociclina: Tetraciclina de características similares a la doxiciclina, utilizada también para el tratamiento del acné y la rosácea.
- Otras tetraciclinas: Este fármaco tiene indicaciones y características similares a los dos anteriores.
Antibióticos Tópicos
A continuación, se mencionan algunos antibióticos tópicos comunes utilizados en dermatología:
- Mupirocina: La mupirocina al 2% en pomada es un antibiótico tópico de amplio espectro, seguro y bien tolerado con buena actividad antimicrobiana frente a estafilococos, estreptococos y ciertas bacterias Gram-negativas. Las indicaciones terapéuticas de la mupirocina han sido hasta ahora el tratamiento tópico de las infecciones cutáneas bacterianas primarias tales como impétigo, foliculitis y forunculosis. Recientemente se ha incluido, como nueva indicación, el tratamiento de las infecciones cutáneas bacterianas secundarias en procesos como dermatitis atópica, dermatitis eccematosa y dermatitis de contacto y en lesiones traumáticas infectadas, siempre que su extensión sea limitada.
- Ácido Fusídico: Se presenta en crema o pomada al 2%. Su actividad antibacteriana se limita casi exclusivamente a las bacterias Gram-positivas, siendo muy eficaz frente al Staphylococcus aureus, incluidas las cepas productoras de penicilinasas y las resistentes a la meticilina, con una moderada actividad frente a S. El ácido fusídico se ha indicado en el tratamiento de infecciones de piel y tejidos blandos leves a moderadamente severos.
- Neomicina: Pertenece al grupo de aminoglucósidos.
- Gentamicina: Se trata de un aminoglucósido con un espectro de acción similar a la neomicina, diferenciándose en que la gentamicina sí presenta actividad frente a Pseudomonas aeruginosa y estreptococos.
- Retapamulina: Es una pleuromutilina semisintética que tiene una potente actividad frente a bacterias Gram-positivas y algunas Gram-negativas. Está disponible en pomada al 1% y su aplicación es cada 12 horas. No presenta resistencia cruzada con otros antibióticos.
- Sulfadiazina de plata: Disponible en gel o crema, es uno de los agentes tópicos empleado con más frecuencia en las quemaduras. Es muy eficaz frente a una gran variedad de bacterias Gram-positivas y Gram-negativas, incluyendo Staphylococcus aureus y Pseudomonas aeruginosa, que son las que colonizan las quemaduras con más frecuencia. También tiene actividad frente a hongos. Puede ocasionar picor, hipersensibilidad (alergia) al componente sulfonamídico de forma infrecuente, reacciones alérgicas cutáneas en menos de un 5% y muy raramente leucopenia (disminución de los glóbulos blancos en sangre).
- Peróxido de benzoilo: Indicado para el tratamiento del acné vulgar leve-moderado y foliculitis. Tiene presentación en solución tópica y gel 1%. En adultos se aplica cada 12 horas. No está indicado en menores de 12 años.
- Eritromicina: Pertenece al grupo de los macrólidos. Usado más frecuentemente en el tratamiento del acné vulgar y en preparaciones oftalmológicas. Disponible en solución tópica 2%, gel y toallitas. Es bactericida contra bacterias Gram-positivas. Pero su uso en acné es primariamente por su acción sobre el Propionibacterium acnes, que tiene una capacidad excepcional para desarrollar resistencia a la eritromicina después de su uso por periodos prolongados. resistentes de P. acné.
- Metronidazol: Es un agente antiprotozoario y antibacteriano. Disponible en gel o crema al 0,75%. Está indicado para el tratamiento del eritema, pápulas y pústulas inflamatorias de la rosácea. Se usa dos veces al día. Los efectos secundarios no son comunes y entre ellos se incluye enrojecimiento, sequedad, ardor, irritación o prurito. El metronidazol es bien tolerado como alternativa a los antibacterianos sistémicos para el tratamiento de la rosácea, la monoterapia con metronidazol parece ser tan efectiva como las tetraciclinas orales en el tratamiento de la rosácea, y reduce las lesiones inflamatorias y el eritema.
tags: #antibioticos #sistemicos #en #dermatologia