Las verrugas genitales, también conocidas como condilomas acuminados, son una manifestación común de la infección por el Virus del Papiloma Humano (VPH). Aunque pueden generar ansiedad, es vital recordar que son lesiones benignas y que existen tratamientos efectivos para eliminarlas.
Es natural sentir inquietud al descubrir cualquier alteración en nuestra zona íntima. Sin embargo, es fundamental entender que los condilomas son una de las infecciones de transmisión sexual (ITS) más frecuentes y, aunque benignos, requieren de nuestra atención y un manejo adecuado.
💁♀️VERRUGAS GENITALES: Las preguntas más frecuentes que seguro tienes | Reina Madre 💜
¿Qué son los Condilomas Acuminados?
Los condilomas acuminados son crecimientos benignos, a menudo pequeños y de color carne, que aparecen en la piel o las mucosas de la zona genital y anal. Son el resultado de una infección por ciertos tipos del Virus del Papiloma Humano (VPH). Es importante destacar que existen más de 200 tipos de VPH, y solo un grupo reducido de ellos son responsables de las verrugas genitales, generalmente los tipos de bajo riesgo, como el VPH-6 y el VPH-11.
Aunque la palabra «virus» pueda sonar alarmante, la inmensa mayoría de las infecciones por VPH que causan verrugas son inofensivas y no están relacionadas con el cáncer. No obstante, una pequeña proporción de tipos de VPH se consideran de «alto riesgo» porque pueden, con el tiempo y sin el seguimiento adecuado, provocar cambios celulares que lleven al cáncer de cuello uterino, vulva, vagina, ano u orofaringe. Los tipos de VPH que causan verrugas no son los mismos que los que causan cáncer.
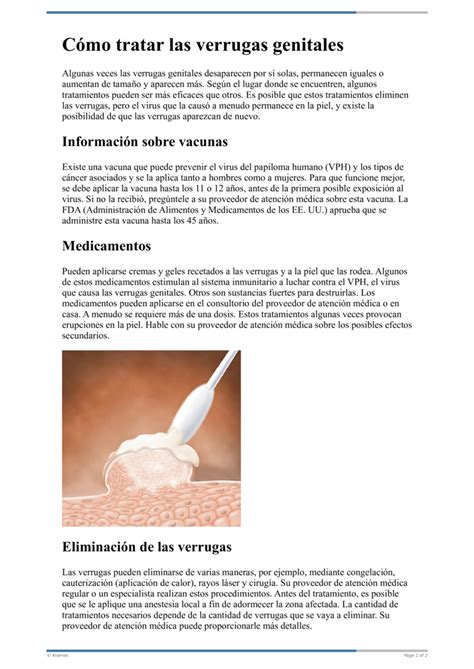
Apariencia de las verrugas genitales. Fuente: CDC
Transmisión y Factores de Riesgo del VPH
La vía principal de transmisión del VPH es el contacto piel con piel durante la actividad sexual. Esto incluye no solo las relaciones sexuales vaginales, anales u orales, sino también el contacto íntimo directo, incluso sin penetración. Es tan común que se estima que la mayoría de las personas sexualmente activas contraerán el VPH en algún momento de sus vidas.
El riesgo de contraer una infección por VPH aumenta con:
- El número de parejas sexuales.
- La frecuencia del coito.
- Tener relaciones sexuales con parejas infectadas.
- Inicio del coito a edades tempranas.
- La presencia de otras ETS.
- Una frecuencia semanal alta de coitos.
Es importante saber que la aparición de las verrugas no siempre es inmediata tras la infección. El periodo de incubación puede variar desde semanas hasta meses o incluso años, lo que dificulta determinar el momento exacto o la pareja de la que se contrajo la infección.
Síntomas y Diagnóstico de los Condilomas
En muchos casos, los condilomas acuminados son asintomáticos, es decir, no causan molestias. Sin embargo, cuando son visibles, pueden presentarse de diversas formas:
- Pequeñas protuberancias o bultos de color carne, rosados o blanquecinos.
- Superficie rugosa, con apariencia similar a la de una coliflor.
- Pueden ser únicos o múltiples, y variar en tamaño.
- Localización común en la vulva, vagina, cuello uterino, periné (área entre la vagina y el ano), ano, muslos, y en hombres, pene o escroto.
- En ocasiones, pueden causar picazón, ardor, sangrado leve o molestias durante las relaciones sexuales, especialmente si se irritan o crecen mucho.
Diagnóstico en la Clínica Ginecológica
El diagnóstico de los condilomas es principalmente visual. Durante una revisión ginecológica rutinaria, se pueden identificar las verrugas a simple vista. En algunos casos, se puede utilizar una solución de ácido acético para hacerlas más visibles, o una colposcopia para examinar el cuello uterino con mayor detalle si hay sospecha de VPH a ese nivel.
En raras ocasiones, cuando el diagnóstico no es claro o si hay alguna característica atípica, se puede tomar una biopsia de la lesión para su análisis histopatológico y confirmación. No se requieren pruebas de sangre específicas para diagnosticar la presencia de verrugas.
Procedimiento de Biopsia
La biopsia se efectúa previa inyección de Novocaína al 2% con jeringa de insulina efectuando un habón que levante la lesión. Se extrae la lesión con pinzas de Adson con dientes y tijeras de iris. En caso de sangrado es suficiente aplicar una barrita de nitrato de plata.
Tipos de Biopsia Ginecológica
- Biopsia cervical o biopsia del cuello uterino: Consiste en extraer fragmentos de tejido del cuello uterino para analizar si existe algún tipo de enfermedad o alguna patología.
- Biopsia endocervical con legrado del cuello uterino: Se realiza mediante un legrado endocervical que consiste en introducir una pequeña cucharilla en el conducto interno del cuello uterino para raspar y obtener el tejido.
- Biopsia de cuello uterino con colposcopia: Para elegir la zona mas sospechosa o anormal para realizar la biopsia del cuello uterino, se suele realizar una colposcopia.
- Biopsia ginecológica vulvar: Se realiza eligiendo el lugar para biopsiar, mediante una visualización directa o utilizando una vulvoscopia, la cual proporciona una imagen más detallada de la lesión. A continuación, se aplica anestesia local y se realiza una extirpación de tejido vulvar mediante escisión con bisturí o utilizando un pequeño instrumento quirúrgico llamado punch de Keyes.
Lesiones que pueden motivar la biopsia vulvar
La biopsia vulvar se hace para completar el diagnóstico de una lesión o de una zona anormal en la mucosa o en la piel de la vulva:
- Enfermedad precancerosa de vulva.
- Melanoma vulvar: Es un tipo de cáncer vulvar agresivo que se presenta como un lunar en los labios genitales de color negruzco.
- Papilomatosis vulvar: Afecta a la mucosa vulvar, que presenta como papilas parecidas a las papilas de la lengua. La papilomatosis vulvar es una lesión benigna de la vulva que no está necesariamente relacionada con el virus del papiloma humano VPH.
- Psoriasis vulvar: Consiste en aparición de una descamación en los labios genitales, la cual es una de las posibles localizaciones de la psoriasis.
Opciones de Tratamiento para los Condilomas Acuminados
Es crucial entender que el tratamiento de los condilomas acuminados no elimina el VPH del cuerpo, sino que se centra en eliminar las verrugas visibles. El virus puede permanecer latente en el organismo, y las verrugas pueden reaparecer. Sin embargo, en muchos casos, el sistema inmunitario de la persona puede eliminar el virus con el tiempo.
Los mejores tratamientos para condilomas acuminados dependen de su tamaño, ubicación y número. Es importante iniciar el tratamiento cuando se produce la aparición de las primeras verrugas genitales y evitar que se extiendan. Consultar a un dermatólogo es el primer paso para recibir el tratamiento más apropiado.
Algunos de los tratamientos más efectivos incluyen:
- Crioterapia: Se congela la verruga con nitrógeno líquido para destruir el tejido afectado. Indicado para tratar pocas lesiones.
- Cremas tópicas: El uso de medicamentos como imiquimod o podofilina ayuda a reducir las verrugas al estimular el sistema inmunológico o directamente atacando las células infectadas.
- Láser CO2: Este tratamiento induce la coagulación de los vasos sanguíneos y provoca la necrosis del condiloma sin afectar el tejido sano circundante, minimizando así el riesgo de infección.
- Electrocauterización: Se quema la verruga utilizando corriente eléctrica. Es bastante doloroso por lo que se recomienda cuando hay muy pocas lesiones.
- Escisión Quirúrgica: Extirpación de tejido realizando una pequeña incisión con un bisturí o Extirpación con punch de Keyes, que es un instrumento circular similar a un sacabocados, que extrae un pequeño fragmento de tejido que tiene forma circular.
La elección del tratamiento dependerá de una valoración individualizada.
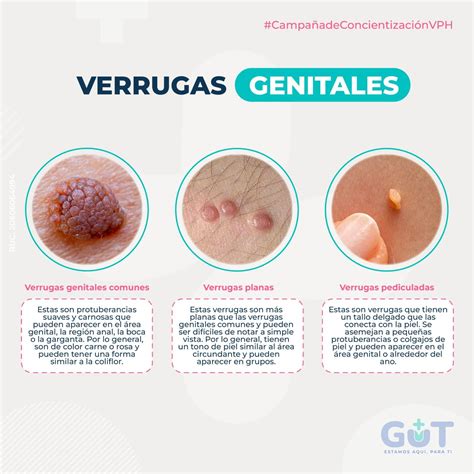
Opciones de tratamiento para verrugas genitales. Fuente: Dermatologiae
Tratamiento Láser para los Condilomas Acuminados
El tratamiento láser para los condilomas acuminados suele ser la opción más eficaz para eliminar estas molestas verrugas genitales causadas por el VPH. Si estás considerando este tratamiento, es importante seguir algunos consejos clave para asegurar una recuperación rápida y efectiva.
De entrada, es relevante acudir a un dermatólogo experto en láser para que examine las lesiones, realice un diagnóstico y realice el tratamiento. La precisión del láser permite eliminar las lesiones sin dañar los tejidos circundantes, pero es fundamental que el procedimiento sea realizado por profesionales cualificados y expertos para minimizar riesgos y obtener los mejores resultados.
Y no menos importante, es seguir las indicaciones de tu médico para el cuidado postoperatorio, después del tratamiento láser, es esencial.
Ventajas del Láser CO2:
- Eliminación selectiva de los condilomas acuminados.
- Reduce significativamente las molestias y los síntomas inflamatorios post-tratamiento.
- La precisión del láser de CO2 en el tratamiento de las verrugas genitales se centra en áreas muy reducidas de tejido, evitando lesionar el tejido genital sano adyacente.
- La eficacia de esta técnica es notablemente alta, permitiendo en muchos casos la eliminación completa de todas las lesiones visibles.
- Ofrece una recuperación más rápida de las lesiones y presenta un menor índice de recurrencias en comparación con métodos tradicionales.
Prevención del VPH
Aunque los condilomas son benignos, la prevención es fundamental. Aquí las estrategias más importantes:
- Vacunación contra el VPH: Es la herramienta más eficaz para prevenir la infección por los tipos de VPH que causan verrugas genitales y la mayoría de los cánceres relacionados con el VPH. Se recomienda tanto para mujeres como para hombres, idealmente antes del inicio de la actividad sexual.
- Uso consistente y correcto del preservativo: Si bien no ofrece una protección del 100% contra el VPH (ya que el virus puede estar presente en zonas no cubiertas por el condón), reduce significativamente el riesgo de transmisión de muchas ITS, incluido el VPH.
- Prácticas sexuales seguras: Limitar el número de parejas sexuales y comunicarse abiertamente con ellas sobre la salud sexual.
- Revisiones ginecológicas regulares: Un seguimiento periódico permite la detección temprana de cualquier anomalía, incluyendo verrugas o cambios en el cuello uterino asociados al VPH de alto riesgo.
Pruebas para la Detección del VPH
Detectar el virus a tiempo es fundamental para prevenir complicaciones y acceder a un tratamiento adecuado. La prueba para detectar VPH es un procedimiento médico diseñado para identificar la presencia del virus en las células del cuello uterino.
Tipos de pruebas:
- Prueba de Papanicolaou (citología): Consiste en recoger una muestra de células del cuello uterino con un cepillo pequeño. Posteriormente, la muestra se analiza en un laboratorio para detectar cambios celulares anormales que puedan relacionarse con el VPH.
- Prueba de ADN del VPH: Este análisis permite identificar directamente la presencia del ADN del virus en las células del cuello uterino.
Las recomendaciones para la prueba del VPH varían según la edad y el historial médico de cada mujer.
Interpretación de los Resultados de la Prueba del VPH
Si el resultado es negativo, significa que no se detectó la presencia del virus en la muestra analizada. Esto generalmente indica un bajo riesgo de desarrollar cáncer de cuello uterino en el futuro cercano.
Un resultado positivo indica la presencia del virus, pero no significa que tengas cáncer de cuello uterino. En la mayoría de los casos, el sistema inmunitario eliminar el VPH de forma natural.
Ante un resultado positivo, tu médico te explicará las diferentes opciones y te recomendará el seguimiento más adecuado para tu caso.
Realizar una colposcopia: si los resultados de la citología son anormales, se puede realizar una colposcopia para examinar el cuello uterino con mayor detalle. Durante la colposcopia, el médico puede tomar una biopsia (muestra de tejido) para analizarla.
Preguntas Frecuentes sobre los Condilomas Acuminados
- ¿Pueden las verrugas genitales convertirse en cáncer? No, los tipos de VPH que causan las verrugas genitales (principalmente VPH-6 y VPH-11) son de bajo riesgo y no están asociados con el desarrollo de cáncer. Los tipos de VPH que causan cáncer son diferentes (los de alto riesgo, como VPH-16 y VPH-18).
- ¿Si tengo verrugas, significa que mi pareja me ha sido infiel? No necesariamente. Debido al largo periodo de incubación del VPH, es muy difícil determinar cuándo o de quién se contrajo la infección. Una persona puede portar el virus durante años sin presentar síntomas.
- ¿El tratamiento de las verrugas elimina el VPH del cuerpo? No, el tratamiento solo elimina las lesiones visibles. El virus puede permanecer latente en el cuerpo. Sin embargo, el sistema inmunitario de la mayoría de las personas lo elimina naturalmente con el tiempo.
- ¿Puedo contagiar a otras personas si tengo verrugas tratadas? Mientras las verrugas estén presentes, hay riesgo de contagio. Una vez eliminadas, el riesgo disminuye, pero mientras el virus permanezca en el cuerpo, siempre existe una mínima posibilidad de transmisión, aunque es significativamente menor.
- ¿La vacuna del VPH sirve si ya he tenido verrugas? Sí, la vacunación sigue siendo recomendable incluso si se han tenido verrugas. La vacuna protege contra otros tipos de VPH a los que la persona no ha estado expuesta y que podrían causar futuras infecciones o tipos de cáncer.
Recuerda, este artículo tiene un fin divulgativo y no sustituye la consulta médica.