La verruga plantar, también conocida como papiloma del pie, es una infección vírica de los pies provocada por el virus del papiloma humano (VPH). Se manifiesta con lesiones pequeñas que aparecen en la planta del pie y tienen la apariencia de una coliflor. Su aspecto es semejante a la forma de una coliflor, su proporción puede variar dependiendo de la extensión y el tiempo de evolución de la lesión.
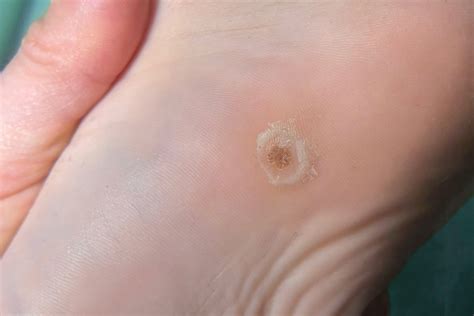
Verruga plantar en la planta del pie
Suele producir dolor si se pellizca. Las verrugas plantares son tumores pequeños y ásperos en los pies. Suelen aparecer en la región metatarsofalángica y los talones de los pies, las zonas que soportan mayor presión.
Causas de las verrugas plantares
A las verrugas plantares las causa el virus del papiloma humano (VPH). Las verrugas plantares son provocadas por una infección por el virus del papiloma humano (VPH) en la capa externa de la piel de las plantas de los pies. Las verrugas aparecen cuando el virus ingresa en la planta de los pies a través de cortes pequeños, roturas o puntos débiles.
El VPH es muy común, y existen más de 100 tipos del virus, pero solo algunos pocos causan verrugas en los pies.
Transmisión del virus
El sistema inmunitario de cada persona responde de una manera diferente ante el virus del papiloma humano (VPH). No todas las personas que entran en contacto con el virus desarrollan verrugas. Las cepas del VPH que causan verrugas plantares no son muy contagiosas. Por lo tanto, el virus no se trasmite fácilmente por contacto directo de una persona a otra.
Sin embargo, prospera en ambientes cálidos y húmedos, por lo que puedes contraer el virus caminando descalzo alrededor de una piscina o en los vestidores.
Evita caminar descalzo en lugares públicos para prevenir el contagio.
Tipos de verrugas
Las verrugas reciben diferentes nombres según su aspecto clínico y su localización; diversas formas se relacionan con distintos tipos de HPV. La mayoría de los tipos suelen ser asintomáticos. Sin embargo, algunas verrugas pueden provocar dolor leve, en especial si se ubican en las superficies que soportan peso (p. ej., plantas de los pies).
- Verrugas comunes: Son nódulos bien delimitados, rugosos, redondeados o irregulares, firmes y ligeramente grisáceos, amarillentos, amarronados o negro grisáceos; miden de 2 a 10 mm de diámetro. Aparecen con mayor frecuencia en lugares que sufren traumatismos (p. ej., dedos, codos, rodillas y cara), aunque pueden extenderse a cualquier parte.
- Verrugas palmares y verrugas plantares: Aparecen en las palmas y las plantas. Son aplanadas por la presión y están rodeadas por epitelio cornificado. A menudo son sensibles a la palpación. En particular, las verrugas plantares pueden provocar molestias al caminar y al estar de pie.
- Verrugas planas: Son pápulas lisas, planas, de color marrón amarillento, rosado o del color de la piel, localizadas con mayor frecuencia en la cara y a lo largo de las marcas de rascado. No suelen causar síntomas, aunque suelen ser difíciles de tratar.
- Verrugas en mosaico: Son placas que se forman por la coalescencia de una miríada de verrugas plantares más pequeñas muy próximas entre sí. Como ocurre con las otras verrugas plantares, suelen ser dolorosas.
- Verrugas filiformes: Son largas, angostas y suelen crecer sobre los párpados, cara, cuello o labios. Suelen ser asintomáticas.
- Verrugas periungueales: Aparecen como fisuras cutáneas engrosadas, con forma de coliflor, que se localizan alrededor de la placa ungueal. Por lo general son asintomáticas, pero las fisuras causan dolor cuando las verrugas se agrandan.
- Verrugas genitales: Se presentan como pápulas aterciopeladas, de límites netos, aplanadas con una base amplia, o como excrecencias ásperas y pediculadas en las regiones perineal, perirrectal, labial y peniana.
Diagnóstico de las verrugas plantares
El diagnóstico de las verrugas se basa en el aspecto clínico; raras veces es necesario hacer una biopsia.
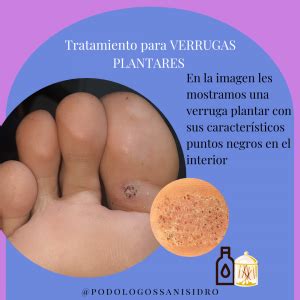
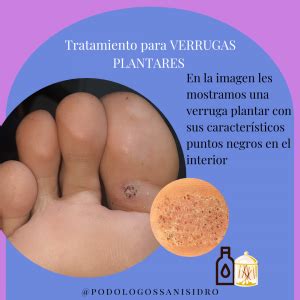
Un signo cardinal de las verrugas es la interrupción de los dermatoglifos (crestas superficiales características en dedos, palmas, dedos de los pies y plantas) y la presencia de pequeños puntos negros (capilares trombosados) o sangrado al rasurar las verrugas. El rasurado se realiza típicamente sin anestesia.
Si es necesario, se puede confirmar el diagnóstico de una verruga afeitando su superficie para revelar capilares trombosados en forma de puntos negros.
El diagnóstico de las verrugas es bastante fácil, no obstante puede plantearse la duda con otras patologías que se caracterizan por su aspecto verrucoso como: fibromas, nevus verrucosos, nevus sebáceo, Orf, nódulo de ordeñador y muy especialmente con el molusco contagioso o poxvirus.
Al quitar capas de piel de la verruga se aprecia una pérdida de las líneas de la piel y unos puntos negros que corresponden a la vascularización del nervio.
Diagnóstico diferencial
Los diagnósticos diferenciales de las verrugas incluyen los siguientes:
- Callos (clavi): pueden ocultar las líneas de la piel, pero no muestran capilares trombosados tras rasurado
- Liquen plano: puede imitar las verrugas planas, pero puede estar acompañado de lesiones orales y estrías de Wickham y tener distribución simétrica
- Queratosis seborreica: las lesiones parecen más amontonadas, son pigmentadas, e incluyen quistes córneos llenos de queratina
- Marcas en la piel (acrocordón): pueden ser pedunculadas y más suaves y de color más semejante al de la piel que las verrugas
- Carcinoma epidermoide: puede ser ulcerado, persistente, y crecer de forma irregular
Está disponible la tipificación del ADN del virus en algunos centros médicos, aunque no suele ser necesario.
Tratamiento de las verrugas plantares
No hay indicaciones firmes sobre cuándo iniciar tratamiento en pacientes con verrugas. Se debe considerar el tratamiento para las verrugas que son cosméticamente inaceptables, en lugares que interfieren con la función, o dolorosas. Los pacientes deben ser motivados a adherirse a cumplir el tratamiento, lo que puede requerir un curso prolongado y puede no tener éxito. Los tratamientos son menos exitosos en pacientes inmunodeprimidos.
Los tratamientos tópicos irritantes tienen mecanismos de acción que implican dirigir localmente una respuesta inmunitaria al irritante, que también ataca la lesión por VPH. Estos irritantes incluyen ácido salicílico (AS), ácido tricloroacético, 5-fluorouracilo, resina podofílica (p. ej., podofilox), tretinoína, y cantaridina. Las sinecatecinas pueden usarse para las verrugas genitales.
La pomada con imiquimod al 5% para uso tópico induce la producción local de citocinas antivirales en las células cutáneas. El cidofovir tópico y la inmunoterapia de contacto (p. ej., éster dibutil del ácido escuárico (SADBE, por sus siglas en inglés), la difenilciclopropenona (DPCP) y el antígeno de Candida) se han utilizado para el tratamiento de las verrugas.
En la mayoría de los casos, deben combinarse diferentes modalidades para aumentar las probabilidades de éxito en el tratamiento. Se pueden alcanzar efectos antivirales directos con inyección intralesional de bleomicina e interferón alfa-2b, aunque estos tratamientos se reservan para las verrugas más resistentes.
Estos medicamentos se pueden utilizar en combinación con un método destructivo (p. ej., criocirugía, electrocauterización, legrado, escisión, láser) porque a pesar de la eliminación física de una verruga por un método destructivo, el virus puede permanecer en los tejidos y causar recurrencias.
Las inyecciones intralesionales pueden usarse para tratar las verrugas refractarias, múltiples o en áreas sensibles.
El método utilizado depende de la localización y la gravedad de la afectación.
Opciones de tratamiento
- Medicamentos de venta libre:
- Medicamento exfoliante (ácido salicílico): Los productos de venta libre para eliminar verrugas se venden como parches, geles o líquidos. Es probable que te indiquen que laves el sitio, lo remojes en agua tibia y retires suavemente la capa superior de piel blanda con una piedra pómez o lima de uñas. Luego, una vez que la piel esté seca, aplicas la solución o el parche.
- Medicamentos de congelación (crioterapia): Entre los medicamentos de venta libre que congelan las verrugas, se incluyen Compound W Freeze Off y Dr. Scholl's Freeze Away.
- Cinta adhesiva: El uso de cinta adhesiva para eliminar verrugas es un enfoque inofensivo, pero no comprobado.
- Tratamientos médicos:
- Medicamentos de congelación (crioterapia): La crioterapia se realiza en una clínica y consiste en aplicar nitrógeno líquido a la verruga, ya sea con un espray o un hisopo de algodón.
- Medicamentos más fuertes para la descamación (ácido salicílico): Los medicamentos para las verrugas con concentración similar a la de los de venta con receta médica con ácido salicílico actúan eliminando la verruga capa por capa.
- Cirugía menor: El proveedor de atención médica corta la verruga o la destruye usando una aguja eléctrica (electrodesecación y curetaje).
- Medicamento vesicante: El proveedor de atención médica aplica cantaridina, una sustancia química que genera una ampolla debajo de la verruga.
- Terapia para estimular el sistema inmunitario: Este método utiliza medicamentos o soluciones para estimular el sistema inmunitario con el fin de combatir las verrugas virales.
- Tratamiento con láser: El tratamiento con láser de colorante pulsado quema (cauteriza) los pequeños vasos sanguíneos cerrados.
Tratamientos específicos
- Ácido salicílico (AS): Es el agente tópico más común utilizado. El ácido salicílico (AS) está disponible en forma líquida, pomada, apósitos adhesivos o impregnado en cinta.
- Cantaridina: Extraído de un coleóptero, la Cantárida (Lytta Vesicatoria) (Mosca de España), tiene en su aplicación tópica un efecto vesicante que se aprovecha para la eliminación de lesiones cutáneas como verrugas o molusco contagioso.
- Crioterapia: Utiliza nitrógeno líquido y es sumamente eficaz. Como es un procedimiento doloroso, se evita en los niños pequeños.
- Electrocoagulación: Es un procedimiento agresivo, doloroso que precisa del empleo de anestesia, cuidados postoperatorios y suele dejar cicatriz.
- Imiquimod: Indicado en verrugas genitales, tiene poca evidencia de su eficacia en verrugas no genitales, posiblemente porque la capa hiperqueratósica actúa de barrera.
- Bleomicina: En inyección subcutánea, 0,3 mL (0,15U) es una técnica no exenta de efectos secundarios: Dolor, Raynaud, cicatriz, pigmentación, sin que en los estudios randomizados exista evidencia de efectividad (Cochrane).
- Láser de colorante pulsado: Es un tratamiento rápido, sin evidencia de eficacia que produce dolor y deja cicatriz.
- Retinoides: En verrugas grandes y resistentes a otros tratamientos, siempre debe ser en casos muy elegidos ya que es un producto con conocidos efectos secundarios (irritante).
- Inmunoterapia: Tata de producir una reacción inflamatoria local que termine con la eliminación de la verruga.
| Tratamiento | Descripción | Consideraciones |
|---|---|---|
| Ácido Salicílico | Agente tópico que exfolia la piel infectada. | Debe aplicarse regularmente y puede combinarse con antivirales. |
| Crioterapia | Congelación de la verruga con nitrógeno líquido. | Puede ser doloroso y requiere aplicación por un profesional. |
| Electrocirugía y Curetaje | Quema y raspado del tejido de la verruga. | Procedimientos invasivos reservados para casos resistentes. |
| Terapia con Láser | Destrucción de vasos sanguíneos que alimentan la verruga. | Eficaz pero puede requerir varias sesiones. |
| Inmunoterapia | Estimulación del sistema inmunitario para combatir el VPH. | Puede ser una opción para verrugas recurrentes. |
Prevención de las verrugas plantares
La manera principal de prevenir las verrugas es evitar el contacto con el virus del papiloma humano (VPH) que causa las verrugas. Si se expone a este virus, le podrían o no salir verrugas, según lo susceptible que usted sea al virus.
Estos son algunos consejos para ayudar a evitar el VPH:
- Evite tocar las propias verrugas o las de otras personas.
- No comparta cuchillas de afeitar, toallas, calcetines ni calzado con otra persona.
- Evite caminar descalzo en superficies cálidas y húmedas, donde el virus de la verruga podría estar vivo. Use chanclas de baño cuando use duchas públicas, vestuarios o áreas de la piscina.
- Mantenga los pies secos. Si los pies le sudan mucho, use calcetines que absorban la humedad o que la eliminen de la piel.
- Evite irritar las plantas de los pies. Las verrugas crecen más fácilmente si se ha lastimado la piel o si esta se ha resquebrajado de alguna forma.
- Mantenga las verrugas cubiertas con una venda o con cinta deportiva.
Mantén una buena higiene para prevenir las verrugas plantares.
Complicaciones
Cuando las verrugas plantares producen dolor, es posible que alteres la postura normal o la marcha, y tal vez no te des cuenta.
Es evidente, y bien conocida, la evolución espontánea de las verrugas hacia la curación como consecuencia de la actuación del sistema inmunológico. El 30% desaparecen en seis meses y el 40% a los 2 años.
Higiene y cuidados
- Higiene: mantener los pies siempre limpios y secos. Especial cuidado merece la zona entre los dedos y evitar compartir tanto el calzado como la toalla.
- No andar descalzo por lugares públicos, sobre todo si no tenemos la piel intacta.
Popularmente se denominan “verrugas” a las lesiones carnosas y pediculadas que se localizan en cuello, axilas e ingles, muy especialmente en personas obesas. En realidad se trata de fibromas.