El cáncer de piel es el tipo de cáncer más común en el mundo. En 2021, se registraron alrededor de 6,6 millones de nuevos casos de cáncer de piel, con un aumento constante en los últimos 30 años. En Brasil, el cáncer de piel también es bastante prevalente, representando el 30 % de todos los tumores malignos registrados en el país.
En este artículo, encontrarás información crucial sobre los tipos de cáncer de piel, formas de prevención, riesgo hereditario y métodos de diagnóstico.
¿Qué es el cáncer de piel y por qué importa la prevención?
El cáncer de piel es una neoplasia que se origina en las células que componen la piel y, como ya se mencionó, está entre los tipos de cáncer más diagnosticados en el mundo. El melanoma representa una proporción menor de los casos, pero tiene un comportamiento más agresivo.
¿Quién tiene mayor riesgo de desarrollar cáncer de piel?
- Fototipo de piel: Individuos con piel clara, ojos y cabellos claros, que se queman con facilidad, están más propensos a todos los tipos de cáncer de piel.
- Historia familiar: Tener parientes de primer grado con melanoma u otros tipos de carcinoma cutáneo aumenta el riesgo individual.
- Inmunosupresión: Pacientes inmunosuprimidos, como aquellos sometidos a trasplante de órganos sólidos o portadores de VIH, presentan riesgo hasta 100 veces mayor de carcinoma espinocelular en comparación con la población general.
Es importante destacar que la identificación de estos factores permite orientar acciones preventivas y estrategias de rastreo.
Tipos de cáncer de piel
Los tipos de cáncer de piel difieren según las células de origen del tumor. Las principales formas son el melanoma y los carcinomas de queratinocitos, grupo que incluye el carcinoma basocelular y el carcinoma espinocelular. Cada uno de estos subtipos presenta características clínicas, pronósticos y patrones de crecimiento distintos.
Melanoma: ¿cuándo es peligroso?
Este tumor puede surgir sobre un lunar preexistente o desarrollarse en una zona de la piel sin lesiones aparentes. Las manifestaciones clínicas son variadas, pero generalmente incluyen alteraciones de color, forma o tamaño en una lesión pigmentada. El melanoma se considera peligroso precisamente por su evolución rápida y silenciosa.
Carcinomas (basocelular y espinocelular)
Tanto el carcinoma basocelular como el espinocelular derivan de las células queratinocíticas de la epidermis, pero presentan comportamientos clínicos diferentes. El carcinoma basocelular es más común, representando alrededor de ocho de cada diez casos. Se caracteriza por crecimiento lento, aspecto nodular o ulcerado y bajo riesgo de metástasis.
El carcinoma espinocelular, por otro lado, es menos frecuente pero más invasivo. Puede desarrollarse en zonas de exposición solar crónica o sobre lesiones preexistentes, como cicatrices, úlceras y queratosis actínicas. En cuanto al pronóstico, ambos tipos tienen altas tasas de curación cuando son tratados temprano, generalmente mediante resección quirúrgica local.
Diferencias entre melanoma esporádico y melanoma hereditario
El melanoma esporádico se refiere a la mayoría de los casos de melanoma cutáneo que ocurren como eventos aislados, sin agregación familiar o múltiples tumores primarios.
Una pequeña proporción de estos tumores, tiene un carácter hereditario. La herencia de un gen que causa melanoma ocurre en menos del 10 % de todos los casos de melanoma, y es diferente a la simple herencia de factores de riesgo.
Esta susceptibilidad se transmite entre los miembros de la familia de acuerdo a distintos patrones de herencia. La mutación puede ser heredada de los progenitores o de nueva aparición en un sujeto. Cuando se hereda un defecto genético, cada uno de estos genes relacionados con la predisposición hereditaria al cáncer puede dar lugar en el portador a uno ó más tipos específicos de cáncer.
Una de las preguntas frecuentes de los pacientes diagnosticados de algún tipo de tumor en la consulta de Quirónsalud, es si sus familiares tendrán ese mismo tipo de cáncer.
Hay que tener en cuenta que no todos los pacientes que presentan una mutación patológica en genes de predisposición hereditaria al cáncer de hecho lo desarrollan.
Los patrones de herencia más frecuentes son los que se detallan a continuación. El más frecuente es el autosómico dominante. Otros genes, como los causantes de la rara enfermedad "xeroderma pigmentosum", que se caracteriza por una extremada sensibilidad a la radiación ultravioleta de la luz solar que se asocia al desarrollo de cánceres de piel, siguen una herencia autosómica recesiva, y en ese caso la probabilidad es del 25%, generalmente requiriéndose que los dos progenitores sean portadores.
5 señales para detectar un lunar maligno (cancer de piel melanoma) II Dr Marino Dermatólogo
Principales genes asociados al riesgo hereditario
Los principales genes asociados al riesgo hereditario de melanoma son CDKN2A (el más común), CDK4, BAP1, MITF, POT1, TERT, ACD y, con menor frecuencia, BRCA2. El gen CDKN2A está relacionado con el Síndrome del Nevo Atípico y Melanoma Familiar (FAMMM), siendo responsable de aproximadamente el 20-40 % de los casos familiares de melanoma.
La asociación entre estos genes y otros tumores está mejor establecida para CDKN2A y cáncer de páncreas, con riesgo acumulado estimado de hasta el 17 % para portadores hasta los 75 años.
Importancia del análisis molecular
El análisis molecular puede realizarse mediante paneles multigénicos, que aumentan el rendimiento diagnóstico en familias sin mutaciones en CDKN2A/CDK4, o mediante pruebas focalizadas en genes de alta penetrancia, según el contexto clínico y familiar. El rastreo pancreático puede incluir resonancia magnética o ultrasonografía endoscópica, aunque la eficacia de estas estrategias aún está bajo evaluación.
El análisis molecular contribuye a la personalización del tratamiento del melanoma avanzado al permitir la selección de terapias dirigidas e inmunoterapias según el perfil genético del tumor.
Cada vez son más baratos y accesibles debido al continuo descenso del precio de la secuenciación del DNA.
Papel del análisis genético del tumor (somático)
Si le han diagnosticado cáncer de piel de células escamosas, existen pruebas que pueden observar los genes que se expresan dentro de su cáncer de piel de células escamosas para determinar qué tan alto es el riesgo de que sufra cáncer de piel de células escamosas. En otras palabras, ¿qué probabilidad hay de que su tumor se propague? ¿Se puede curar su cáncer de piel de células escamosas con un simple tratamiento? ¿Es más probable que cause daños en el futuro? En concreto, esa prueba no busca una mutación que el paciente porta, como las mutaciones de la línea germinal, sino que busca cambios genéticos dentro del tumor.
¿Cuáles son las señales de alerta en la piel?
Los síntomas del cáncer de piel suelen manifestarse como manchas, lunares o heridas que aparecen o se modifican con el tiempo. En el caso del melanoma, la detección precoz depende de la observación de cambios sutiles en las lesiones pigmentadas.
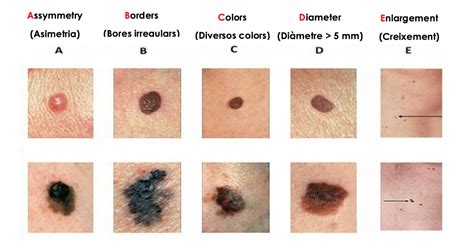
Regla del ABCDE del melanoma
La regla del ABCDE es un método clínico y educativo ampliamente recomendado para reconocer de manera temprana manchas sospechosas de melanoma.
- A (Asimetría): Una mitad del lunar o mancha no coincide con la otra.
- B (Bordes): Los bordes son irregulares, mal definidos o borrosos.
- C (Color): La pigmentación no es uniforme, presentando diferentes tonos de marrón, negro, rojo, blanco o azul.
- D (Diámetro): Generalmente mayor de 6 mm (aprox. el tamaño de la goma de un lápiz), aunque algunos melanomas pueden ser más pequeños.
- E (Evolución): La lesión cambia de tamaño, forma, color o elevación. También se debe prestar atención a la aparición de síntomas como picazón, sangrado o ulceración.
Lesiones sospechosas no melanoma: cuándo desconfiar
No todas las lesiones sospechosas de cáncer de piel presentan pigmentación oscura.
- Carcinoma basocelular: Suele aparecer como una pápula o nódulo perlado, translúcido o con pequeños vasos visibles en la superficie (telangiectasias). Puede presentar ulceración central, costras y sangrado espontáneo.
- Carcinoma espinocelular: Frecuentemente surge como una lesión endurecida, roja y descamativa, que puede evolucionar hacia una úlcera con bordes elevados y mal definidos.
Cualquier alteración persistente en la piel debe ser examinada por un dermatólogo.
Diagnóstico y exámenes
En términos generales, el diagnóstico del cáncer de piel se basa en una evaluación clínica detallada, acompañada de dermatoscopia y biopsia.
Dermatoscopia y biopsia: cómo se confirma el diagnóstico
Entre las herramientas más utilizadas se destacan la dermatoscopia y la biopsia, consideradas fundamentales para la confirmación diagnóstica.
La dermatoscopia es un examen no invasivo, realizado en el consultorio, que permite observar las estructuras de la piel con gran detalle. Este examen aumenta significativamente la precisión del diagnóstico clínico, ayudando al dermatólogo a diferenciar lesiones benignas de malignas y reduciendo el número de biopsias innecesarias.
Cuando existe sospecha de malignidad, se realiza una biopsia, que consiste en la extracción de un fragmento de la lesión para su análisis histopatológico. Este procedimiento es considerado el estándar de oro para confirmar el diagnóstico de todos los tipos de cáncer de piel.
Exámenes de imagen y de laboratorio: cuándo están indicados
Panel de FISH en muestra de tejido para la detección de alteraciones cromosómicas y reordenamientos genéticos asociados con lesiones melanocíticas, ayudando a diferenciar lesiones benignas de malignas.
Prevención del cáncer de piel en el día a día
La prevención del cáncer de piel se fundamenta en reducir la exposición a la radiación ultravioleta (UV), principal factor de riesgo de la enfermedad. El uso diario de protector solar, ropa adecuada y la planificación de las actividades al aire libre son medidas simples y eficaces.
Protector solar: FPS, cantidad y reaplicación
El protector solar debe tener FPS igual o superior a 30 y ofrecer protección UVA/UVB. La cantidad recomendada es de aproximadamente 30 mL (equivalente a un vaso de shot) para cubrir todas las áreas expuestas, incluidas las orejas, el cuello, los pies, el dorso de las manos y los labios (FPS ≥ 30). Debe aplicarse 15 minutos antes de la exposición solar y reaplicarse cada 2 horas o después del sudor, el baño o la inmersión en agua.
Ropa, sombreros y gafas con protección UV
El uso de ropa de manga larga y tejidos con factor de protección ultravioleta (UPF) ≥ 30, sombreros de ala ancha (mínimo 7,5 cm) y gafas con filtro UV400 ayuda a proteger las zonas más expuestas. Las gorras con protección para la nuca son útiles durante actividades prolongadas al aire libre.
Horarios de mayor riesgo e Índice UV
Entre las 10:00 y las 16:00 horas, la radiación solar es más intensa. Cuando el Índice Ultravioleta (IUV) supera el valor de 6, el riesgo de daño cutáneo es alto, incluso con exposiciones cortas.
Prevención ocupacional: EPP, pausas a la sombra y políticas empresariales
Los trabajadores al aire libre deben utilizar equipos de protección personal (EPP) con protección UV, como ropa con UPF ≥ 30, sombreros, gafas oscuras y protector solar. Es importante garantizar pausas a la sombra, ajustar los horarios laborales para evitar el pico de radiación y promover programas de concienciación sobre los riesgos del sol.
Preguntas frecuentes (FAQ) sobre el cáncer de piel
¿Cuál es la principal forma de prevenir el cáncer de piel?
La principal forma de prevenir el cáncer de piel es reducir la exposición a la radiación ultravioleta (UV).
¿Cuáles son los tres tipos de cáncer de piel?
Los principales tipos de cáncer de piel son el melanoma, el carcinoma basocelular y el carcinoma espinocelular.
¿Cuáles son los primeros signos del melanoma?
Los primeros signos del melanoma suelen ser cambios en el tamaño, forma, color o elevación de un lunar, así como la aparición de síntomas como picazón, sangrado o ulceración.
¿Cómo se detecta el cáncer de piel? ¿Qué examen lo confirma?
El diagnóstico se realiza por un dermatólogo, mediante examen clínico y dermatoscopia. La biopsia es el procedimiento indicado para confirmar el diagnóstico.
¿El cáncer de piel tiene cura?
Sí. La mayoría de los casos presenta alta tasa de curación cuando se detectan precozmente.
| Factor de Riesgo | Descripción | Medidas Preventivas |
|---|---|---|
| Exposición a Radiación UV | Principal causa de cáncer de piel | Uso de protector solar, ropa protectora, evitar horas pico de sol |
| Piel Clara | Menor cantidad de melanina protectora | Mayor precaución con la exposición solar, chequeos regulares |
| Historia Familiar | Antecedentes de cáncer de piel en familiares cercanos | Chequeos regulares, vigilancia de la piel, pruebas genéticas |
| Inmunosupresión | Sistema inmunitario debilitado | Protección solar estricta, chequeos frecuentes |
tags: #cancer #de #la #peau #hereditaire