El cáncer de piel es uno de los tumores de mayor incidencia en el ser humano, sin embargo, hay que destacar su carácter prevenible y curable. En realidad representa enfermedades muy diferentes, pero que tienen en común el aparecer sobre un mismo órgano: la piel. Hoy se celebra en todo el mundo el Día Mundial del Cáncer de Piel, el tipo de tumor más frecuente. Y es que, según datos de la Asociación Española contra el Cáncer (AECC), un tercio de los diagnósticos de cáncer en todo el mundo son de piel.
Este tipo de cáncer se produce por el crecimiento anómalo y descontrolado de células cutáneas que se han alterado por la radiación ultravioleta (UV) procedente de la luz solar o de camas de bronceado. La AECC estima que cada año se diagnostican en todo el mundo alrededor de 3 millones de casos de cáncer de piel (sin contar con el melanoma); de éstos, más de 20.000 son personas españolas. A estos casos hay que sumar 132.000 personas con melanoma.
El cáncer de piel se suele excluir de las estadísticas de incidencia del cáncer porque tiene una prevalencia prácticamente universal. Es decir con la edad, prácticamente toda la población podría desarrollar uno de estos tumores.
A su vez el cáncer de piel puede ser no invasivo (superficial) o invasivo. No todos los cánceres de piel tienen el mismo pronóstico. Además, un mismo tipo de cáncer, según si está más o menos avanzado, tendrá peor o mejor pronóstico.
Existen 3 tipos de cáncer de piel principales: carcinoma espinocelular, el carcinoma basocelular o el melanoma.
Tipos de Cáncer de Piel Invasivo
Existen diferentes tipos de cáncer de piel no melanoma, los más comunes son: carcinoma basocelular y carcinoma espinocelular. Podemos considerar dos etapas en el desarrollo biológico del melanoma: a) etapa “in situ” en la cual el tumor afecta solo a la epidermis y b) etapa invasiva donde el tumos progresa en profundidad efectando a dermis.
El cáncer de piel es una enfermedad producida por el desarrollo de células cancerosas en cualquiera de las capas de la piel. Aunque existen diferentes tipos, se pueden dividir en dos categorías: el melanoma y el cáncer de piel no melanoma (como el carcinoma de células escamosas, epidermoide o espinocelular y el carcinoma de células basales o basocelular).
Los carcinomas cutáneos no-melanoma son los tumores malignos de la piel diferentes a los melanomas. Con este nombre se engloban dos tipos de cáncer de piel no melanoma: Carcinomas de células escamosas, epidermoide o espinocelular y Carcinoma de células basales o basocelular.
Carcinoma Basocelular
El carcinoma basocelular (también basalioma) es uno de los cáncer más habituales en la piel. Es la forma más común de cáncer cutáneo invasivo y, afortunadamente, la de mejor pronóstico. Es un cáncer que se origina por el crecimiento de las células basales situadas en la capa más profunda de la epidermis.
El carcinoma de células basales procede de la capa más inferior de la epidermis, las células basales. Es particularmente frecuente en la raza blanca, caucasiana.
El carcinoma basocelular es el tumor maligno más frecuente en el ser humano y, por tanto, el cáncer de piel más frecuente. Su aspecto es de lo más variado, pudiendo presentarse como un bulto de color carne, un lunar, una herida, una costra o, incluso, tener aspecto de cicatriz. Suele presentarse en zonas expuestas al sol, especialmente la cara. Una característica común es el brillo de su superficie, con erosiones o ulceración en su superficie.
El carcinoma basocelular tiene escasísima probabilidad de hacer metástasis. En la inmensa mayoría de los casos, el tratamiento se enfoca de forma quirúrgica, pues una completa extirpación supone la curación. Existe no obstante un tipo concreto de carcinoma basocelular en el cual nos podemos permitir un abordaje médico, sin necesidad de cirugía. Se trata del carcinoma basocelular superficial, que crece de forma centrífuga en la superficie cutánea si penetra en profundidad en la dermis.
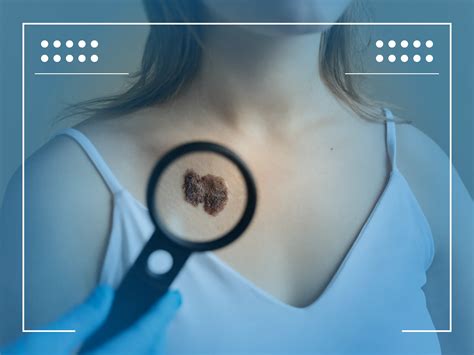
Fuente: Centers for Disease Control and Prevention
Carcinoma Espinocelular
El carcinoma espinocelular (también espinalioma, epitelioma espinocelular o carcinoma de células escamosas) es un cáncer que se origina en las células escamosas de la piel por la proliferación sin control de las mismas. El carcinoma de células escamosas es el segundo cáncer de piel más habitual. Supone en torno al 20-25% de los tumores malignos cutáneos. Su origen está en un crecimiento anómalo de las células escamosas, los queratinocitos, que conforman la capa más externa de la piel (lo que conocemos como epidermis).
El carcinoma epidermoide de la piel es una proliferación maligna de un tipo de células de la piel, los queratinocitos. Es un tumor con capacidad para dar metástasis sobre todo a nivel ganglionar, pero ésto es infrecuente y solo ocurre en casos muy avanzados. Suele presentarse como un tumor de apariencia escamosa que crece de forma bastante rápida alcanzando fácilmente tamaños de más de 1 cm en el curso de unas pocas semanas.
Es un tumor muy frecuente, aunque su incidencia es menor que el carcinoma de células basales. Supone el 20-25% de los tumores malignos cutáneos. En los últimos 20 años esta incidencia ha aumentado en casi todos los países, debido a la mayor exposición a la luz solar y a los cambios en el estilo de vestirse.
El carcinoma epidermoide también deriva de los queratinocitos epidérmicos. Se trata de un tumor asociado sobre todo a la exposición solar crónica, propia de personas que han trabajado años al aire libre. Se presenta asimismo como un bulto que surge sobre una piel con años de exposición solar. Puede tener una zona hiperqueratosis, o estar ulcerado. Habitualmente son color carne.
A diferencia del carcinoma basocelular, la capacidad invasiva del carcinoma epidermoide es importante, tanto a nivel local como a distancia, pudiendo originar metástasis y, por tanto, un pronóstico potencialmente letal. Es importante saber que el carcinoma epidermoide deriva de las queratosis actínicas. Estas son pequeñas lesiones rugosas, en ocasiones rosadas, que solemos ver salpicadas en zonas con exposición solar crónica, a la que llamamos campo de cancerización. Las queratosis actínicas son un indicador del daño solar acumulado en esa superficie cutánea durante años.
El carcinoma epidermoide invasivo puede prograsar en profundidad y superficie afectando a los tejidos vecinos y producir metástasis. En su forma más superficial, que son las queratosis actínicas, es la forma más frecuente de cáncer cutáneo. Se pueden reconocer por su aspecto de herida con costra y bordes sobreelevados que sangran con facilidad. Este cáncer puede aparecer en cualquier parte del cuerpo, aunque suelen darse en áreas más expuestas a la luz UV.
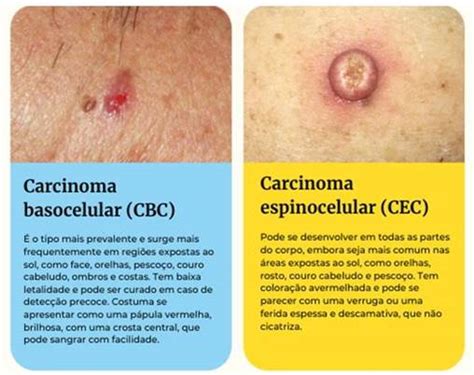
Fuente: The Skin Cancer Foundation
Melanoma
El melanoma es el tumor menos frecuente dentro del cáncer de piel, pero el más agresivo, puesto que puede invadir el tejido sano que lo rodea y diseminarse a otras partes del cuerpo. Melanoma es el nombre genérico de los tumores melánicos o pigmentados.
El melanoma es un tipo de cáncer de piel, el más serio. Los melanomas suelen tener un área negra o azulada.
Según la Asociación Española Contra el Cáncer (AECC), el melanoma se da en 122 de 100.000 habitantes/año en nuestro país. Se trata de aquel cáncer que deriva de los melanocitos, las células que producen el pigmento de la piel. Es por eso que su aspecto más habitual es el de un lunar de aspecto feo, de color marrón muchas veces con bordes irregulares, color desigual o ulceración. No obstante, existen melanomas amelanóticos, de color rosado, sin pigmento, lo cual lo hace un tipo de tumor con cierta dificultad diagnóstica.
Por esto es de vital importancia la valoración por un dermatólogo ante lesiones de nueva aparición, especialmente si crecen rápido. El melanoma puede surgir a partir de un lunar (nevus melanocítico) previo. Sin embargo, en contra de lo que se pueda pensar, es más frecuente que surja sobre piel sana.
El pronóstico de un melanoma diagnosticado precozmente, que únicamente afecte a la epidermis, tiene una supervivencia del 100%. Sin embargo, su progresión en profundidad hacia la dermis puede tener implicaciones importantes, pudiendo causar metástasis tanto por vía hemática como linfática. Razón por la cual es tan importante el diagnóstico precoz y la concienciación de la población en cuanto a los cambios que han de observar en sus lunares.
El tratamiento estándar del melanoma es quirúrgico. Además, una vez extirpado y diagnosticado, los pacientes han de someterse a una segunda intervención para ampliar la cicatriz y minimizar el riesgo de recurrencias locales.
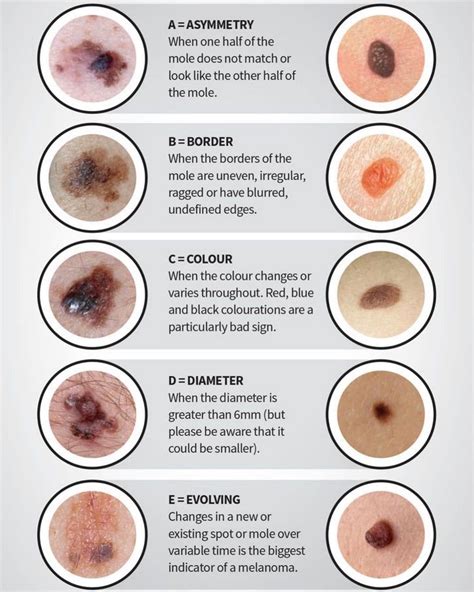
Fuente: Wikimedia Commons
Autoexamen de piel
Factores de Riesgo
Las causas que provocan la aparición del cáncer de piel son la exposición solar y, en algunos casos, la herencia genética. Los factores de riesgo para padecer un tumor cutáneo varían según los diferentes tipos de cáncer, pero los más comunes son la exposición solar, la edad y el tipo de piel del individuo o, por así decirlo, su predisposición personal.
Hay factores genéticos que no se pueden modificar, como son el tipo de piel (mayor o menor capacidad para broncearse), tendencia a desarrollar nevus-lunares-, y determinadas mutaciones genéticas que predisponen a padecer tumores, aún en ausencia de una exposición solar excesiva.
Los tumores se desarrollan cuando se rompe el equilibrio que existe entre el daño producido y la capacidad de reparación. Existen diversos mecanismos de defensa, el más visible es el aumento de pigmento (bronceado) tras la exposición. Esto no quiere decir que las personas de piel oscura o que no se queman están libres de padecer cáncer de piel, pero sin duda el riesgo es menor.
El cáncer de piel está claramente vinculado con la exposición solar: cuanto más expuesta haya estado una piel a lo largo de la vida, mayor riesgo tendrá de desarrollar uno a lo largo del tiempo. Se trata de un motivo muy habitual por el que consulta la gente en dermatología.
Prevención
Aunque ciertos factores de riego del cáncer de piel no se pueden controlar, como es el caso de la edad, la raza o los antecedentes familiares, lo cierto es que hay medidas que reducen el riesgo de padecer melanoma y otros cánceres de piel.
- Limitar la exposición a los rayos ultravioleta (UV). Parece lo más evidente, pero lo cierto es que la forma más significativa de reducir el riesgo de melanoma es protegerse de la exposición a los rayos UV. Para ello, debemos tomar medidas de protección contra el sol cuando estemos al aire libre. Gestos tan sencillos como buscar la sombra o ponernos una camiseta si estamos expuestos al sol, usar un sombrero o ponernos crema protectora solar, especialmente en los niños. En este sentido, la Skin Cancer Foundation recomienda usar cremas con un Factor de Protección Solar (FPS) de al menos 15 puntos y deben aplicarse 30 minutos antes de la exposición al sol.
- Prestar especial atención a lunares anormales. Es recomendable examinar nuestra piel de forma regular en busca de cualquier lunar o cambios en los ya existentes, como aumento de tamaño o lesiones cutáneas que no terminan de curar. Si detectamos cualquier anomalía, debemos acudir al médico para que lo examine, pues la detección precoz en estos casos es crucial.
Diagnóstico y Tratamiento
Una exploración minuciosa y detallada del dermatólogo es suficiente para realizar un diagnóstico precoz de lesiones premalignas e indicar un tratamiento en función del tipo de lesión. El Departamento de Dermatología de la Clínica Universidad de Navarra dispone de la tecnología más avanzada para el diagnóstico y tratamiento de esta patología. Los dermatoscopios con epiluminiscencia nos permiten explorar los lunares obteniendo una información mayor que la que se tiene con la sola inspección ocular. En la Clínica somos especialistas en la cirugía de Mohs, controlada al microscopio. Esta técnica es muy delicada y precisa de personal muy especializado. El Departamento de Dermatología de la Clínica Universidad de Navarra tiene gran experiencia en este tipo de cirugía. Contamos con una amplia experiencia en tratamientos quirúrgicos de gran precisión, como la cirugía de Mohs.
El pronóstico de curación dependerá de la detección precoz y la correcta extirpación, que favorecen la curación del cáncer de piel. La detección precoz y la extirpación correcta favorecen la curación del cáncer de piel.
En el cáncer de piel precoz localizado, las tasas de supervivencia son muy elevadas, por encima del 80 o 90%. DR. COORDINADOR.
En muchos casos, este tipo de cáncer de piel se cura con una extirpación correcta de la totalidad del tumor. Además, como este tipo de neoplasia muy raramente produce metástasis, una cirugía correcta elimina por completo la enfermedad.
Nuestra experiencia nos permite detectar esta patología en estadios precoces y ofrecer mayores posibilidades de curación.
En tumores superficiales la curación se consigue en el 92% o más de los casos. Cuando el tumor tiene una invasión en profundidad o afectación ganglionar regional la extirpación quirúrgica consigue la curación en el 72% de los casos.
Como en el anterior tipo de carcionomas, hablamos de una técnica primordial como tratamiento. Los estadios localizados del melanoma tienen unas posibilidades elevadas de ser curados con cirugía.
Detección precoz del melanoma:
- Control anual de nevus (lunares) en los casos con muchos nevus o con pocos nevus pero de características peculiares. El médico general o dermatólogo pueden determinar qué personas necesitan el control anual de nevus y la derivación a Dermatología.
- Consultar al dermatólogo cuando algún lugar aumente rápido de tamaño, cambie de color o de forma, sangre o aparezca de la nada en pocos meses.
Detección precoz del cáncer de piel no melanoma: En personas con daño actínico intenso (piel lesionada por el sol recibido a lo largo de toda la vida) sería recomendable una revisión anual a partir de la sexta década de la vida. El cáncer de piel no melanoma suele aparecer aparecer a partir de los 50 años.
Un ensayo clínico es un estudio de investigación llevada a cabo con personas y que permite tener más información sobre cómo reacciona el cuerpo ante determinados tratamientos.
Tanto si se recibe la noticia del diagnóstico inicial de cáncer como de una recaída, afrontar el hecho de padecer esta enfermedad es algo que puede provocar un impacto emocional abrumador. Cada persona tiene su propia forma de hacer frente a un diagnóstico de cáncer de piel no melanoma, pero existen algunas recomendaciones que pueden ayudarle en este proceso:
- Mantener la comunicación y la compañía de familiares y amigos, el entorno más cercano al paciente, capaz de proporcionarle una red de apoyo en todo el proceso
- Hablar con otras personas que hayan sobrevivido al cáncer o que se encuentren en la misma situación. Existen multitud de asociaciones o grupos de apoyo de ámbito local y nacional.
Programa de Cáncer de Piel de HM CIOCC contamos con los principales avances en la prevención y diagnóstico de lesiones cutáneas (dermatoscopia digital, biopsia mínimamente invasiva, biopsia selectiva de ganglio centinela, PET-TC y otras técnicas de diagnóstico por imagen, etc.), tratamiento personalizado para tumores de alto riesgo de recaída, así como un extenso programa de investigación en el tratamiento del melanoma diseminado y de los tumores infrecuentes de la piel.
| Unidad Cáncer de Piel | Especialista |
|---|---|
| Dermatología | Dra. Carmen Carranza Romero |
| Oncología Médica | Dr. Juan Fco. Rodríguez Moreno. Coordinador programa Cáncer de Piel. |
| Dr. Jesús García-Donas Jiménez | |
| Oncología Radioterápica | Dra. Jeannette Valero, Dr. Angel Montero Luis, Dra. Rosa Alonso Gutierrez |
| Cirugía General | Dr. Eduardo Díaz Reques |
| Medicina Nuclear | Dra. Paloma Alonso de Caso Vaquero, Dra. Lina García Cañamaque |
| Radiología | Dra. María Allona Krauel, Dra. Victoria Pérez Dueñas |
| Anatomía Patológica | Dr. |