El melanoma es un tipo de cáncer de piel que se origina en los melanocitos, las células que dan color a la piel. También conocido como melanoma de piel o melanoma maligno, es uno de los tumores de mayor incidencia en el ser humano. En los últimos años, ha aumentado de forma alarmante el número de casos, posiblemente en relación con los hábitos de exposición al sol sin protección adecuada.
El melanoma es mucho menos frecuente comparado con otros tipos de cáncer de piel, pero es más peligroso porque crece más rápido y es mucho más probable que se propague a otras partes del cuerpo si no se descubre y se trata a tiempo. Conocer los métodos de prevención, las características de un melanoma y sus signos de alerta puede salvar vidas.
El melanoma es un tipo de cáncer de piel que puede afectar a personas de todas las edades y tipos de piel. Aunque algunos factores de riesgo, como la edad, la raza, y los antecedentes familiares, no se pueden controlar, existen medidas preventivas que puedes adoptar para reducir el riesgo.
El melanoma es un tipo de cáncer de piel agresivo, pero en los últimos años, los avances médicos han mejorado tanto el diagnóstico como el tratamiento de esta enfermedad.
La piel es el órgano más grande del cuerpo. Protege contra el calor, la luz solar, las lesiones y las infecciones. La piel también ayuda a controlar la temperatura y almacena agua, grasa y vitamina D. La piel tiene varias capas, pero las dos capas principales son la epidermis (capa superficial o externa) y la dermis (capa profunda o interna).
En la epidermis encontramos:
- Células escamosas: células delgadas y planas que forman la capa superficial de la epidermis.
- Células basales: células redondas que están por debajo de las células escamosas.
- Melanocitos: células que producen melanina y se encuentran en la parte profunda de la epidermis. La melanina es el pigmento que determina el color natural de la piel.
El melanoma es causado por cambios (mutaciones) en las células llamadas melanocitos. Estas células producen un pigmento en la piel llamado melanina. La melanina es responsable del color de la piel y del cabello. El melanoma puede aparecer en la piel normal. En ocasiones se puede desarrollar en un lunar.
Los lunares de nacimiento pueden convertirse en melanoma. Los lunares más grandes presentes al nacer están en más riesgo de convertirse en melanoma.
Prevención y detección temprana: Conmemoran Día Mundial de Cáncer de Melanoma
Tipos de Melanoma
Existen cuatro tipos principales de melanoma:
- Melanoma de extensión superficial: Es el tipo más común. Generalmente es plano e irregular en forma y color, con sombras variables de negro y café. Es más común en personas de piel clara.
- Melanoma nodular: Generalmente empieza como un área elevada de color azul-negruzco oscuro o rojo-azulado. Algunos no tienen ningún color (melanoma amelanótico).
- Melanoma lentigo maligno: Generalmente aparece en las personas de edad avanzada. Es más común en la piel dañada por el sol en la cara, el cuello y los brazos. Las áreas de piel anormal generalmente son grandes, planas y de color marrón con áreas de color café.
- Melanoma lentiginoso acral: Es la forma menos común de melanoma. Generalmente ocurre en las palmas de las manos, las plantas de los pies o por debajo de las uñas.
El melanoma se produce cuando un factor transforma los melanocitos sanos en células cancerosas. Los melanocitos son células de la piel que producen el pigmento que da color a la piel. Los melanomas comienzan cuando los melanocitos desarrollan cambios en su ADN. El ADN de una célula contiene las instrucciones que le indican a esta qué debe hacer. En las células sanas, el ADN da las instrucciones para crecer y multiplicarse a un determinado ritmo. Las instrucciones también les indican a las células en qué momento deben morir.
En el caso de las células cancerosas, los cambios en el ADN hacen que las instrucciones sean diferentes; por ejemplo, hacen que las células cancerosas se multipliquen a gran velocidad. De este modo, las células cancerosas siguen viviendo mientras que las células sanas mueren. Las células cancerosas pueden formar una masa llamada tumor. El tumor puede crecer e invadir y destruir el tejido corporal sano. Con el tiempo, las células cancerosas pueden desprenderse y diseminarse a otras partes del cuerpo.
No se sabe con claridad qué cambia el ADN de las células de la piel y cómo deriva en el melanoma. Es probable que sea una combinación de factores, entre ellos factores ambientales y genéticos. Aun así, los profesionales de atención médica creen que la exposición a la luz ultravioleta es la principal causa de melanoma.
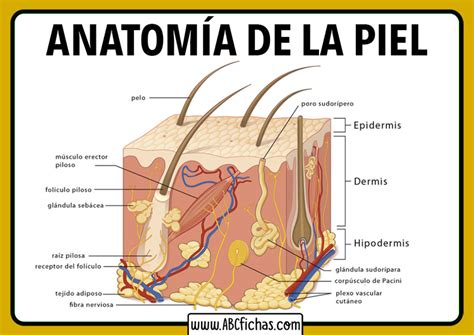
Anatomía de la piel con melanocitos. En la imagen se observa la epidermis y la dermis.
Factores de Riesgo
Un factor de riesgo es cualquier cosa que aumenta la probabilidad de presentar una enfermedad. Es posible cambiar algunos factores de riesgo del melanoma, como el uso de camas de bronceado. Sin embargo, los factores de riesgo también incluyen cosas que las personas no pueden cambiar, como la edad o los antecedentes familiares.
Usted tiene más probabilidades de presentar melanoma si:
- Tiene piel blanca, ojos azules o verdes o cabello rubio o rojo
- Vive en climas con sol o a grandes alturas
- Pasa mucho tiempo en altos niveles de luz solar intensa, debido al trabajo o a otras actividades
- Ha tenido una o más quemaduras de sol con ampollas durante la niñez
- Usa dispositivos para broncearse, como las camas de bronceado
Otros riesgos abarcan:
- Antecedentes familiares de melanoma
- Ciertos tipos de lunares (displásicos y atípicos) o múltiples marcas de nacimiento
- Sistema inmunitario debilitado debido a enfermedades y medicamentos
El riesgo de manifestar un melanoma parece aumentar en las personas menores de 40 años, especialmente en las mujeres. Entre las personas menores de 50 años, las tasas de melanoma son más elevadas en las mujeres que en los hombres. Después de los 50 años, las tasas de melanoma son mucho más elevadas en los hombres. El melanoma es más común en los adultos, pero, a veces, se encuentra en los niños y adolescentes.
Signos y Síntomas
Conocer los síntomas del cáncer de piel puede ayudar a asegurar que los cambios cancerosos se detecten y se traten antes de que el cáncer se disemine. El melanoma no siempre comienza como un lunar. Los síntomas de los melanomas pueden ocurrir en cualquier parte del cuerpo.
Los melanomas se desarrollan con más frecuencia en zonas que estuvieron expuestas al sol. Los melanomas también pueden aparecer en zonas que no están tan expuestas al sol. Por ejemplo, en las plantas de los pies, las palmas de las manos y el lecho de las uñas. El melanoma también puede aparecer en el interior del cuerpo.
- Lunares típicos: Los lunares típicos suelen tener un color uniforme. Pueden ser rosados, tostados, marrones o negros. En personas de piel negra u oscura, es más probable que los lunares típicos sean marrones oscuros o negros. Los lunares típicos tienen un borde definido que los separa de la piel que los rodea. La mayoría de los lunares comienzan a aparecer en la infancia y pueden formarse nuevos lunares hasta aproximadamente los 40 años. En la edad adulta, la mayoría de las personas tienen entre 10 y 40 lunares.
- Signos que pueden indicar la presencia de melanoma: Algunos lunares no son normales. Pueden tener ciertas características que indiquen la presencia de melanomas u otros tipos de cáncer de piel.
El sistema ABCDE puede ayudarle a recordar los posibles síntomas de un melanoma:
- Asimetría: la mitad del área anormal es diferente de la otra mitad.
- Bordes: los bordes del tumor son irregulares.
- Color: el color cambia de un área a otra, con tonos bronce, café o negro y algunas veces blanco, rojo o azul. Una mezcla de colores puede aparecer dentro de una úlcera.
- Diámetro: la mancha tiene generalmente (pero no siempre) más de 5 mm de diámetro, aproximadamente el tamaño del borrador de un lápiz.
- Evolución: el lunar sigue cambiando de aspecto.
Otra manera para detectar un posible melanoma es buscar el "signo del patito feo". Esto significa que el melanoma no luce como las otras manchas en el cuerpo. Sobresale como si fuera el patito feo de los cuentos infantiles.
Diagnóstico y Estadificación
Por lo general, el melanoma se diagnostica mediante pruebas en las que se analiza la piel. Un lunar, llaga, úlcera o tumor sobre la piel pueden ser un signo de melanoma o de otro tipo de cáncer de piel. Una úlcera o tumor que sangra o cambia de color también puede ser un signo de cáncer de piel.
Su proveedor de atención médica le examinará la piel y observará el tamaño, forma, color y textura de cualquier área sospechosa con un dermatoscopio. Si su proveedor cree que usted podría tener cáncer de piel, le extirpará un poco de ella. A esto se le denomina biopsia de piel. La muestra se envía al laboratorio para ser examinada bajo el microscopio.
Hay cuatro tipos de biopsias de piel. El tipo de biopsia depende del lugar donde se formó el área anormal y el tamaño del área.
- Biopsia por rasurado: procedimiento para el que se usa una cuchilla de afeitar estéril con el fin de rasurar el tumor.
- Biopsia con sacabocados: procedimiento para el que se usa un instrumento especial llamado sacabocado o trépano para extraer una muestra en forma de círculo del tumor o bulto anormal.
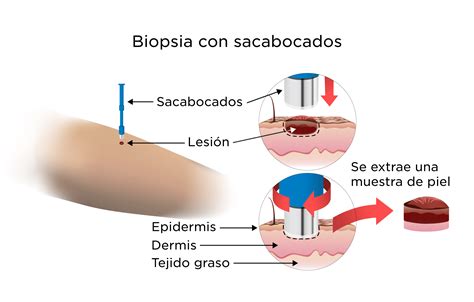
Biopsia con sacabocados. Se usa un bisturí cilíndrico hueco para cortar y sacar un cilindro de tejido que contiene una lesión de la piel. El bisturí se hace girar en el sentido de las agujas del reloj y en el sentido contrario para cortar alrededor de 4 milímetros (mm) de profundidad hasta llegar a la capa de tejido graso debajo de la piel y se extrae una muestra de tejido.
La extensión del tumor principal (T): ¿Cuán profundo ha invadido el cáncer en la piel? Grosor del tumor: al grosor del melanoma se le llama medición de Breslow. Por lo general, los melanomas con un grosor de menos de un milímetro (aproximadamente 1/25 de pulgada) tienen una probabilidad muy pequeña de propagarse. Ulceración: la ulceración es una ruptura en la piel que se encuentra sobre el melanoma.
Una vez que se ha diagnosticado el melanoma, se pueden llevar a cabo tomografías computarizadas u otros tipos de exámenes radiográficos para ver si el cáncer se ha diseminado.
Después del diagnóstico de melanoma, los médicos tratarán de averiguar si el cáncer se ha propagado y si es así, a qué distancia. Este proceso se llama estadificación (o determinación de la etapa). La etapa (estadio) de un cáncer describe cuánto cáncer hay en el cuerpo, y ayuda a determinar qué tan grave es el cáncer, así como la mejor manera de tratarlo.
El proceso que se usa para determinar si el cáncer se diseminó por la piel o a otras partes del cuerpo se llama estadificación. La información que se obtiene del proceso de estadificación determina el estadio de la enfermedad. En general, no se necesitan más pruebas cuando no es probable que el melanoma se disemine a otras partes del cuerpo o que recidive (vuelva).
El sistema de estadificación en la tabla que sigue utiliza la etapa patológica (también llamada la etapa quirúrgica). Esta se determina mediante el examen del tejido extraído durante una operación. A menudo, si no es posible realizar una cirugía de inmediato (o en absoluto), en su lugar, al cáncer se le asignará una etapa clínica. Esto se basa en los resultados obtenidos del examen físico, las biopsias y los estudios por imágenes (como se describe en Pruebas para el cáncer de piel tipo melanoma). La etapa clínica se usará para ayudar a planear el tratamiento.
Sin embargo, algunas veces el cáncer se ha propagado más de lo que se estimó basándose en la etapa clínica, de modo que tal vez no proporcione el pronóstico de una persona con tanta precisión como con la etapa patológica. La estadificación del melanoma puede resultar muy compleja.
Los melanomas en etapas más tempranas se identifican como etapa 0 (melanoma in situ) y luego van desde etapas I (1) a IV (4). Algunas etapas se dividen aún más, usando letras mayúsculas (A, B, etc.). Por regla general, mientras más bajo sea el número, menos se ha propagado el cáncer. Un número más alto, como la etapa IV, significa una mayor propagación del cáncer. Además, dentro de una etapa, una letra menor significa una etapa menos avanzada.
Una vez que se han determinado las categorías T, N y M de una persona, esta información se combina en un proceso llamado agrupación por etapas para asignar una etapa general.
El melanoma recidivante es melanoma que regresó después del tratamiento. Cuando el melanoma regresa, a veces lo hace en el área donde comenzó o en otras partes del cuerpo, como los pulmones o el hígado. Se harán pruebas para ayudar a determinar en qué lugar del cuerpo reapareció el cáncer.
Tratamiento
Casi siempre es necesaria la cirugía para tratar el melanoma. Se extirpará el cáncer de piel y parte del tejido circundante. La cantidad de tejido que se quite dependerá de qué tan profundo haya crecido el melanoma. Si el cáncer se ha diseminado a ganglios linfáticos cercanos, éstos también se pueden extirpar. Después de la cirugía, dependiendo del riesgo de que la enfermedad vuelva, es posible que le suministren quimioterapia o inmunoterapia.
Están disponibles varios tipos de tratamiento para las personas con melanoma. Algunos tratamientos son estándar (tratamiento que se usa en la actualidad) y otros se están probando en ensayos clínicos. Un ensayo clínico de un tratamiento es un estudio de investigación con el fin de mejorar los tratamientos actuales u obtener información sobre tratamientos nuevos para las personas con cáncer. A veces, cuando en los ensayos clínicos se demuestra que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo se convierte en el tratamiento estándar.
El tratamiento es más difícil cuando el melanoma se ha diseminado a otros órganos. El tratamiento consiste en disminuir el tamaño del cáncer de piel y tratar el cáncer en otras partes del cuerpo. Usted puede recibir:
- Quimioterapia: se utilizan medicamentos para destruir directamente las células cancerosas.
- Inmunoterapia: Incluye medicamentos como el interferón para ayudar al sistema inmunitario a combatir el cáncer, también otros medicamentos que fortalecen la capacidad de su sistema inmunitario para encontrar las células cancerosas y eliminarlas. Éstos pueden utilizarse junto con la quimioterapia y la cirugía.
- Tratamientos de radiación: éstos se pueden utilizar para matar las células cancerosas.
- Cirugía: la cirugía se puede realizar para extirpar el cáncer que se ha diseminado a otras partes del cuerpo. Ésta se hace para aliviar el dolor o la molestia asociados con el cáncer que se está desarrollando.
- Medicamento tópico que mejoran el sistema inmune en áreas localizadas.
Si usted tiene un melanoma difícil de tratar, podría contemplar la posibilidad de participar en estudios clínicos. Pida a su proveedor mayor información. Los investigadores siguen estudiando nuevos tratamientos.
Su evolución depende de muchos factores, por ejemplo, qué tan temprano se diagnosticó el cáncer y qué tanto se ha diseminado. En su etapa temprana, la mayoría de los melanomas se pueden curar mediante cirugía.
El melanoma muy profundo o que se ha diseminado a los ganglios linfáticos tiene una mayor probabilidad de reaparecer después del tratamiento. Si el melanoma tiene una profundidad de más de 4 mm o se ha diseminado a los ganglios linfáticos, es más probable que el cáncer se haya diseminado a otros tejidos y órganos.
Prevención
La mejor manera de prevenir el cáncer de piel es reducir su exposición a la luz del sol. Los rayos ultravioleta son más intensos entre las 10 a. m. y las 4 p. m. Trate de evitar la exposición al sol durante estas horas. Proteja su piel con el uso de un sombrero, camisa de manga larga, falda larga o pantalón cuando tenga que estar al aire libre.
Los siguientes consejos también le pueden ayudar:
- Aplique protectores solares de alta calidad con FPS (factor de protección solar) de por lo menos 30, incluso si va a estar al aire libre solo por corto tiempo.
- Aplique una gran cantidad de protector solar en todas las áreas expuestas, entre ellas, las orejas y los pies.
- Busque protectores que bloqueen tanto los rayos UVA como los UVB. Estos tendrán la etiqueta "de amplio espectro"
- Use un protector solar resistente al agua si se va a exponer a la misma.
- Aplique el protector solar al menos 30 minutos antes de salir. Vuelva a aplicarlo con frecuencia, especialmente después de nadar.
- Use protector solar también en invierno. Protéjase incluso en los días nublados.
Otros hechos importantes que ayudan a evitar la exposición excesiva al sol:
- Evite superficies que reflejen más la luz, como el agua, la arena, el concreto y las áreas pintadas de blanco.
- Sea extremadamente cuidadoso en las grandes alturas, donde la piel se quema más rápidamente.
- Evite las lámparas de sol, las cámaras bronceadoras y las salas de bronceado.
Si usted ha tenido melanoma y se recuperó, es muy importante examinarse el cuerpo regularmente en busca de cualquier cambio inusual. Su riesgo de melanoma aumenta una vez que usted ha tenido este cáncer. El melanoma puede volver años más tarde. Un melanoma puede diseminarse a otras partes del cuerpo.
Comuníquese con su proveedor si nota un tumor nuevo o cualquier otro cambio en la piel. También debe contactar a su proveedor si una mancha que ya tiene:
- Cambia de forma, tamaño o color
- Se vuelve dolorosa, se hincha o se inflama
- Empieza a sangrar o a picar
Algunas personas deben ver a un especialista en la piel (dermatólogo) para que les realice exámenes regulares de la piel. Incluyendo a personas con:
- Antecedentes familiares de melanoma
- Piel gravemente dañada por el sol
- Muchos lunares en la piel
Un especialista en la piel puede examinarlo y decirle si necesita chequeos regulares de la piel. Algunas veces, se extirpan lunares inusuales para evitar que se conviertan en melanoma.
Usted debe también examinarse su propia piel una vez al mes. Utilice un espejo para revisar los lugares difíciles de ver. Use el sistema ABCDE y el "signo del patito feo" cuando esté examinando su piel.