Los cánceres de piel tradicionalmente se dividen en melanomas y no melanomas. El cáncer de piel no melanoma hace referencia a un grupo de cánceres que se desarrollan en las capas superiores de la piel con lentitud. Los cánceres de piel no melanomas incluyen al carcinoma basocelular y al carcinoma espinocelular. Ambos tipos de cánceres son muy frecuentes. En este artículo revisaremos la epidemiología, patogénesis, clínica, histopatología, diagnóstico y modalidades terapéuticas de los dos principales cánceres de la piel no melanoma: basocelular y espinocelular.

Prevención del cáncer. Reglas para la detección del cáncer de piel
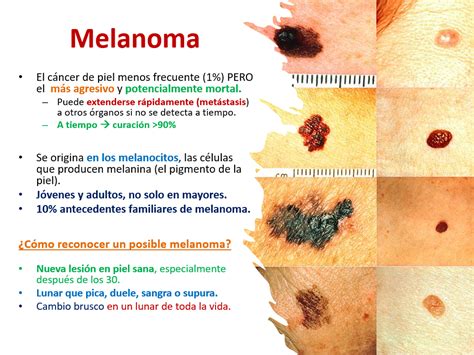
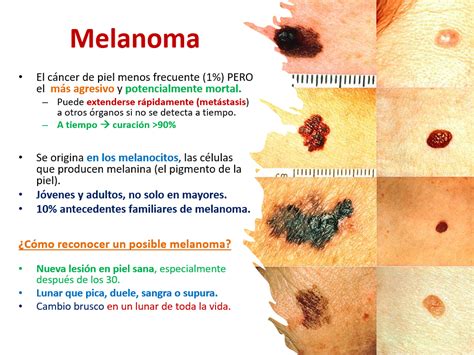
Tipos de Cáncer de Piel No Melanoma
Existen dos tipos de cáncer cutáneo: el melanoma, que es el más peligroso por su tendencia a propagarse a otras partes del cuerpo o tejidos, y constituye solo el 2% de los casos de cánceres de piel; y el cáncer de piel no melanoma. Dentro de esta segunda clasificación, encontramos los tumores de células basales y los de células escamosas. El cáncer de piel no melanoma abarca principalmente dos tipos: el carcinoma basocelular (CBC) y el carcinoma espinocelular (CEC).
Carcinoma Basocelular (CBC)
Se trata del tipo de cáncer más frecuente en humanos y también del tumor de piel más común (ocho de diez casos, según la American Cancer Society). Es el cáncer más común diagnosticado en caucásicos. El CBC se origina en las células basales de la epidermis, la capa más externa de la piel, y es el tipo más frecuente de cáncer de piel no melanoma, representando aproximadamente el 80% de los casos. Suele surgir en las zonas expuestas al sol como la cabeza y el cuello y suele detectarse en personas de mediana edad o edad avanzada. Su crecimiento es lento, pero progresivo.
Aunque no suele propagarse a otras partes del cuerpo -no tiene capacidad de metástasis-, debe tratarse para evitar que se extienda a otras áreas cercanas o llegar a afectar a los huesos o a tejidos bajo la piel. Su pronóstico suele ser muy bueno, aunque debe eliminarse por completo para que no se reproduzca en el mismo lugar. Por otra parte, quienes lo han sufrido tienen mayores probabilidades de padecer otros cánceres de piel en otras zonas del cuerpo.
Carcinoma Espinocelular (CEC)
Este tipo de tumor es una proliferación maligna de un tipo de células de la piel, los queratinocitos, que se desarrolla en la capa de las células escamosas de la epidermis (la más externa). Constituye alrededor de dos de cada diez casos de cáncer de piel y suele aparecer en las áreas del cuerpo expuestas al sol como la cara, las orejas, los labios y el dorso de las manos, así como en cicatrices o llagas crónicas. Se presenta en forma de tumor que crece, se ulcera y sangra rápidamente. El CEC, por otro lado, se desarrolla en las células escamosas, que se encuentran en la superficie de la piel, y constituye alrededor del 20% de los cánceres de piel no melanoma. A diferencia del CBC, el CEC tiene una mayor probabilidad de propagarse a otras partes del cuerpo.
Este tipo de cáncer cuenta con más posibilidades de extenderse hacia las capas más profundas de la piel o de invadir los ganglios linfáticos que los cánceres de células basales, pero sólo en los casos avanzados, por lo que resulta crucial un diagnóstico temprano.
Causas y Factores de Riesgo
Las causas del cáncer de piel son probablemente múltiples. La exposición excesiva al sol y los factores genéticos son dos de las principales causas de los cánceres de piel; de hecho, el sol lo es en nueve de cada diez casos. La sobreexposición a la luz ultravioleta (UV) es la principal causa de cáncer de piel no melanoma. Y es que nuestra piel absorbe las radiaciones ultravioletas emitidas por el sol a lo largo de toda nuestra vida. Estas radiaciones se acumulan y a largo plazo causan daños irreversibles. Se calcula que al cumplir los 18 años una persona ya se ha expuesto al 80% del total de las radiaciones solares que absorberá en toda su vida, por lo que resulta fundamental evitar el daño solar desde el nacimiento.
Como explica la Asociación Española contra el Cáncer (AECC), el ADN de las células absorbe la luz ultravioleta, lo que provoca daños celulares. Cuando estos no son reparados debido a mutaciones en los genes responsables de esta tarea, los trastornos se acumulan y se produce su transformación maligna. Los factores de riesgo de los cánceres de piel no melanoma son en general comunes a los del melanoma (el fenotipo cutáneo, la exposición al sol, la edad avanzada y los antecedentes personales o familiares de cáncer de piel).
Sin embargo, la incidencia de los carcinomas de células basales y escamosas aumenta también cuando se da alguno de los siguientes factores de riesgo:
- El número de horas de exposición solar acumuladas a lo largo de la vida.
- Sexo masculino.
- La exposición a radiaciones y a ciertos químicos como el arsénico, la brea de carbón.
- Sistema inmunológico debilitado.
- Infección con el virus del papiloma humano.
- Tabaquismo.
- Ciertos tratamientos de la psoriasis.
- Xerodermiapigmentosa.
- Síndrome de nevo de células basales.
- El consumo de tabaco.
- Ser pelirrojo y/o tener los ojos claros.
Síntomas y Signos
De acuerdo a la American Cancer Society, los cánceres de piel no causan síntomas molestos hasta que aumentan de tamaño y comienzan a causar comezón, sangrado o dolor. La mayoría de los cánceres de piel aparecen en zonas expuestas al sol, como la cabeza, la cara o el cuello. Cuando se diagnostican suelen ser asintomáticos. Existen, sin embargo, signos previos que se pueden reconocer con antelación:
Carcinoma de células basales (más frecuente en cabeza y cuello):
- La presencia en la piel de áreas planas, firmes, pálidas o amarillas similares a una cicatriz.
- También de manchas rojizas elevadas que pueden llegar a provocar comezón.
- Protuberancias enrojecidas o rosadas, translúcidas, brillosas y nacaradas que pueden presentar áreas de color azul, marrón o negro.
- Crecimientos de color rosa con bordes elevados y un área inferior en su centro, que podría contener vasos sanguíneos anormales.
- Llagas abiertas, que puede tener supuración o áreas costrosas, que no se curan, o que se curan y luego regresan.
- Sangrado después del afeitado que no se cura en una semana.
Carcinoma de células escamosas (más habitual en las áreas del cuerpo expuestas al sol como rostro, orejas, cuello, labios y dorso de las manos:
- Suele localizarse en la cara, cabeza o el cuello.
- Puede manifestarse de formas muy variables, frecuentemente sobre piel previamente dañada.
- Suele aparecer como un nódulo rojizo y ulcerado o como una erosión superficial de la piel o del labio.
- A veces, sin embargo, se manifiesta como una placa o una lesión parecida a una verruga.
- Suele aparecer sobre lesiones de queratosis actínica, una enfermedad premaligna que aparece en áreas expuestas al sol, consistente en lesiones sobreelevadas con gran cantidad de escamas.
Diagnóstico
El diagnóstico de sospecha del cáncer de piel es clínico. Debe revisar su piel con regularidad en busca de signos de cáncer de piel. Esto, puede ayudar a detectarlo de manera temprano y aumentar las posibilidades de un tratamiento exitoso. El médico de cabecera puede examinar su piel para buscar signos de cáncer de piel. El especialista puede realizar una biopsia si lo estimase conveniente.
El diagnóstico preciso del cáncer de piel no melanoma implica una serie de pasos para evaluar la lesión sospechosa:
- Dermatoscopia: se utiliza un dermatoscopio, un instrumento de mano con una luz y una lente de aumento, para examinar la lesión con mayor detalle.
- Biopsia: si el examen físico y la dermatoscopia sugieren la posibilidad de cáncer de piel no melanoma, se realiza una biopsia. La biopsia es el método diagnóstico definitivo. Existen diferentes tipos de biopsias, como la biopsia por raspado, la biopsia por punción y la biopsia excisional. La elección del tipo de biopsia depende del tamaño, la ubicación y las características de la lesión.
- Diagnóstico por imagen: en algunos casos, se pueden utilizar técnicas de diagnóstico por imagen, como la ecografía, la tomografía computarizada (TC) o la resonancia magnética (RM), para evaluar la extensión del tumor y determinar si se ha propagado a otras partes del cuerpo.
Una vez confirmado el diagnóstico, el dermatólogo determinará el plan de tratamiento más adecuado.
Tratamiento
El tratamiento principal para el cáncer de piel no melanoma es realizar cirugía. El tratamiento del cáncer de piel no melanoma depende del tipo, tamaño, ubicación y profundidad de la lesión, así como de la salud general del paciente. La mayoría de los carcinomas basocelulares y de células escamosas se curan mediante cirugía menor.
Las opciones terapéuticas incluyen:
- Escisión simple: el tumor y una porción de tejido circundante se extirpan mediante bisturí.
- Criocirugía: se utiliza nitrógeno líquido para congelar y así destruir las células malignas.
- Cirugía de Mohs: este procedimiento quirúrgico utilizado para tratar el cáncer de piel no melanoma (sobre todo el cáncer basocelular de la cara) consiste en extraer capas individuales de tejido canceroso y examinarlas una por una al microscopio para valorar si está totalmente extirpada, tanto en superficie como en profundidad. Esta técnica permite ahorrar el máximo de tejido sano alrededor.
- Cirugía por láser: se utilizan los rayos láser para vaporizar las células cancerosas.
- Cirugía de ganglios linfáticos: si los ganglios cercanos al cáncer están afectados habrá que extirparlos mediante cirugía.
- Radioterapia: Consiste en el empleo de rayos de alta energía, como rayos X, para destruir o disminuir el número de células cancerosas. En sí, el tratamiento dura unos minutos.
- Terapia fotodinámica: se aplica un producto tópico, en forma de crema, que actúa como fotosensibilizador.
- Terapia tópica: las cremas o geles que contienen medicamentos, como el imiquimod o el 5-fluorouracilo, se pueden aplicar directamente sobre la lesión para destruir las células cancerosas.
Para los tumores de bajo riesgo, el método más habitual es la desecación eléctrica y curetaje. Si hay metástasis se debe realizar una cirugía agresiva asociada o no a radioterapia. En algunos pacientes con múltiples lesiones o problemas graves de cicatrización, pueden utilizarse cremas de inmunomoduladores como imiquimod o 5-fluoracilo.
En principio, las personas de edad muy avanzada pueden tener problemas para ser intervenidos quirúrgicamente. Este tratamiento puede curar aquellos tipos de cáncer que se encuentre en estadios precoces. La radioterapia también puede utilizarse como ayuda al tratamiento de cirugía. Tras ésta, y para asegurar que no se quede ninguna célula cancerosa, se somete al paciente a un tratamiento con radioterapia.